Echoskopija, dar vadinama ultragarsiniu tyrimu, yra vienas dažniausiai nėštumo metu atliekamų tyrimų. Tai pažangus neinvazinis tyrimo metodas vidinėms audinių struktūroms ir organams stebėti naudojant ultragarso bangas. Šis tyrimas greitai atliekamas, nekenksmingas ir neturi jokio pašalinio poveikio. Jam atlikti naudojamas echoskopas - aparatas, susidedantis iš daviklio ir ekrano. Davikliu braukant per odą, paciento kūnas atspindi ultragarso bangas, kurios paverčiamos elektros impulsais, suformuojančiais vaizdą ekrane.
Nors šis tyrimas nėščiosioms atliekamas jau daugiau nei 40 metų, neretai nuogąstaujama, ar jis nepakenks vaisiui. Gydytojai užtikrina, kad ultragarso tyrimas yra visiškai saugus. Ultragarsinės bangos nėra jonizuojanti spinduliuotė, tyrimo metu nenaudojamos jokios specialios apsaugos priemonės. Klinikiniais tyrimais įrodyta, kad ultragarsinis tyrimas nepasižymi neigiamu poveikiu, būdingu, pavyzdžiui, rentgenologiniam tyrimui. Echoskopija nekenkia nei būsimai mamai, nei vaisiui, nei tyrimą atliekančiam gydytojui, todėl gali būti atliekama tiek, kiek reikia ir kada tik prireikia.
Gydytojų teigimu, iki šiol negauta nei vieno echoskopijos keliamo pavojaus įrodymo, tad, jį atliekant, tikrai galite nesibaiminti dėl vaisiaus sveikatos. Tyrimai parodė, kad vaikai, kuriems prenataliniu (iki gimimo) laikotarpiu ultragarsinis tyrimas buvo atliekamas dažnai, gimdavo tokio pat svorio ir ūgio kaip ir vaikai, kuriems tyrimas buvo atliekamas itin retai.
Echoskopijos tipai ir metodika
Egzistuoja keli echoskopijos tipai, skirstomi pagal atlikimo būdą ir vaizdo pateikimo technologiją:
- Transvaginalinė (vaginalinė) echoskopija: Daviklis įvedamas į nėščiosios makštį. Tyrimas padeda nuodugniai apžiūrėti gimdą ir kiaušides. Paprastai atliekama tik nėštumo pradžioje (iki 12 sav.).
- Transabdominalinė echoskopija: Tai echoskopija, atliekama per nėščiosios pilvo sienelę.
- 2D echoskopija: Paprasčiausia daugelyje klinikų atliekama echoskopija, skirta diagnostikai.
- 3D echoskopija: Spalvotas vaizdas matomas trimatėje erdvėje ir yra kur kas aiškesnis, ryškesnis, lyginant su tradicine 2D echoskopija.
- 4D echoskopija: Kadrai, gauti iš 3D echoskopijos, sujungiami į vientisą klipą, todėl galima matyti, kaip vaisius gimdoje juda.
- Doplerinis tyrimas: Atskira echoskopijos rūšis, kurios metu stebima tam tikros srities kraujotaka.
Ultragarsinis tyrimas atliekamas realaus laiko režimu:
- pro pilvo sieną - naudojant sektorinį ar linijinį 3,5 mHz ir didesnio dažnio daviklį;
- pro makštį - naudojant 6,5-7,5 mHz daviklius.
Pacientės paruošimas:
- Šlapimo pūslė turi būti pilna tiriant pro pilvo sieną - pirmąjį nėštumo trimestrą bei antrąjį ir trečiąjį trimestrą - vertinant gimdos kaklelį, įtariant placentos pirmavimą.
- Tiriant pro makštį, šlapimo pūslė turi būti tuščia.

Kada ir kodėl atliekama echoskopija nėštumo metu?
Vaisiaus echoskopija yra vienas esminių tyrimų nėštumo metu, padedantis įvertinti vaisiaus vystymąsi. Dažnu atveju pirma echoskopija nėštumo metu atliekama atvykus pirmam vizitui pas akušerį ginekologą - pasirodžius pirmiesiems nėštumo simptomams, tačiau ne anksčiau negu suėjus 5 savaitėms.
Pirmoji echoskopija 5 nėštumo savaitę ar vėliau dažniausiai atliekama siekiant patvirtinti nėštumą. Sukakus kiek daugiau negu mėnesiui, jau galima įvertinti, ar apvaisintas kiaušinėlis saugiai įsitvirtino gimdoje, taip pat, ar vaisius vystosi, plaka širdis. Anksčiau negu 5 savaitę echoskopija nėra atliekama.
Antrosios echoskopijos, atliekamos 18-20 nėštumo savaitę, metu nustatoma daugiau kaip 50 proc. vaisiaus padėtį gimdoje. Tai gali būti ir pirmoji echoskopija, jei nėštumas patvirtintas kitais metodais. Jos metu jau matuojamos vaisiaus kūno dalys, įvertinamas atitikimas numatytoms normoms.
Nėščiosioms rekomenduojama atlikti 1-2 ultragarsinius tyrimus, jei nėra papildomų indikacijų. Moksliniais įrodymais pagrįstais duomenimis, ultragarsinis tyrimas antrąjį nėštumo trimestrą yra svarbus vaisiaus anomalijoms, nėštumo trukmei nustatyti, vaisiaus biometrijai atlikti. Ultragarsinio tyrimo vertė trečiuoju nėštumo trimestru yra diskutuotina.
Lietuvoje ultragarsinė nėščiųjų patikra atliekama 18-20 savaitę.
Pirmojo trimestro echoskopija
Echoskopija pirmuoju nėštumo trimestru:
- Gemalinė pūslė (GS): apvalios ar ovalios formos echonegatyvi struktūra; matoma nuo 4-osios nėštumo savaitės, 2 mm dydžio; sienelė 3 mm storio, ryškiai echopozityvi; didėja 1 mm per parą.
- Trynio maišas: plonasienė cistinė struktūra tarp amniono ir choriono membranų; matoma nuo 4-5-osios nėštumo savaitės; dydis - 3-6 mm.
- Embrionas (CRL): matomas nuo 5-osios nėštumo savaitės arba kai GS > 18 mm; auga 10 mm per savaitę; kai CRL > 5 mm, 6-ąją nėštumo savaitę matomas širdies plakimas (100-160 k./min.). Matuojant CRL, nėštumo laikas nustatomas 3-5 dienų tikslumu.
Būtina įvertinti gimdą, gimdos kaklelį, kiaušides. Sprando raukšlės storis vertinamas 10-14-ąją nėštumo savaitę (norma < 3 mm).
Antrojo ir trečiojo trimestro echoskopija
Antrajame ir trečiajame nėštumo trimestre atliekama:
- Vaisiaus biometrija:
- BPD (angl. diameter biparietalis) - tarpmomeninis matmuo;
- FO (angl. diameter frontooccipitalis) - pakaušio- kaktos matmuo;
- HC (angl. head circumference) - galvos apimtis;
- ABD (angl. diameter abdominalis) - pilvo matmuo;
- AC (angl. abdomen circumference) - pilvo apimtis;
- Fe (angl. femur) - šlaunikaulio ilgis.
- Remiantis vaisiaus biometrijos duomenimis, nustatomas nėštumo laikas (tiksliausiai 18-20-ąją savaitę), apskaičiuojamas vaisiaus svoris.
- Vaisiaus anatomijos vertinimas: galva (kaukolės kontūras, forma, vidurinė linija, skaidriosios pertvaros ertmė, gumburas, užpakalinė duobė), stuburas (sagitalinėje ir koronarinėje plokštumose), krūtinės ląsta, širdis („keturių kamerų“ vaizdas), skrandžio pūslė, kepenys, blužnis, pilvo siena, virkštelės prisitvirtinimo vieta, inkstai, šlapimo pūslė, lyties organai, galūnės, virkštelės kraujagyslių skaičius.
- Vertinama placentos lokalizacija, storis, sandara.
- Apskaičiuojamas vaisiaus vandenų indeksas (AFI) ir tūris (AFV).
- Taip pat vertinama gimdos ir kiaušidžių struktūra, jų dariniai. Kai yra rizikos veiksnių, matuojamas gimdos kaklelio ilgis, vidinių gimdos kaklelio žiočių išsiplėtimas.
Papildomos echoskopinės patikros indikacijos
Papildomi ultragarsiniai tyrimai nėštumo laikotarpiu gali būti atlikti esant šioms indikacijoms:
- Kraujavimas iš gimdos
- Įtariamas negimdinis nėštumas
- Gimdos dydžio ir nėštumo laiko nesutapimas
- Gimdos anomalijos
- Gimdos ir kiaušidžių dariniai
- Nėštumas ir spiralė
- Daugiavaisis nėštumas
- Įtariamas žuvęs vaisius
- Įtariamas sulėtėjęs vaisiaus augimas
- Įtariama vaisiaus hipoksija
- Netaisyklinga vaisiaus padėtis
- Polihidramnionas
- Oligohidramnionas
- Rh izoimunizacija
- Invazinės procedūros (choriono biopsija, amniocentezė, kordocentezė)
- Nepalanki genetinė anamnezė
Papildomi echoskopiniai tyrimai gali būti atlikti nustačius nėštumo komplikacijas, pvz.: nėščiųjų hipertenziją, diabetą, sutrikus kepenų veiklai, įtarus, kad vaisius gali būti per mažas pagal nėštumo laiką, esant gresiančio priešlaikinio gimdymo rizikai, pajutus, kad vaisius blogiau juda.
Kiti nėštumo stebėjimo metodai
Gimdos dugno aukščio matavimas
Gimdos dugnas iškyla iš mažojo dubens virš gaktinės sąvaržos ir čiuopiamas per priekinę pilvo sieną nuo 12-os nėštumo savaitės. Visoms nėščiosioms gimdos dugno aukštis matuojamas nuo 18-20 nėštumo savaitės per kiekvieną apsilankymą.
Metodika: Ant nugaros gulinčiai nėščiajai centimetrine juostele matuojamas atstumas nuo gaktinės sąvaržos viršutinio krašto vidurio iki gimdos dugno pagal vaisiaus ašį. Matuojama kas 1-4 savaites.
Klinikinė interpretacija: Iš gimdos dugno aukščio kreivės galima spręsti apie vaisiaus augimą gimdoje. Kai kreivė kyla greitai, įtariamas daugiavaisis nėštumas, polihidramnionas, didelis vaisius, gimdos navikas. Kai gimdos dugnas kyla per lėtai (nepakankamai), įtariamas sulėtėjęs vaisiaus augimas, oligohidramnionas, žuvęs vaisius. Nustačius patologinę gimdos dugno aukščio kreivę, atliekamas ultragarsinis nėščiosios tyrimas.
20-ąją nėštumo savaitę gimdos dugnas yra per du pirštus žemiau bambos, 24-ąją savaitę - siekia bambą, 28-ąją - esti per du pirštus virš jos. 36-ąją nėštumo savaitę gimdos dugnas siekia kardinę krūtinkaulio ataugą.
Hormoninė diagnostika
Nėštumo laikotarpiu placenta ir vaisius gamina hormonus: chorioninį gonadotropiną, estrogenus, progesteroną, alfa fetoproteiną ir kt.
- Chorioninis gonadotropinas (hCG): jo didžiausia koncentracija motinos kraujyje - apie 60-ąją nėštumo dieną. Nuo 80-osios dienos jo produkcija mažėja. Ankstyvieji nėštumo testai pagrįsti šio hormono nustatymu moters šlapime. Sergant trofoblastine liga, Dauno liga hCG produkcija ryškiai padidėja.
- PAPP-A (pregnancy associated plasma protein-A): Maža jo koncentracija nustatoma, kai vaisius serga Dauno liga ar kita trisomija. Chorioninis gonadotropinas (hCG) ir su nėštumu susijęs plazmos proteinas A (PAPP-A) tiriami nuo 11-os nėštumo savaitės iki 13-os savaitės + 6 d. (dvigubas testas).
- Estrogenai: jie sukelia fiziologinę gimdos raumenų hipertrofiją ir hiperplaziją, minkština gimdos kaklelį.
- Progesteronas: mažina gimdos tonusą, skatina augti gimdą.
- Alfa fetoproteinas (AFP): Motinos kraujyje AFP koncentracija padidėja esant vaisiaus nervinio vamzdelio, virškinimo sistemos raidos ydų, daugiavaisiam nėštumui ir kt.
14-21-ąją nėštumo savaitę gali būti atliekamas trigubas („triple“) testas: nustatoma chorioninio gonadotropino, estriolio ir alfa fetoproteino koncentracija motinos kraujyje. Biocheminis nėščiosios kraujo serumo žymenų tyrimas (dvigubas ir trigumas testai) naudojamas atrinkti nėščiąsias su padidinta rizika vaisiaus nervinio vamzdelio raidos ydoms, chromosominei patologijai, ypač Dauno ligai.
Vaisiaus judesiai
Nėščia moteris pajunta vaisiaus judesius 20-ąją pirmojo nėštumo savaitę, o kartotinio nėštumo - 18-ąją savaitę. Nuo 30-osios nėštumo savaitės galima aiškiai išskirti vaisiaus miego ir aktyvumo ciklus.
Vaisiaus judesių skaičiavimas: Nuo 30-osios nėštumo savaitės, gulėdama ant šono, nėščioji skaičiuoja visus vaisiaus judesius per 30 min. 1-3 kartus per dieną. Normalu, kai jų būna 5 ir daugiau. Kai judesių mažiau, skaičiuojama iki 1 val. Jei ir tada būna mažiau kaip 5 judesiai, reikia kreiptis į akušerę ar gydytoją.
Vaisiaus judesių dažnis ir jų pobūdis atspindi vaisiaus būklę gimdoje. Aktyvūs judesiai rodo gerą būklę. Judesiai būna reti, silpni ar visai išnyksta dažniausiai dėl įvairių patologinių nėščiosios ar vaisiaus būklių, vaisiaus hipoksijos.
Vaisiaus širdies auskultacija
Vaisiaus širdies veikla akušeriniu stetoskopu arba rankiniu doplerio aparatu vertinama nuo 18-20 nėštumo savaitės visoms nėščiosioms.
Klinikinė interpretacija: Normalus bazinis vaisiaus širdies ritmas yra 110-115 širdies susitraukimų per minutę (spm). Tachikardija vadinamas dažnesnis nei 150 spm vaisiaus širdies ritmas, trunkantis ilgiau nei 10 minučių. Bradikardija - retesnis nei 110 spm vaisiaus širdies ritmas, trunkantis ilgiau nei 3 minutes. Tai rodo nepatenkinamą jo būklę gimdoje.
Kardiotokografija (KTG)
Kardiotokografija (KTG) - tai vaisiaus širdies ritmo (kardiotachograma) ir gimdos aktyvumo (tokograma) registravimas. Dabar KTG yra plačiausiai naudojamas vaisiaus būklės tyrimo būdas.
Indikacijos kardiotokografijai nėštumo laikotarpiu: įtariama vaisiaus hipoksija; sulėtėjęs vaisiaus augimas; pernešiojimas; hipertenzinės nėščiųjų būklės; gresiantis priešlaikinis gimdymas; vaisiaus vandenų patologija; daugiavaisis nėštumas; diabetas; Rh izoimunizacija.
Klinikinė interpretacija: Pagrindiniai KTG elementai: bazinis dažnis (norma - 110-150 k./min.), variabiliškumas, laikini širdies ritmo kitimai (akceleracija, deceleracija).
Amniocentezė
Amniocentezė - vandenmaišio punktavimas pro nėščiosios pilvo sieną kontroliuojant ultragarsu. Komplikacijų rizika: 0,5-1,0 proc.
Indikacijos: Rh izoimunizacija; vaisiaus plaučių brandumui vertinti; polihidramnionas; vaisiaus kariotipui nustatyti; įtariama intrauterinė infekcija; įtariamos vaisiaus medžiagų apykaitos ligos.
Metodika: Amniocentezė atliekama nuo 14-16-osios nėštumo savaitės. Tirti imama 15-30 ml vaisiaus vandenų.
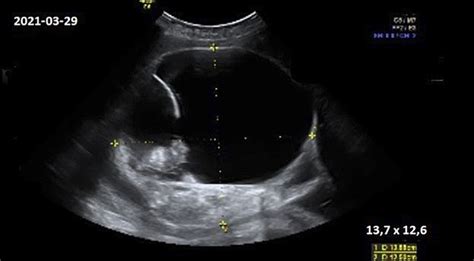
Echoskopijos nuotraukų interpretacija
Paprasčiau tariant, echoskopijos nuotraukos viršuje surašyti tam tikri skaičiai ir raidės, turintys specifinę reikšmę:
- CRL (Crown-Rump Length) - vaisiaus ilgis. Jis gali būti matuojamas maždaug iki 13 nėštumo savaitės.
- FL (Femur Length) - šlaunikaulio ilgis.
Egzistuoja įsitikinimas, kad siekiant kuo aiškesnio vaizdo ekrane, iki echoskopijos likus 2-3 d. reikėtų gerti daugiau nei įprasta skysčių. Manoma, kad tuomet amniono skystis pašviesės, taps skaidresnis, taigi bus matomas aiškesnis vaizdas.
Ultragaro įranga vis tobulėja, o ir ekrane matomas vaizdas tampa vis ryškesnis, tačiau echoskopija nėra 100 proc. patikimas tyrimo metodas. Pastebėję tam tikrus nuokrypius nuo standartų, gydytojai pasiūlys atlikti pakartotinį ultragarso tyrimą ar kitokio pobūdžio tyrimus infekcinėms ar genetinėms ligoms diagnozuoti.
tags: #ryskesnis #vaisiaus #zarnynas #echoskopijos

