Susidūrimas su sunkumais norint susilaukti vaiko yra jautri ir neretai skaudi patirtis daugeliui porų. Pasaulyje statistiškai su vaisingumo problemomis susiduria reikšminga dalis porų (kartais nurodoma, kad maždaug viena iš šešių ar septynių). Svarbu suprasti, kad nevaisingumas yra poros, o ne vien moters ar vyro problema, o šiuolaikinė medicina gali pasiūlyti įvairių pagalbos būdų.
Pagal medicininį apibrėžimą, pora laikoma nevaisinga, jeigu gyvendama reguliarų lytinį gyvenimą ir nenaudodama kontracepcijos priemonių, nepastoja per vienerius metus. Jeigu moteris yra vyresnė nei 35 metų arba yra žinomų rizikos veiksnių (pvz., nereguliarios mėnesinės, buvusios ginekologinės operacijos ar uždegimai, taikytas onkologinis gydymas), į gydytojus rekomenduojama kreiptis nelaukiant vienerių metų, o maždaug po 6 mėnesių nesėkmingų bandymų pastoti.
Jeigu labai laukiate stebuklo, bet pastoti nepavyksta 6-12 mėnesių laikotarpyje, nenaudojant apsaugos priemonių, o lytiniai santykiai vyksta reguliariai - tai yra ne rečiau kaip 2-3 kartus per savaitę - tuomet rekomenduojame atlikti išsamesnius poros tyrimus. Reikėtų nedelsti ir kreiptis jau po 6 mėnesių, jei moteris yra vyresnė nei 35 metų. Taip pat jeigu yra tokie rizikos veiksniai kaip policistinių kiaušidžių sindromas, nereguliarus menstruacinis ciklas, atliktos dubens organų operacijos, diagnozuota ar operuota endometriozė, persirgtos lytinių takų infekcijos ar vyrui nustatytos sveikatos problemos, galinčios paveikti vaisingumą.
Pasak R. Dargienės, dažnai pasitaiko atvejų, kai pora jau turi vaikų, tačiau susiduria su sunkumais bandydama susilaukti dar vieno. Tai vadinama antriniu nevaisingumu. Šiai diagnozei galioja tie patys laiko ir amžiaus kriterijai - jei nepavyksta pastoti per rekomenduojamą laikotarpį, verta kreiptis į specialistus, kad būtų nustatytos galimos priežastys ir pasiūlyti tinkami sprendimai.
Nevaisingumo priežastys yra labai įvairios ir dažnai kompleksinės:
- Moters veiksniai (apie 30-40% atvejų): Ovuliacijos sutrikimai (pvz., dėl policistinių kiaušidžių sindromo (PKS), hormonų disbalanso). Kiaušintakių patologija (nepratekamumas ar pažeidimai dėl buvusių uždegimų, operacijų, endometriozės). Gimdos problemos (miomos, polipai, sąaugos, įgimtos anomalijos). Endometriozė. Amžius (vaisingumas natūraliai mažėja, ypač virš 35 m.).
- Vyro veiksniai (apie 30-40% atvejų): Prasta spermos kokybė (maža spermatozoidų koncentracija, blogas judrumas, pakitusi morfologija). Spermatozoidų transportavimo sutrikimai. Hormonų sutrikimai. Genetininės problemos.
- Abiejų partnerių veiksniai (apie 10-20% atvejų): Nustatomi sutrikimai abiem partneriams.
- Neaiškios kilmės nevaisingumas (apie 10-15% atvejų): Nepavyksta nustatyti aiškios priežasties net atlikus visus būtinus tyrimus.
Vaisingumo tyrimai, pasak gydytojos, atliekami abiem partneriams, nes tai - bendras poros „projektas“. „Svarbiausia įvertinti tokius pagrindinius aspektus, kaip ar vyksta ovuliacija? Tai nustatyti padeda ultragarsinis tyrimas ir progesterono kiekio kraujyje rezultatai. Kiaušintakių pratakumo tyrimas padės nustatyti ar gali susitikti lytinės ląstelės. Dar vienas svarbus aspektas, ar gimda ir jos gleivinė yra tinkamos embrionui įsitvirtinti ir vystytis. Moterims atliekami kraujo hormonų tyrimai (FSH, LH, estrogenai ir kiti hormonai ciklo pradžioje, progesteronas - likus 7 dienoms iki menstruacijų), gimdos ir kiaušidžių ultragarsinis tyrimas, kiaušintakių praeinamumo įvertinimas. Jei reikia, atliekamos minimaliai invazinės diagnostinės operacijos tokios kaip histeroskopija (gimdos ertmės ištyrimas) ir laparoskopija (mažojo dubens bei pilvo ertmės įvertinimas)“, - paaiškina nevaisingumo gydymo specialistė.
Vyrams svarbiausias tyrimas, pasak gydytojos, yra spermograma, kuri padeda nustatyti apie 30 proc. nevaisingumo priežasčių. Tyrimo metu vertinama spermos kokybė, spermatozoidų kiekis, judrumas ir jų forma. Jei spermogramos rezultatas pakitęs, tuomet vyrą gali tirti ir konsultuoti urologas, endokrinologas ar genetikas. Šių specialistų pagalbos kartais prireikia ir moterims - tai priklauso nuo nevaisingumo priežasčių.
Gydytoja atsako, kad kas čia „kaltas“ klausti nereikia: „Nevaisingumas yra bendra poros problema, todėl ją spręsti reiktų kartu. Statistika rodo, kad maždaug 30 proc. atvejų priežastis slypi moters organizme, 30 proc. - vyro, o dar 30 proc. - abiejų partnerių sveikatoje arba lieka nenustatyta“. Gydytoja sako, kad moterų kaltinimas yra nepagrįstas ir pasenęs požiūris ir džiugu, kad šiandien šis klausimas kyla vis rečiau ir vis daugiau porų į specialistus kreipiasi kartu, suprasdamos, jog vaisingumo ištyrimas - abiejų partnerių atsakomybė.
Nevaisingumo gydymo specialistė į klausimą, kodėl būna pora nepastoja, o pakeitus partnerius problemų nebėra, atsako, kad partnerių suderinamumas yra plati tema, apimanti kelis svarbius aspektus. „Yra imunologinis nesuderinamumas, kuomet tam tikri antikūnai gali trukdyti pastojimui, tuomet yra genetinis, kai tam tikri genetiniai pokyčiai gali turėti įtakos vaisingumui. Yra psichologiniai veiksniai - stresas, įtampa santykiuose, kas gali neigiamai veikti pastojimo galimybes. Ir yra lytinių santykių įpročiai ir dažnis - skirtingi partnerių poreikiai gali turėti įtakos pastojimo procesui. Šie veiksniai gali trikdyti natūralų pastojimą, todėl svarbu laiku diagnozuoti ir gydyti galimus sutrikimus, įskaitant autoimunines ligas ar celiakiją. Jei pastoti nepavyksta, efektyviausią pagalbą dažnai suteikia pagalbinio apvaisinimo procedūros“, - patikina R. Dargienė.
Gydytoja sako, kad tiriant nevaisingumo priežastis, beveik pusėje atvejų nustatomi tam tikri genetiniai pokyčiai. Šie pokyčiai gali būti susiję su krešėjimo sistemos sutrikimais, turinčiais įtakos nėštumo eigai, policistinių kiaušidžių fenotipu ir priešlaikiniu kiaušidžių išsekimu, Y chromosomos mikrodelecijomis, veikiančiomis spermos kokybę, MTHFR geno pokyčiais, susijusiais su folinės rūgšties apykaita, genais, lemiančiais hormonų receptorių pokyčius, kurie gali daryti įtaką vaisingumui. Genetinių tyrimų dėka galima geriau suprasti nevaisingumo priežastis, tačiau genų redagavimas išlieka ateities gydymo perspektyva.
Gydymo keliai
Nustačius nevaisingumo priežastį (jei tai pavyksta), parenkamas tinkamiausias gydymo būdas:
- Medikamentinis gydymas: Dažniausiai taikomas esant ovuliacijos sutrikimams (skiriami vaistai ovuliacijai stimuliuoti). Taip pat gali būti gydomos infekcijos ar hormonų disbalansas.
- Chirurginis gydymas: Gali būti atliekamas šalinant gimdos patologijas (miomas, polipus, sąaugas), kiaušintakių nepraeinamumą, endometriozės židinius ar tam tikras vyrų nevaisingumo priežastis (pvz., varikocelę).
- Pagalbinio apvaisinimo būdai (ART - Assisted Reproductive Technology): Taikomi, kai kiti metodai neefektyvūs arba yra aiškios indikacijos (pvz., nepratekami kiaušintakiai, sunkus vyro nevaisingumas). Svarbu vartoti terminą „pagalbinis apvaisinimas“, o ne „dirbtinis“, nes procedūrų metu sujungiamos natūralios lytinės ląstelės. Pagrindiniai metodai yra du: Intrauterininė inseminacija (IUI) ir Apvaisinimas mėgintuvėlyje (IVF - In Vitro Fertilization).
Intrauterininė inseminacija (IUI)
Tai paprastesnis ir pigesnis pagalbinio apvaisinimo metodas.
Procedūra: Ovuliacijos metu specialiai laboratorijoje paruošta (pagerinta, koncentruota) vyro ar donoro sperma plonu kateteriu suleidžiama tiesiai į moters gimdą. Procedūra paprastai neskausminga.
Indikacijos: Lengvo laipsnio vyro nevaisingumas (sumažėjusi spermatozoidų koncentracija ar judrumas, bet vis dar pakankamas apvaisinimui - gydytojai vertina pagal naujausias PSO normas); gimdos kaklelio problemos; imuninis nesuderinamumas; neaiškios kilmės nevaisingumas.
Sąlygos: Būtini pratekami moters kiaušintakiai ir pakankamas kiekis judrių spermatozoidų po paruošimo (dažnai taikomas kriterijus - bendras judrių spermatozoidų kiekis, TMSC > 5 mln.). Ovuliacija gali būti natūrali arba stimuliuota vaistais.
Efektyvumas: Sėkmės tikimybė vienam ciklui yra palyginti nedidelė, vidutiniškai siekia apie 10-15%. Dažniausiai atliekami 3-6 IUI ciklai, ir jei jie nesėkmingi, pereinama prie IVF.
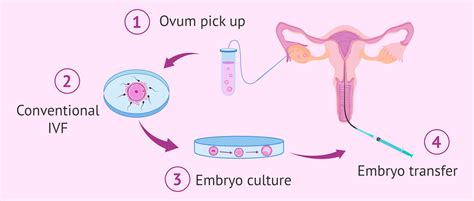
Apvaisinimas mėgintuvėlyje (IVF)
Tai sudėtingesnis, brangesnis, bet ir gerokai efektyvesnis pagalbinio apvaisinimo metodas.
Procedūra:
- Kiaušidžių stimuliacija: Moteriai skiriami hormoniniai vaistai, kad kiaušidėse subręstų ne vienas (kaip natūralaus ciklo metu), o keliolika folikulų su kiaušialąstėmis. Stimuliacijos eiga stebima ultragarsu ir hormonų tyrimais.
- Kiaušialąsčių aspiracija (punkcija): Kai folikulai pasiekia reikiamą dydį, suleidžiamas galutinio kiaušialąsčių subrendimo vaistas, o po maždaug 36 valandų atliekama trumpa procedūra (dažniausiai taikant intraveninę nejautrą), kurios metu per makštį specialia adata išpunktuojami folikulai ir išsiurbiamas jų turinys su kiaušialąstėmis.
- Apvaisinimas laboratorijoje: Surastos kiaušialąstės laboratorijoje sujungiamos su specialiai paruošta vyro ar donoro sperma. Gali būti taikomas klasikinis IVF (sperma tiesiog įlašinama prie kiaušialąsčių) arba ICSI metodas (vienas spermatozoidas specialia mikroadata įšvirkščiamas tiesiai į kiaušialąstę - ypač esant prastiems spermos rodikliams).
- Embrionų auginimas: Apvaisintos kiaušialąstės (zigotos, vėliau - embrionai) kelias dienas (dažniausiai 3-5) auginamos specialiomis sąlygomis inkubatoriuje. Jų kokybė nuolat vertinama.
- Embrionų perkėlimas: Vienas ar keli (priklausomai nuo moters amžiaus, embrionų kokybės ir teisinio reglamentavimo) geriausios kokybės embrionai plonu kateteriu perkeliami į moters gimdą. Procedūra neskausminga.
- Laukimas ir testas: Po 10-14 dienų atliekamas kraujo ar šlapimo nėštumo testas.
- Embrionų šaldymas: Likę geros kokybės embrionai gali būti užšaldomi (vitrifikuojami) ir saugomi ateities bandymams.
Indikacijos: Nepratekami ar pažeisti kiaušintakiai; sunki endometriozė; sunkus vyro nevaisingumas (mažas kiekis, blogas judrumas/morfologija, nėra spermatozoidų ejakuliate, bet jų randama sėklidėse); nesėkmingas gydymas kitais metodais (įskaitant IUI); neaiškios kilmės nevaisingumas; genetinė preimplantacinė diagnostika; būtinybė naudoti donoro ląsteles.
Sąlygos: Galimybė stimuliuoti kiaušides (įvertinama pagal amžių, hormoninius tyrimus - FSH, LH, AMH, antralinių folikulų skaičių); sveika gimda, galinti išnešioti nėštumą; esantys spermatozoidai (partnerio ar donoro); moters amžius (nors griežtos ribos nėra, sėkmė labai mažėja virš 40-42 metų).
Efektyvumas: IVF sėkmės rodikliai yra labai individualūs ir priklauso nuo daugelio veiksnių, ypač nuo moters amžiaus. Vidutinė sėkmės tikimybė (gyvo naujagimio gimimas po vieno embriono perkėlimo) gali svyruoti nuo 30-40% jaunesnėms moterims iki kelių procentų ar nulio vyresnėms nei 42-43 metų moterims. Svarbu aptarti realistiškas sėkmės galimybes su gydytoju.
IVF efektyvumas yra 35-40 proc. Rezultatai priklauso nuo partnerių amžiaus ir IVF indikacijų. Optimalus moters amžius 23-40 m.
Pagalbinio apvaisinimo mėgintuvėlyje (IVF) yra vienas efektyviausių ir saugiausių nevaisingumo gydymo metodų, kurio tikrai nereikia bijoti. Procedūra paprastai trunka apie 4-6 savaites ir prasideda nuo poros ištyrimo.
Po poros ištyrimo vyksta hormoninė stimuliacija, kuomet moteriai 10-12 dienų po oda pilvo srityje leidžiami medikamentai, skatinantys folikulų augimą. Tuomet ateina eilė folikulų surinkimui - kai folikulai pasiekia tinkamą dydį, atliekama kiaušialąsčių paėmimo procedūra - punktuojant jas adata ultragarso kontrolėje. Procedūra atliekama su nuskausminimu, todėl moteris nejaučia skausmo. Tada ateina vyro eilė sudalyvauti procese, nes vyksta spermatozoidų surinkimas - dažniausiai vyras pats surenka spermą, tačiau kartais dėl medicininių priežasčių reikia atlikti sėklidžių punkciją. Po visų etapų vyksta apvaisinimas ir embrionų auginimas - surinktos lytinės ląstelės perduodamos į laboratoriją apvaisinimui ir embrionų auginimui. Embrionai auginami 3-5 dienas, po to paruošiami šaldymui arba perkėlimui į moters gimdą. Tuomet pagal planą atliekamas šviežio arba atšildyto embriono perkėlimas į gimdą.
Gali užtekti vieno IVF, o gali prireikti ir kelių. Priklauso nuo nevaisingumo priežasties, moters amžiaus ir kiaušidžių rezervo. Kai kurioms poroms užtenka vieno gydymo ciklo, kitoms gali prireikti 2-3 ar net 6 ciklų. Paskutinį dešimtmetį Europos statistika byloja, kad gimusio kūdikio tikimybė po vieno embriono perkėlimo yra 23 proc. iki 35 metų amžiaus ir tik 6 proc. moterims, vyresnėms nei 40 metų.
Tyrimai prieš IVF
Prieš pradedant IVF ciklą, paprastai reikia atlikti nemažai tyrimų abiem partneriams: kraujo grupės ir Rh faktoriaus, hormonų (FSH, LH, E2, prolaktino, AMH, skydliaukės hormonų), tyrimų dėl lytiniu keliu plintančių infekcijų (Chlamydia, Mycoplasma, Ureaplasma), ŽIV, sifilio, hepatitų B ir C, raudonukės antikūnų, gimdos kaklelio citologinio tyrimo (PAP) ir kt. Konkretų tyrimų sąrašą nurodo gydytojas.
Galimos komplikacijos
Dažniausia IVF komplikacija yra kiaušidžių hiperstimuliacijos sindromas (KHSS). Dėl stimuliuojančių vaistų poveikio kiaušidės gali per daug padidėti, pilvo ertmėje pradėti kauptis skystis. Lengvos formos pasitaiko dažniau, sunkesnės - rečiau (keli procentai ciklų). Simptomai - pilvo pūtimas, skausmas, pykinimas, sunkesniais atvejais - dusulys, didelis pilvo apimties padidėjimas. Sunkus KHSS reikalauja gydymo ligoninėje. Šiuolaikiniai stimuliacijos protokolai ir atidus stebėjimas leidžia sumažinti šio sindromo riziką. Kita galima rizika - daugiavaisis nėštumas (jei perkeliama daugiau nei vienas embrionas), negimdinis nėštumas, persileidimas.
Kai kuriais atvejais į gimdą perkeliamas daugiau nei vienas embrionas. Maždaug 2-5 % IVF atvejų moterys patiria negimdinį nėštumą. Tai būklė, kai embrionas implantuojamas už gimdos ribų, daugiausia į kiaušintakį.
Taip pat svarbu atminti, kad IVF kūdikiai gimsta visiškai normalūs. Didžioji dauguma iki šiol atliktų tyrimų rodo, kad kūdikių vystymasis yra normalus vaikams, pastojusiems per IVF.
Nėra moksliškai patvirtinta, kad pagalbinio apvaisinimo metu gimę vaikai būtų labiau linkę turėti sveikatos sutrikimų. Pasaulyje apie 2 iš 10 vaikų gimsta po pagalbinio apvaisinimo, ir ilgalaikė šių vaikų stebėsena rodo, kad jie gimsta ir auga sveiki.
Dar viena netiesa, kad po IVF dažniau gimsta dvynukai, bet tai irgi nėra tiesa, nes tai priklauso nuo perkeliamų embrionų skaičiaus. Jei perkeliamas tik vienas geros kokybės embrionas, daugiavaisio nėštumo tikimybė yra itin maža.
IVF ciklas - kas tai? Pagalbinio apvaisinimo procedūros ir naujovės | Vaisingumo šaknys #34
Lytinių ląstelių ir embrionų donorystė: Lietuvoje nuo 2017 m. galioja Pagalbinio apvaisinimo įstatymas, kuris reglamentuoja ir leidžia lytinių ląstelių (kiaušialąsčių ir spermos) donorystę bei embrionų donorystę ir šaldymą pagal nustatytas sąlygas. Tai suteikia papildomų galimybių poroms, negalinčioms panaudoti savo lytinių ląstelių.
Apsispręsti, ar atlikti IVF procedūrą, gali būti sudėtingas sprendimas. Fizinis, emocinis ir finansinis procedūros krūvis gali būti varginantis. Prieš nuspręsdami atlikti IVF, išsamiai pasikalbėkite su savo gydytoju apie visas galimas vaiko pastojimo galimybes.

