Nevaisingumas - tai negalėjimas pastoti per vienerius metus ar ilgiau reguliarių lytinių santykių metu be kontracepcijos. Jei moteris yra 35 metų ar vyresnė, šis laikotarpis sutrumpėja iki 6 mėnesių. Nevaisingumas tampa vis aktualesne problema visame pasaulyje. Europoje stebimas vaisingumo mažėjimas su kiekviena karta. Apie 15-18% susituokusių porų negali susilaukti vaikelio natūraliu būdu. Dabar, labiau nei bet kada anksčiau, reikalinga visokeriopa pagalba poroms su sutrikusiu vaisingumu, norinčioms susilaukti vaikelio. Apskritai, poros Europoje turi didelį pasitikėjimą vaisingumo ekspertais, teikiančiais medicininę pagalbą dėl IVF ar kitus alternatyvius gydymo sprendimus, kuris kasmet vis auga apie 9% porų.
„Baltijos Amerikos klinikos“ Vaisingumo centre taikomi patys moderniausi, pasaulyje gerai žinomi vaisingumo problemų diagnostikos ir gydymo metodai. Vienos pirmųjų Lietuvoje pradėjome teikti diagnostikos bei gydymo paslaugas poroms, susiduriančioms su nevaisingumo problema. Mūsų tikslas - ne tik taikyti pažangiausius gydymo metodus, bet ir būti šalia viso proceso metu. Kiekviena pora - unikali, kaip ir jos kelias į tėvystę. Nevaisingumo gydymas - tai jautrus ir atsakingas procesas, kuris prasideda nuo nuoširdaus pokalbio ir abipusio pasitikėjimo. Su kiekviena pora dirbame individualiai, įsigilindami į jos situaciją, patirtį ir lūkesčius.
Kada verta išsitirti dėl nevaisingumo?
Nevaisingos poros tyrimas pradedamas, jei:
- moteris nepastoja vienerius metus ar ilgiau;
- moteris nepastoja 6 mėnesius ar ilgiau ir yra 35 metų ar vyresnė;
- žinoma kokia nors aiški poros nevaisingumą sukelianti priežastis, pvz., sutrikęs mėnesinių ciklas, anksčiau buvę dubens organų uždegimai, gimdos ir kiaušidžių endometriozė, kiaušintakių patologija, ginekologinių operacijų pasekmės, vyro spermos kiekio ir judrumo sutrikimai.
Nevaisingos poros tyrimą rekomenduojama atlikti specializuotose klinikose, kuriose dirba patyrę šios srities specialistai ginekologai arba, vyro nevaisingumo atveju, urologai-andrologai. Tiriami abu partneriai.
Yra daug rizikos veiksnių ir ligų, kurios gali trukdyti pastoti, todėl labai svarbus kryptingas poros ištyrimas, kuris apima bendruosius ir specialiuosius tyrimus. „Northway“ vaisingumo centro specialistų svarbiausias tikslas - kaip įmanoma tiksliau nustatyti poros nevaisingumo priežastis, kad būtų galima sudaryti veiksmingą gydymo planą, padedantį šeimai susilaukti kūdikio. Visus reikiamus laboratorinius, instrumentinius bei genetinius tyrimus galėsite atlikti bet kuriame mūsų vaisingumo centre Vilniuje, Kaune, Klaipėdoje ar Rygoje.
Vaisingumo centre atliekamos konsultacijos ir tyrimai
Konsultacijos dėl nevaisingumo
Konsultacijos metu gydytojas įvertina abiejų partnerių sveikatos istorijas bei galimas nevaisingumo priežastis ir paskiria reikiamus tyrimus. Konsultuotis rekomenduojama tiek moteriai, tiek vyrui. Suprasdami šios temos jautrumą, dėmesio skiriame ne tik medicininiams jos aspektams, bet ir poros emocinei bei psichologinei būklei.
Kiaušintakių pratekamumo tyrimai
Kiaušintakių būklė - vienas svarbiausių, natūralų pastojimą lemiančių veiksnių. Jų pratekamumo tyrimais, atliekamais pasitelkiant ultragarso arba rentgeno įrangą, nustatomi galimi kiaušintakių užakimai bei pažeidimai ir, jei reikia, parenkamas optimaliausias gydymo kelias - nuo medikamentinės ar chirurginės terapijos iki pagalbinio apvaisinimo.
Išsamūs ir kompleksiniai vyro spermos tyrimai (spermograma)
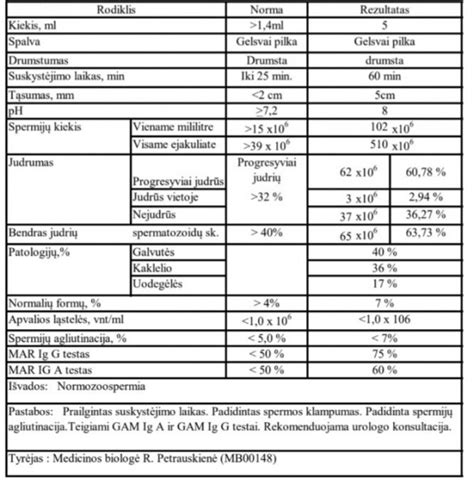
Spermograma leidžia įvertinti svarbiausius vyro vaisingumo rodiklius - spermatozoidų kiekį, judrumą, formą ir bendrą spermos būklę. Prireikus gali būti atliekami ir išplėstiniai tyrimai, tokie kaip DNR fragmentacijos ar MAR testas. Gauti rezultatai padeda nuspręsti, ar taikytinas natūralus pastojimo būdas, ar reikalingos pagalbinio apvaisinimo procedūros. Tyrimas greitas ir neskausmingas, tačiau labai reikšmingas diagnostikos procese. Poros nevaisingumo priežasčių ištyrimą rekomenduojame pradėti nuo spermogramos tyrimo. Mūsų laboratorijose taip pat atliekami specifiniai spermos tyrimai: oksidacinės pažaidos vertinimas, spermos HBA tyrimas, spermos DNR fragmentacijos tyrimas.
Atliekant spermos analizę, vertinama jos koncentracija, spermatozoidų judėjimas bei jų morfologija. Šį tyrimą vertina specialistas. Šiek tiek nukrypęs nuo normos ribų tyrimas nereiškia, kad vyras yra nevaisingas.
Hormonų tyrimai dėl endokrininių sutrikimų
Moterų nevaisingumui įtakos dažnai turi hormonų pusiausvyros sutrikimai - ovuliacijos nebuvimas, policistinių kiaušidžių sindromas ar skydliaukės ligos. Atlikus kraujo tyrimus įvertinamas hormonų lygis ir nustatomi galimi endokrininiai sutrikimai. Gydymas gali apimti medikamentinę korekciją, ovuliacijos stimuliaciją ar gyvenimo būdo pokyčius. Tinkamai diagnozuotas hormoninis disbalansas padidina pastojimo tikimybę.
Laboratorinių tyrimų spektrą apima kraujo, spermos ir kitų terpių tyrimai. Tyrimai skirstomi į specifinius ir nespecifinius. Specifiniai tyrimai: PRL (Prolaktinio tyrimas), TTH tyrimas, AMH (antimiulerinis hormonas), E2 (estradiolis), LH (liuteinizuojantis hormonas), FSH (folikulus stimuliuojantis hormonas), lytiškai plintančių ligų PGR tyrimai. Nespecifiniai tyrimai: tokie kaip BKT (bendras kraujo tyrimas), kraujo grupė, Rh faktorius, vitamino D tyrimas.
Vaisingumo centre atliekamos procedūros
Intrauterininė inseminacija (IUI)
Pagalbinio apvaisinimo procedūra, kurios metu specialiai paruošta sperma suleidžiama tiesiai į gimdą. Ji dažniausiai taikoma atvejais, kai pora, dėl vienokių ar kitokių priežasčių, neturi visaverčių lytinių santykių arba yra pakitusi spermos kokybė ar gimdos kaklelis. Procedūra trumpa, nereikalauja nejautros ir dažnai atliekama ambulatoriškai. Nors tai paprastesnis metodas nei apvaisinimas mėgintuvėlyje (IVF), tam tikrais atvejais jis gali būti labai veiksmingas.
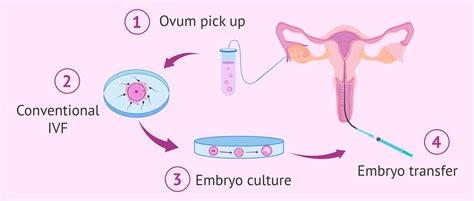
Apvaisinimas mėgintuvėlyje (IVF)
Viena pažangiausių pagalbinio apvaisinimo procedūrų, kai kiaušialąstės apvaisinamos laboratorijoje, o užsimezgę embrionai perkeliami į moters gimdą. IVF dažniausiai atliekamas tada, kai pastoti natūraliai nepavyksta dėl kiaušintakių nepratekamumo, ovuliacijos sutrikimų, endometriozės ar neaiškios kilmės nevaisingumo. Procedūra atliekama keliais etapais - pirmiausia stimuliuojamos kiaušidės, tuomet atliekama folikulų (kiaušidžių) punkcija, apvaisinimas ir embrionų perkėlimas. Šis metodas taikomas visame pasaulyje ir pasižymi dideliu veiksmingumu.
IVF procesą sudaro dvi pagrindinės fazės - stimuliavimo ir kiaušinėlių surinkimo-perkėlimo. Abiejų fazių metu moterys gali jausti diskomfortą ar net nedidelį skausmą. Vienas pagrindinių fizinių iššūkių - vaisingumo hormonai. Daugelis moterų mini šalutinį jų poveikį: nuotaikų svyravimus, pilvo pūtimą, karščio bangas, dirglumą. Daugelis porų, pasiryžusių dirbtiniam apvaisinimui, jaučia fizinį ir emocinį nuovargį. Dar prieš pasiryždami IVF, vaikelio norintys susilaukti partneriai jaučiasi išsekę dėl nuolatinės kovos su nevaisingumu. Daugelis porų pastebi, kad jų gyvenimą ir interesus itin apribojo atliekamos procedūros: daug mėnesių tenka planuoti ciklą, iš naujo po nesėkmės ruoštis naujam ciklui ir vėl bandyti. Gydymas galiausiai užvaldo mintis, ir tai tampa viena pagrindinių pokalbių temų bei didžiausias ateities planas. Prieš pradėdami IVF apgalvokite kelių ateinančių mėnesių planus. Apribokite veiklas ir įsipareigojimus, kurie padidina jūsų emocinį krūvį. Šiuo įtemptu laikotarpiu itin svarbu rasti tinkamiausią būdą pasirūpinti savo fizine ir dvasine sveikata.
Sužinokite apie IVF laiko juostą ir kiek laiko iš tikrųjų užtrunka pastoti – dr. Lora Shahine
Pirmiausiai pacientei yra paskiriami medikamentai, susilpninantys hormonų, atsakingų už kiaušialąsčių gamybą, veiklą. Tai yra privalomas žingsnis norint sukurti pagrindą, reikalingą kiaušidžių stimuliacijai. Kai pagrindas sukuriamas, yra pradedama kiaušidžių stimuliacija. Kiaušidžių stimuliacija yra atliekama medikamentų pagalba, kas dieną suleidžiant po paskirtą vaistų dozę. Taip stimuliuojant kiaušides, organizmas pagamina pakankamai kiaušialąsčių, tam, kad užtektų apvaisinimui. Stimuliacijos tikslas - subrandinti daugiau ir geresnės kokybės kiaušialąsčių nei natūralaus moters organizmo ciklo metu. Kai ultragarsas ir kraujo tyrimai parodo pakankamą kiekį folikulų ir kiaušialąsčių, yra paskiriama dar viena medikamentų injekcija. Jos tikslas - garantuoti pakankamą kiaušialąsčių brandos lygį prieš jų paėmimą punkcijos metodu.
Kiaušialąstės yra išgaunamos iš gimdos per makštį naudojantis specializuota, itin plona adata su ultragarso pagalba. Kiaušialąsčių surinkimo dieną, pacientės partneris turėtų būti pasiruošęs spermos mėginį. Iš šio spermos mėginio laboratorijoje yra išgaunami judriausi ir sveikiausi spermatozoidai. Kai iš pacientės organizmo yra išimamos visos kiaušialąstės, jos yra perkeliamos į specializuotą lėkštelę su paruoštais spermatozoidais ir tiek kiaušialąstės, tiek spermatozoidai yra inkubuojami laboratorijos sąlygomis apvaisinimui įvykdyti. Jeigu apvaisinimas įvyko, apvaisintos kiaušialąstės yra auginamos laboratorijoje apie 2-5 paras. Po šio periodo, dažniausiai 2 iš šių kiaušialąsčių, jau pavirtusių embrionais yra perkeliamos tiesiogiai į gimdą, o likusios yra užšaldomos. Perkėlimas yra atliekamas plonu, specializuotu kateteriu per makštį ir gimdos kaklelį. Beveik visais atvejais, ši procedūra yra neskausminga. Praėjus 14 dienų po patalpinimo, yra atliekamas nėštumo testas. Jeigu rezultatas teigiamas, ir procedūra yra laikoma sėkminga, 2-3 sav.
Intracitoplazminė spermatozoido injekcija į kiaušialąstę (ICSI)
Procedūra, kai į kiekvieną kiaušialąstę mikroskopu įvedamas vienas pasirinktinis spermatozoidas. Ji atliekama, kai spermos kokybė yra stipriai pakitusi - žema spermatozoidų koncentracija ir judrumas, netaisyklinga forma arba kai sperma išgauta chirurginiu (TESA) būdu. ICSI padidina apvaisinimo tikimybę tais atvejais, kai įprastas apvaisinimas nepavyksta. Procedūra yra sudėtinga bei reikalauja aukštų laboratorinių kompetencijų.
ICSI (intracitoplazminė spermos injekcija) procedūra yra naujausias ir labiausiai ištobulintas metodas gydyti vyrų nevaisingumą. ICSI yra atliekama kartu su in-vitro fertilizacijos (IVF) procedūra. ICSI yra rekomenduojama pacientams, kai jų sėklidės gamina itin mažai spermatozoidų, ir patys spermatozoidai nėra pakankamai pajėgūs be pagalbos pralaužti apsauginio sluoksnio, saugančio pacientės kiaušialąstę ir ją apvaisinti. Dažniausia to priežastis - itin prastas arba iš viso neegzistuojantis spermatozoidų judrumas. Taip pat ICSI procedūra yra atliekama, jeigu paciento sperma yra tiesiogiai išgaunama iš sėklidžių kitų procedūrų metu. Intracitoplazminės spermijų injekcijos metodas suteikia galimybę veiksmingai padėti netgi pačiais sunkiausiais vyrų nevaisingumo atvejais. Beveik visais atvejais, ICSI yra atliekama kaip sudėtinė IVF procedūros dalis. Kadangi abi procedūros yra atliekamos laboratorijos sąlygomis, reguliari IVF su ICSI procedūra ir IVF be ICSI procedūros mažai kuo skiriasi. Kaip ir reguliaraus IVF metu, pacientei yra paskiriami kiaušialąsčių augimą stimuliuojantys medikamentai. Tuo metu pacientės folikulų ir kiaušialąsčių augimą bei vystymąsį stebi ginekologas. Šiame etape yra naudojamas spermos mėginys, kurį pacientės partneris turėtų būti pasiruošęs pats, namuose arba Vaisingumo Centre, nebent yra naudojama donoro arba iš anksto užšaldyta partnerio sperma. Išgautos kiaušialąstės yra patalpinamos į specializuotą kultūrą, ir naudojantis mikroskopine, specializuota adata, į kiekvieną iš kiaušialąsčių yra suleidžiama po vieną iš partnerio spermatozoidų. Po šio etapo, jeigu apvaisinimas yra sėkmingas, ir gauti embrionai yra sveiki, iki trijų embrionų yra grąžinama į pacientės gimdą nėštumui pradėti, o likę yra užšaldomi.
Fiziologiškai atrinktų spermatozoidų intracitoplazminė injekcija į kiaušialąstę (PICSI)
PICSI yra ICSI procedūros atmaina, kuomet spermatozoidai atrenkami pagal gebėjimą pritraukti kiaušialąstę supančią hialurono rūgštį. Tokiu būdu parenkami brandesni, genetiškai kokybiškesni spermatozoidai. Ši procedūra dažniausiai rekomenduojama, kai ankstesnių ICSI bandymų metu embrionai arba neužsimezgė, arba buvo prastos kokybės. Pasirinkus fiziologiškai tinkamesnius spermatozoidus, padidėja tikimybė, kad embrionai vystysis sėkmingai.
Spermatozoidų aspiracija iš sėklidžių (TESA)
Kai vyro ejakuliate nėra spermatozoidų (azoospermija), jie gali būti išgaunami tiesiai iš sėklidžių. Procedūra atliekama taikant bendrinę nejautrą - plona adata per odą paimamas sėklidžių audinys ir iš jo išskiriami gyvybingi spermatozoidai. TESA dažniausiai taikoma kartu su ICSI arba PICSI.
Embrionų šaldymas
„Baltijos Amerikos klinika“ buvo pirmoji Lietuvoje, įdiegusi ypač greitą embrionų ir kiaušialąsčių šaldymo metodą - vitrifikaciją. Šio proceso metu naudojamos specialios apsauginės medžiagos (krioprotektoriai), todėl šaldant embrioną jame nesusiformuoja ledo kristalai, ląstelių vidinė terpė nėra „subraižoma”, nepažeidžiamos vidinės ląstelių struktūros. Tai užtikrina didesnį embriono išgyvenamumą ir kokybę po atšildymo.
Atliekant kiaušidžių stimuliaciją ir folikulų punkciją, dažniausiai gaunama daugiau kiaušialąsčių, o atlikus pagalbinio apvaisinimo procedūras - daugiau embrionų, nei perkeliama vieno ciklo metu. Tinkamos kokybės pertekliniai embrionai užšaldomi ir gali būti panaudoti vėliau, jei prireiktų papildomo bandymo ar pora norėtų susilaukti dar vieno vaiko. Moksliškai nėra įrodyta, kad užšaldymo-atšildymo procedūra kenkia būsimam kūdikiui. Skystame, žemos temperatūros (-196°C) azote visi biologiniai procesai tarsi sustoja laike. 2008 m., po klinikoje atliktos vitrifikacijos ir atšildytų embrionų patalpinimo gimė pirmasis „vitrifikuotas“ kūdikis Lietuvoje.
Kiaušialąsčių šaldymas
Kiaušialąsčių šaldymas (vitrifikacija) - tai galimybė moteriai išsaugoti savo vaisingumą ateičiai. Procedūra dažnai atliekama prieš onkologinį gydymą, esant genetinėms ligoms ar nusprendus motinystę atidėti dėl asmeninių ar profesinių priežasčių. Užšaldytos kiaušialąstės laikomos -196°C temperatūroje, todėl jų kokybė išlieka aukšta nepaisant prabėgusio laiko.
Užšaldytų ir atšildytų embrionų patalpinimas (FET)
Procedūra, kurios metu į moters gimdą patalpinamas(-i) atšildytas(-i) embrionas(-ai). Tinkamu moters ciklo metu, embrionas per ploną kateterį švelniai įvedamas į gimdą. Sėkmės tikimybė tokia pati, kaip ir perkeliant neužšaldytus embrionus, o pora gali pasirinkti tinkamiausią laiką nėštumui planuoti.
Blastocistų auginimas ir patalpinimas
Kai kurie embrionai laboratorijoje stebimi ir auginami iki 5-6 dienų - ši vystymosi stadija vadinama blastocista. Kadangi šį etapą pasiekia tik dalis embrionų, siekiant geriausių rezultatų patartina išsirinkti stipriausius. Blastocistų perkėlimas į gimdą dažnai siejamas su didesne pastojimo tikimybe. Šis metodas ypač tinka atvejais, kai užsimezga keli kokybiški embrionai ir siekiama sumažinti embrionų perkėlimų skaičių.

