Spermatozoidas, vyriška lytinė ląstelė, yra gyvybiškai svarbus naujos gyvybės pradžiai. Jo struktūra ir funkcija yra nepaprastai sudėtinga ir pritaikyta apvaisinti kiaušialąstę. Suprasti, kaip atrodo spermatozoidas ir kaip jį galima pamatyti mikroskopu, padeda giliau suvokti žmogaus reprodukciją ir nevaisingumo priežastis.
Spermatozoido sandara ir funkcija
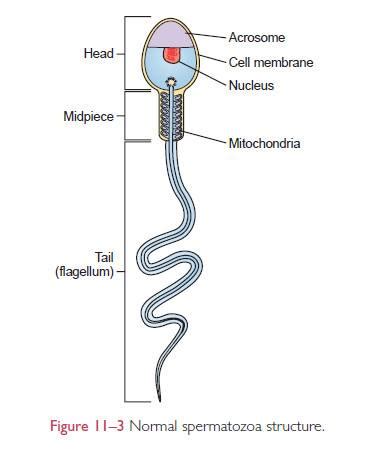
Spermatozoidas (gr. spermeion - sėkla, zoon - gyva būtybė) yra haploidinė ląstelė, kurios pagrindinė funkcija - apvaisinti kiaušialąstę ir taip pradėti naują individą. Kiekvienas spermatozoidas neša pusę genetinės medžiagos, reikalingos ląstelei, ir lemia individo lytį - jis gali turėti „X“ arba „Y“ tipo lytinę chromosomą. Tai labai diferencijuota ląstelė, sudaryta iš trijų pagrindinių dalių: galvutės, uodegėlės ir jas jungiančio kaklo.
Spermatozoido galvutė susideda iš akrosomos ir branduolio. Akrosoma - tai kepurės formos darinys, dengiantis didžiąją dalį galvutės priekinės dalies. Branduolys yra ypatingas tuo, kad jame DNR yra supakuota itin tankiai, o tradiciniai histonai pakeičiami baltymais, vadinamais protaminais. Tai užtikrina DNR apsaugą ir kompaktiškumą.
Uodegėlė, dar vadinama žiuželiu, yra atsakinga už spermatozoido judrumą. Jos dėka spermatozoidas gali judėti 1-3 mm/min greičiu. Kakle, jungiančiame galvutę su uodegėle, yra dvi centriolės, kurios po apvaisinimo perduodamos būsimam organizmui, nes moteriškoji ląstelė jų neturi. Vidurinę uodegėlės dalį supa daugiau nei 50 mitochondrijų, kurios aprūpina spermatozoidą energija judėjimui.
Spermatozoidai susiformuoja vyro lytinių organų sėklidžių sėkliniuose vamzdeliuose per maždaug 61 dieną. Ilgą laiką manyta, kad spermatozoidas perduoda tik genetinę medžiagą, tačiau dabar žinoma, kad į kiaušialąstę patenka visas spermatozoidas, kartu su centriolėmis ir baltymais, reikalingais kiaušialąstės aktyvavimui.
Spermogramos reikšmė ir indikacijos
Spermograma yra pagrindinis laboratorinis ejakuliato tyrimas, vertinantis spermatozoidų skaičių, judrumą, gyvybingumą, morfologiją ir kitus rodiklius. Tai ne tik „nevaisingumo testas“, bet ir atspirties taškas vertinant vyrų reprodukcinius veiksnius. Pasaulio sveikatos organizacija (PSO) laiko tai standartizuotu tyrimu, atliekamu pagal vienodas gaires, siekiant užtikrinti palyginamus rezultatus.
Spermograma dažniausiai skiriama poroms, kurioms nepavyksta pastoti po 12 mėnesių reguliarių nesaugių lytinių santykių. Tačiau, jei yra vyrų rizikos veiksnių, tyrimas atliekamas anksčiau. Anksčiau analizė buvo atlikta vyrams po kriptorchizmo, kapšelio ar kirkšnies operacijų, turintiems varikocelę, sėklidžių traumą, sirgusiems vėžiu, turintiems endokrininių sutrikimų, sumažėjusį lytinį potraukį, hipogonadizmą ar įtariama sėklinio latako obstrukciją.
Tyrimas taip pat skiriamas stebėjimui po varikocelės ar uždegiminių procesų gydymo, po gyvenimo būdo pokyčių, hormonų disbalanso korekcijos ir prieš taikant pagalbinio apvaisinimo technologijas. Po vazektomijos spermos analizė atliekama siekiant patvirtinti procedūros sėkmę.
Svarbu suprasti, kad spermograma yra poros, o ne tik vyro analizė. Vyriškojo faktoriaus vertinimas turėtų būti atliekamas kartu su moters reprodukcinės būklės vertinimu.
Pasiruošimas ir mėginio surinkimas
Pasiruošimas spermos analizei yra itin svarbus rezultatų tikslumui. PSO rekomenduoja surinkti ejakuliaciją po 2-7 dienų abstinencijos. Per trumpas arba per ilgas intervalas gali reikšmingai pakeisti spermatozoidų kiekį, koncentraciją ir judrumą.
Mėginys paprastai surenkamas masturbuojant į švarų, platų, netoksišką talpyklą. Svarbu surinkti visą ejakuliatą, nes pirmoji jo dalis yra ypač gausi spermatozoidų. Jei mėginys prarandamas, apie tai būtina pranešti laboratorijai. Tepalai neturėtų būti naudojami, nes jie gali iškreipti rezultatus. Tik išskirtiniais atvejais leidžiama naudoti specialiai išbandytus spermai saugius agentus.
Geriausia mėginį surinkti netoli laboratorijos ir tyrimą pradėti per 30 minučių, ne vėliau kaip per 60 minučių nuo surinkimo. Transportavimo metu svarbu vengti mėginio atvėsinimo žemiau 20 laipsnių Celsijaus ir šildymo virš 37 laipsnių Celsijaus. Vėlyvas pristatymas yra dažniausia prasto judrumo ir gyvybingumo priežastis.
Prieš tyrimą svarbu informuoti gydytoją apie neseniai buvusį karščiavimą, didelį karščio stresą, pirtis, vaistų vartojimą, anabolinius steroidus, chemoterapiją ar ankstesnes infekcijas, nes šie veiksniai gali laikinai sutrikdyti spermatozoidų skaičių.
Spermogramos tyrimo principai ir rodikliai
Spermogramos tyrimas apima kelis pagrindinius blokus:
- Makroskopinės ejakuliato savybės: apima tūrį, išvaizdą, klampumą, suskystėjimo laiką ir rūgštingumą. Šie rodikliai gali suteikti netiesioginių užuominų apie galimą obstrukciją ar sekrecijos sutrikimus.
- Spermatozoidų skaičius: laboratorija nustato koncentraciją 1 ml ir bendrą skaičių visame ejakuliate.
- Judrumas: PSO išskiria keturias kategorijas: sparčiai progresuojantį, lėtai progresuojantį, neprogresuojantį ir nejudrų. Progresuojantis judrumas yra ypač svarbus klinikinėje praktikoje.
- Gyvybingumas: svarbu atskirti gyvas nejudančias ir negyvas nejudančias ląsteles, ypač kai judrumas yra prastas.
- Morfologija ir ląstelinis fonas: vertinama normalios struktūros spermatozoidų dalis. Taip pat gali būti apibūdinamos apvalios ląstelės, kurios gali būti leukocitai.
PSO nustatytos apatinės referencinės ribos vaisingos populiacijos vyrams yra gairės, o ne absoliučios normos ribos. Net sumažėjusios vertės nereiškia, kad natūralus pastojimas neįmanomas, o normalios vertės negarantuoja nėštumo.
Specifinės spermatozoidų anomalijos ir jų reikšmė
Spermogramoje gali būti nustatytos įvairios anomalijos, kurios gali turėti įtakos vaisingumui:
- Oligospermija: spermatozoidų koncentracijos sumažėjimas.
- Astenozoospermija: progresuojančio judrumo sumažėjimas.
- Teratozoospermija: morfologiškai normalių spermatozoidų dalies sumažėjimas.
- Azoospermija: spermatozoidų nebuvimas ejakuliate. Šis radinys reikalauja ypatingo dėmesio ir papildomų tyrimų, siekiant atskirti obstrukcinius ir neobstrukcinius variantus.
- Leukocitospermija: didesnis nei įprasta leukocitų kiekis ejakuliate, rodantis uždegimą.
- Globozoospermija: spermatozoidų galvutės pakitimas, primenantis rutulį.
Šių anomalijų priežastys gali būti įvairios: varikocelė, karščio stresas, hormonų disbalansas, praeities infekcijos, toksinų poveikis, rūkymas, alkoholis, anaboliniai steroidai, sunkios sisteminės ligos ir genetiniai veiksniai.
Pagalbinio apvaisinimo technologijos ir mikroskopijos vaidmuo
Kai kuriose situacijose, kai natūralus pastojimas neįmanomas, taikomos pagalbinio apvaisinimo technologijos. Viena iš tokių procedūrų yra ICSI (intracitoplazminė spermatozoido injekcija), kurios metu vienas spermatozoidas, atrenkamas naudojant mikroskopą ir mikromanipuliatorių, yra sušvirkščiamas tiesiai į kiaušialąstę.
Mikroskopija atlieka esminį vaidmenį ne tik diagnostikoje, bet ir gydymo procedūrose. Pavyzdžiui, mikrochirurginės operacijos, skirtos pašalinti varikocelę, atliekamos naudojant galingą mikroskopą, siekiant pagerinti spermos kokybę. Taip pat mikroskopu ieškoma spermatozoidų sėklidžių audinyje, kai jų nėra ejakuliate (TESA arba TESE procedūros).
Dirbtinio intelekto programinė įranga, tokia kaip „SpermSearch“, gali padėti greičiau aptikti spermatozoidus mėginiuose, paimtuose iš labai nevaisingų vyrų, veikdama kaip pagalbinė priemonė embriologams. Tai ypač svarbu, kai reikia apvaisinti kiaušialąstes per trumpą laiko tarpą.
Specializuotos technologijos, tokios kaip PICSI metodas, leidžia objektyviai atrinkti subrendusius spermatozoidus, remiantis jų fiziologinėmis savybėmis, o pažangi optika su video ir kompiuterine programa leidžia struktūriškai tirti pavienį spermatozoidą padidinus jį 7200 kartų.
tags: #kaip #pamatyti #spermatozoida

