Neretai pasitaiko atvejų, kai porai nepavyksta pastoti natūraliai. Kai lytinio akto tarp vyro ir moters metu įvyksta natūralus apvaisinimas, spermatozoidas(-ai) apvaisina moters organizme esantį(-ius) kiaušinėlį(-ius) ir užsimezga nauja gyvybė. Prieš rekomenduojant dirbtinį apvaisinimą, pirmiausiai porai yra pasiūlomi kiti nevaisingumo gydymo būdai, atsižvelgiant į nevaisingumo priežastis. Tai gali būti lytinių santykių laiko parinkimas, atitinkami medikamentai, mikrochirurginė operacija.
Pagalbinis apvaisinimas - tai medicininė procedūra, kuri padeda poroms susilaukti vaikų, kai natūrali pastojimo galimybė yra sumažėjusi arba neįmanoma. Ši technologija taikoma tais atvejais, kai pora susiduria su nevaisingumu dėl įvairių priežasčių, tokių kaip kiaušidžių funkcijos sutrikimai, kiaušintakių nepraeinamumas, vyro spermos kokybės problemos ar nepaaiškinamas nevaisingumas. Statistikos duomenimis, net kas penkta pora susiduria su nevaisingumo problema. Ir nors tokių porų vis daugėja, dažnai vis dar vengiama atvirai apie tai kalbėtis, o pagalbinio apvaisinimo procedūras gaubia paslaptis. Taikant šiuos būdus, pasaulyje gimė daugiau nei milijonas vaikų.
Dirbtinio apvaisinimo procesas yra individualus ir priklauso nuo pasirinkto metodo bei poros situacijos. Paprastai jis apima diagnozės nustatymą (atliekami išsamūs tyrimai). Tiksliau - jis gali trukti nuo kelių savaičių iki kelių mėnesių. Diagnozė ir tyrimai gali trukti kelias savaites. Stimuliacija trunka 10-14 dienų. Kiaušinėlių surinkimas yra nedidelė chirurginė procedūra, kuri trunka apie 20-30 minučių. Apvaisinimas ir embrionų auginimas ir implantavimas trunka 3-5 dienas. Dirbtinio apvaisinimo trukmę koreguoja ir pasirinktinas metodas. Įvairių metodų (IVF, ICSI ir kt.) trukmė gali skirtis.
Pagalbinio apvaisinimo metodai
Yra keletas pagrindinių pagalbinio apvaisinimo metodų:
- Intrauterininė inseminacija (IUI): Tai pati paprasčiausia pagalbinio apvaisinimo procedūra.
- In vitro fertilizacija (IVF): Tai kitas nevaisingumo gydymo metodas, kuris laikomas vienu iš veiksmingiausių pagalbinio apvaisinimo būdų, suteikiantis galimybę apvaisinti kiaušinėlius ne moters organizme.
- Intracitoplazminė spermatozoido injekcija (ICSI): Procedūra, kai į kiekvieną kiaušialąstę mikroskopu įvedamas vienas pasirinktinis spermatozoidas. Ji atliekama, kai spermos kokybė yra stipriai pakitusi - žema spermatozoidų koncentracija ir judrumas, netaisyklinga forma arba kai sperma išgauta chirurginiu (TESA) būdu. ICSI padidina apvaisinimo tikimybę tais atvejais, kai įprastas apvaisinimas nepavyksta.
- Fiziologiškai atrinktų spermatozoidų intracitoplazminė injekcija į kiaušialąstę (PICSI): PICSI yra ICSI procedūros atmaina, kuomet spermatozoidai atrenkami pagal gebėjimą pritraukti kiaušialąstę supančią hialurono rūgštį. Tokiu būdu parenkami brandesni, genetiškai kokybiškesni spermatozoidai.
Pasirinkus konkretų metodą, procesas apima kelis svarbius etapus.

Dirbtinio apvaisinimo proceso etapai
Viskas prasideda nuo poros apsilankymo pas specialistą ir konsultacijos, kurios metu gydytojas surenka anamnezę, paskiria reikalingus laboratorinius ir/ar diagnostinius tyrimus, aptaria galimus gydymo būdus.
1. Konsultacija ir tyrimai
Konsultacijos metu gydytojas surenka informaciją apie poros medicininę istoriją, paskiria tyrimus, aptaria galimus gydymo būdus. Atliekami gydytojo paskirti tyrimai, jeigu prireikia atliekamos diagnostinės operacijos. Tiriami abu partneriai.
2. Kiaušidžių stimuliacija ir kiaušialąsčių paėmimas (IVF atveju)
Pagal gydytojo paskirtą protokolą pradedama kiaušidžių stimuliacija - moteris stimuliuojama specialiais hormoniniais vaistais, kurie skatina subręsti daugiau folikulų, o tuo pačiu ir kiaušialąsčių, nei natūraliame moters mėnesinių cikle. Po moters organizmo stimuliacijos hormonais, atliekama transvaginalinė punkcija, kurios metu išsiurbiamas folikulų turinys ir jame ieškoma kiaušialąsčių. Transvaginalinės punkcijos (ultragarso kontrolėje per makštį punktuojant moters kiaušides specialia adata) metu išsiurbiamas folikulų turinys, kuriame ieškoma kiaušialąsčių. Procedūra atliekama su narkoze. Medicija klinikoje moteris praleidžia apie 2 valandas.
3. Spermos paruošimas ir apvaisinimas
Tuomet eina sekantis etapas - spermos surinkimas. Jį galima atlikti tik Medicija klinikoje (negalima surinktos spermos atsivežti iš namų) masturbacijos būdu arba specialia adata paimant tiesiai iš sėklidžių. Jei gydytojo ir poros sprendimu nusprendžiama atlikti intrauterininę inseminaciją (IUI), masturbacijos būdu Medicija klinikoje surenkama (arba specialia adata tiesiai iš sėklidžių paimama) vyro sperma. Sperma yra specialiai paruošiama, atskiriant progresyvaus judėjimo tiesiaeigius spermatozoidus nuo nejudrių ir negalinčių apvaisinti spermatozoidų ir sukoncentruoti juos labai mažame specialios terpės kiekyje.
Folikuliniame skystyje mikroskopo pagalba yra surandamos moters kiaušialąstės, kurios patalpinamos į specialias terpes (skysčiai, kuriuose yra palaikančios kiaušialąsčių gyvybingumą medžiagos). Vėliau į lėkšteles su surinktomis kiaušialąstėmis įlašinamas tam tikras specialiai paruoštos spermos kiekis, arba esant nepakankamam spermatozoidų kiekiui mikromanipuliatoriaus pagalba atrenkami greičiausi, morfologiškai taisyklingiausi spermatozoidai, kurie intracitoplazminės spermatozoido injekcijos metu, įtalpinami po vieną, į kiekvieną kiaušialąstę tam, kad būtų užtikrintas vaisinimas.
IVF procedūros metu moters partnerio (arba donoro) sperma patalpinama į specialią talpą su moters kiaušialąste, ir spermatozoidai paliekami ją apvaisinti.
4. Embrionų auginimas ir perkėlimas
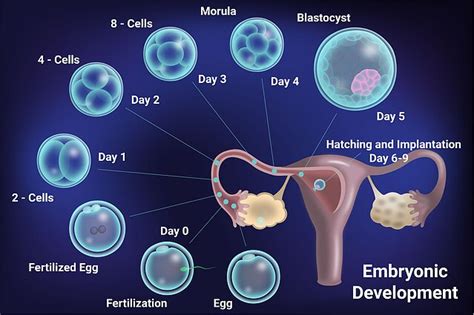
Po apvaisinimo embrionai auginami specialiuose laboratorijos inkubatoriuose, kuriuose yra palaikomas pastovus temperatūros ir drėgmės režimas taip atkuriant artimą natūraliai terpę. Kai lytinės ląstelės susilieja ir įvyksta apvaisinimas, po apvaisinimo susidariusi ląstelė yra vadinama zigota. Po apvaisinimo zigota pradeda dalintis ir sekančią dieną ji tampa dviejų, vėliau keturių ir t.t. ląstelių embrionu. Pagrindiniai kriterijai yra ląstelių skaičius vertinimo parą, dydžio vienodumas ir fragmentacija. Fragmentai - tai pašaliniai dariniai, susidaryti gali dėl dešimčių priežasčių, jeigu jų yra daug, tolimesnės embriono vystymosi prognozės yra nepalankios. Šie kriterijai yra įvertinami balais, nuo 1 (žemiausias balas) iki 4 (aukščiausias balas). Idealiu atveju antrą parą embrionas bus keturių ląstelių dydžio, jo ląstelės bus vienodos, o fragmentacija nebūdinga, taip embrionas bus pažymėtas 4(4/4). Gali būti, kad trečią parą embrionas bus aštuonių ląstelių dydžio, tai yra labai geras rodiklis, jo ląstelės bus lygios, tačiau būdinga nedidelė fragmentacija, tokiu atveju poros embrionas bus pažymėtas 8(4/3). Kritinis lytinių ląstelių, zigotų ir embrionų įvertinimas viso proceso metu priklauso nuo embriologo. Į moters gimdą gali būti patalpinami ne tik aštuonių, bet ir keturių lastelių embrionai. Gana dažnai embrionai yra auginami ir ilgiau, iki blastocistos stadijos.
Vėliau, gydytojo ir embriologo sprendimu, geriausias embrionas (ar keli) yra perkeliamas į moters gimdą, naudojant specialų minkštą vienkartinį kateterį. Kai kurie embrionai laboratorijoje stebimi ir auginami iki 5-6 dienų - ši vystymosi stadija vadinama blastocista. Kadangi šį etapą pasiekia tik dalis embrionų, siekiant geriausių rezultatų patartina išsirinkti stipriausius. Blastocistų perkėlimas į gimdą dažnai siejamas su didesne pastojimo tikimybe. Šis metodas ypač tinka atvejais, kai užsimezga keli kokybiški embrionai ir siekiama sumažinti embrionų perkėlimų skaičių.
Sėkmės veiksniai
Ir IUI, ir IVF procedūrų sėkmė priklauso nuo daugybės faktorių: poros fizinės sveikatos ir psichologinės būsenos, patiriamo streso ir įtampos neigiamo poveikio, gyvenimo būdo, vyro ir moters anksčiau persirgtų ligų, partnerių amžiaus, moters svorio, kuris lemia hormonų apykaitą.
Vienas svarbiausių veiksnių įtakojančių sėkmę - kiaušialąsčių ir spermatozoidų kokybė, kurią dažnai lemia poros amžius. Taip pat svarbu tinkamai subalansuota stimuliacija moteriai, kontroliuojamas kiaušialąsčių paėmimas punkcijos metu, atsakingas ir kvalifikuotas ginekologo ir embriologo darbas bei tinkamos priemonės - aukščiausios kokybės embrionų auginimo terpės, specialios lėkštelės, kuriose auginami embrionai, naujausi inkubatoriai, palaikantys tinkamą temperatūrą ir dujų koncentraciją, naujos technologijos (pvz.: „Time-lapse“ technologija, leidžianti stebėti embriono vystymąsi 24 valandas per parą kompiuterio ekrane) ir t.t.
Teisiniai aspektai
Svarbu žinoti, kad pagalbinio apvaisinimo įstatymas Lietuvoje numato, jog kiekviena pora turi teisę į pagalbinį apvaisinimą, jei yra itin sudėtinga arba neįmanoma natūraliai pastoti. Gydytojų specialistų konsultacijos kompensuojamos tik pateikus gydytojo, kurio paslaugos apmokamos PSDF biudžeto lėšomis, tinkamai išrašytą ir galiojantį siuntimą, taip pat pacientams yra visiškai nemokamos.
Kas yra dirbtinis apvaisinimas? | IVI
tags: #dirbtinio #apvaisinimo #procesas

