Šlaunikaulio lūžis yra stipriausio ir ilgiausio žmogaus kūno kaulo - šlaunikaulio (lot. femur) - vientisumo pažeidimas. Šlaunikaulis jungia klubo sąnarį su kelio sąnariu ir yra būtinas vaikščiojimui, stovėjimui ar kitai kasdienei veiklai. Pasaulyje šlaunikaulio lūžiai sudaro apie 1-2 % visų kaulų lūžių, o Lietuvoje kasmet registruojama tūkstančiai tokių atvejų, ypač tarp vyresnio amžiaus žmonių. Negydomas ar netinkamai gydomas lūžis gali sukelti rimtas komplikacijas, tokias kaip neįgalumas ar net mirtis, ypač pagyvenusiems pacientams. Šlaunikaulio lūžis dažniausiai įvyksta dėl stiprios traumos ar kaulų silpnumo.
Traumatologijos skyriuje darbo niekada netrūksta, bet ypač jo padaugėja tada, kai pasidaro slidu: kai kas atsiperka gipsu, o kai kam pasitaiko atsiduri ir ant operacinio stalo. „Tokių per dieną turime ne mažiau 10. Aišku, ne visos traumos yra dėl slidumo, bet slidumą mes visada labai pajaučiame“, - sakė gydytojas D. Ulevičius. Dažniausiai slidumo traumos ištinka, kai paslydus ir krentant žmonės į žemę atsiremia rankomis, todėl lūžta riešas. Neretai pasisukus kojai lūžta kulkšnies, blauzdos kaulai, krentant ant šono - šlaunikaulis. „Šios traumos - rimtos. Žmonės kartais net neįsivaizduoja, kiek rimtos. Yra net stereotipas, kad imobilizavus galūnę - uždėjus gipsą - laimingas lekiu namo ir po poros savaičių vėl sveikas. Tikrai mažai daliai žmonių šitaip pasiseka. Suaugusiųjų lūžimai gyja ilgai: trumpiausiais terminas - šešios savaitės, o rimtesni lūžimai gyja 3-4 mėnesius, būna ir metus“, - pastebėjo D. Ulevičius.
Spustelėjus šaltukui, ar prasidėjus plikledžiui, lijundrai, Kauno klinikinės ligoninės Priėmimo skubios pagalbos ir traumų skyrius dirba trigubu krūviu. Pasak Kauno klinikinės ligoninės Priėmimo skubios pagalbos ir traumų skyriaus laikinojo vedėjo gydytojo Artūro Šulniaus, lūžių pasekmės skaudžios visiems. Tarkim, patyręs elementariausią išorinės kulkšnies lūžį žmogus mažiausiai du mėnesius yra nedarbingas. Įprastai Kauno klinikinės ligoninės Priėmimo skubios pagalbos ir traumų skyriuje kasdien apsilanko apie 100-150 pacientų. Tačiau jei tik prasideda šaltukas arba plikledis ir lijundra, medikai sukasi it bitelės. „Darbo dienomis skyriuje dirba keturi penki traumatologai, savaitgaliais - du. Žinoma, jei plikšala pasitaiko savaitgalį, budintiems gydytojams nelengva. Dažniausios šaltojo sezono traumos - riešų ir kulkšnių, alkūnės srities, stipinkaulio, kaklo lūžiai, pagyvenusiems žmonėms - žasto, kaklo lūžiai ir rimtesnės kritimo traumos kaip dubens bei šlaunikaulio viršutinės dalies lūžiai.
Gydytojas D. Ulevičius ypač atsargiais būti įspėjo vyresnio amžiaus žmones: „Nesinori gąsdinti, bet ypač vyresnio amžiaus senjorui trauma gali ne tik pagadinti gyvenimą, bet ir apskritai jį nutraukti. Statistika yra žiauri, ypatingai nepalanki vyresnio amžiaus žmonėms, kurie turi gretutines patologijas. Net nesinori gąsdinti, bet per pirmus 3 mėnesius iki 30 proc. žmonių miršta dėl šlaunikaulio proksimalinės dalies lūžimo. Tai yra skausminga statistika“.
Pasak A.Šulniaus, susižaloja įvairaus amžiaus žmonės. Aišku, vyresnio amžiaus žmonių traumos būna sunkesnės, lūžiai - rimtesni, dažniausiai reikalaujantys ir stacionaraus gydymo. „Pagyvenusiems žmonėms lūžiai neretu atveju tampa ir mirties priežastimi. Kodėl? Nes reikalingas ilgalaikis gydymas, stacionarizavimas, gulimas režimas. Kadangi pacientas ilgą laiką yra priverstas gulėti, susiformuoja širdies dekompensavimas, plaučių uždegimai, prasideda ir kitos komplikacijos. Dažnai tokie pacientai būna dar ir kankinami mažakraujystės, o traumos ir operacijos ją dar labiau padidina. Organizmas nusilpsta, be to, įvykus lūžiui prasideda vidinis kraujavimas, taip dar sumažėja hemoglobino kiekis. „Lūžių pasekmės skaudos visiems. Tarkim, patyręs elementariausią išorinės kulkšnies lūžį žmogus mažiausiai du mėnesius yra nedarbingas. Šlaunikaulio lūžiai irgi gyja ilgai: dažniausia prireikia net dviejų operacijų. Per pirmąją įstatoma speciali konstrukcija, per antrąją ji išimama. Jei šlaunikaulį susilaužo senjoras, gijimo laikotarpis yra maždaug šeši mėnesiai. Po gijimo reikalinga ir reabilitacija, kuri yra itin svarbi lūžių atveju ir ji dažniausiai trunka tiek pat laiko, kiek gijo lūžis. „Pasitaiko ir liekamųjų reiškinių, kartais žmogus lieka iš dalies nedarbingas, dažnas priduria, kad keičiantiems orams jiems „suka kojas ar rankas“, priklausomai, kur buvo lūžis.
Gydytojas patarė, ko nedaryti nukritus, kad sau labiau nepakenktum. „Kirtę žmonės dažnai vėl bando stotis ir, jeigu koja lūžusi, gali uždaras lūžimas pavirsti atviru lūžimu. Pirmiausia reikėtų ramiai susikaupti ir pabandyti pajausti, kur skauda. Jeigu skauda rankas, tai viena, o jeigu skauda kojas, reikėtų pasistengti neskubėti, apsičiupinėti. Prašyti pagalbos reikia, jeigu skauda, ypatingai, jeigu deformuota koja. Jeigu batas pradėjo žiūrėti ne į tą pusę, reikia griebti telefoną ir skambinti, kur reikia“, - paragino D. Ulevičius. Anot mediko, Vilniuje greitoji pagalba atvažiuotų vos per kelias minutes, tad net nebūtina bandyti nukentėjusiajam teikti pirmą pagalbą. Tačiau, jeigu greitoji važiuotų ilgiau, jeigu nelaimė įvyko kažkur miške, galima bandyti lūžusią galūnę imobiliuozti, paėmus pagalį ir apvyniojus šaliku. „Skubėti nereikia. Ir taip didžioji dalis traumų - per skubėjimą. Tai toliau skubėti nebereikia“, - rekomendavo gydytojas D. Ulevičius.
Šlaunikaulio lūžio priežastys ir rizikos veiksniai
Pagrindinės šlaunikaulio lūžio priežastys apima kritimus, ypač vyresniems žmonėms. Kritimai gali būti susiję su įvairiomis situacijomis, pavyzdžiui, slydimu ant ledo, nesėkmingu žingsniu ar net ligomis, sukeliančiomis pusiausvyros problemas. Jaunesniems žmonėms lūžius paprastai sukelia didelės energijos traumos: autoįvykiai (beveik pusė visų atvejų), kritimai iš didelio aukščio (trečdalis atvejų) arba sportinės traumos (ypač dviračių ir motociklų sportas). Šlaunikaulio lūžio rizika priklauso nuo kritimo krypties, greičio ir nuo to, ar asmuo spėja apsisaugoti rankomis.
Senyviems žmonėms šlaunikaulio lūžiai dažniausiai susiję su osteoporoze - liga, kai kaulai praranda tankį ir tampa trapūs. Kaulo tvirtumo mažėjimas prasideda jau 30-40 metų amžiuje, o moterims po menopauzės šis procesas ypač pagreitėja dėl estrogeno sumažėjimo. Pagrindiniai rizikos veiksniai yra: vyresnis amžius (ypač per 65 m.), moteriška lytis (70-80% visų šlaunikaulio lūžių), mažas kūno svoris, ankstesni lūžiai, šeimos istorija, rūkymas, gausus alkoholio vartojimas, mažas fizinis aktyvumas ir vitamino D trūkumas.
Įvairios ligos ir vaistai gali reikšmingai padidinti šlaunikaulio lūžių riziką. Ilgalaikis kortikosteroidų (vaistų nuo uždegimo) vartojimas silpnina kaulus, didindamas lūžių tikimybę iki 50%. Kitos rizikingos būklės: reumatoidinis artritas, cukrinis diabetas, skydliaukės veiklos sutrikimai, lėtinės inkstų ir kepenų ligos. Tam tikri vaistai (pvz., stiprūs raminamieji, antidepresantai, kai kurie vaistai nuo skrandžio rūgštingumo) didina kritimų riziką arba tiesiogiai veikia kaulų stiprumą. Ypač pavojinga, kai pacientas turi kelias lėtines ligas ir vartoja daugybę vaistų - tokiais atvejais lūžių rizika gali padidėti kelis kartus.
Šlaunikaulio lūžio simptomai
Šlaunikaulio lūžio simptomai priklauso nuo lūžio vietos ir sunkumo, tačiau dažniausiai yra ryškūs ir akivaizdūs. Pirma, apie lūžimą įspėja intensyvus skausmas. Taip pat gali atsirasti staigus stiprus tinimas. Rimtas kojos kaulo lūžio simptomas - negalėjimas priminti kojos. Kai lūžta ranka, paprastai žmogus negali paimti jokio daikto į sužeistą ranką. Kaulams po lūžio pasislinkus, matomas šiek tiek iškeltas šlaunikaulis, koja lūžio pusėje yra trumpesnė bei pasukta į išorę. Judinant koją, jaučiamas skausmas šlaunikaulio srityje. Atsargiai stuksenant į pėdą, jaučiamas skausmas lūžusio šlaunikaulio pusėje.
Kaip diagnozuojamas šlaunikaulio lūžis?
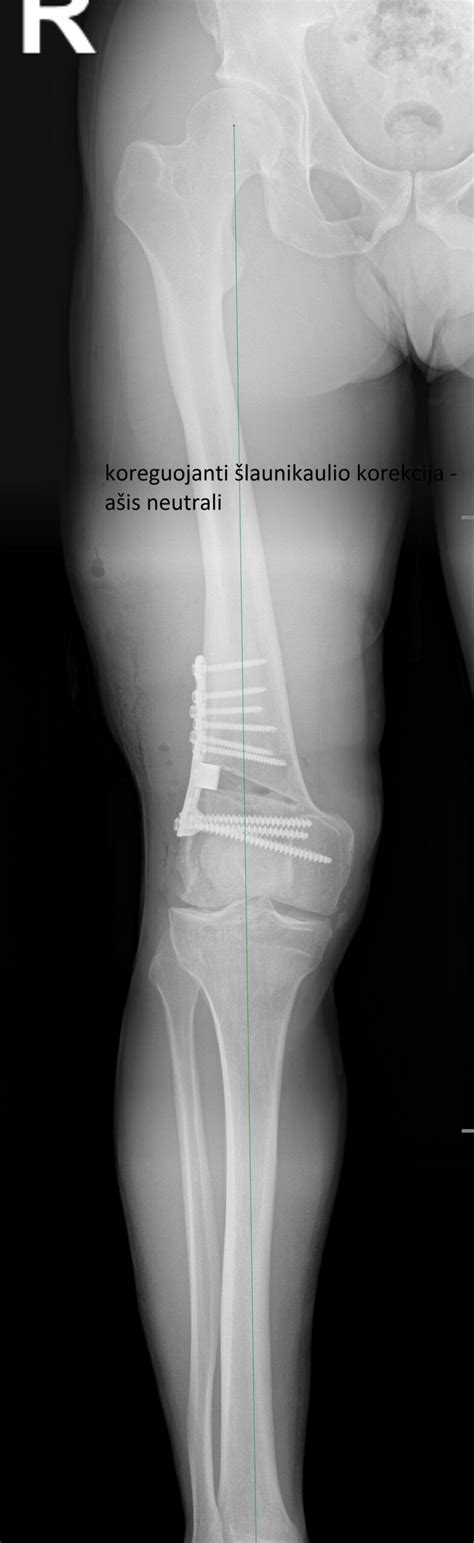
Šlaunikaulio lūžio diagnostika remiasi klinikiniais požymiais, fiziniu tyrimu ir vaizdiniais tyrimais. Tikslus diagnozės nustatymas yra būtinas tinkamam gydymui. 95% šlaunikaulio lūžių diagnozuojama rentgeno pagalba. Šio tyrimo pagalba nustatomas lūžio tipas bei parenkamas tinkamiausias gydymo būdas. Kartais nutinka, jog rentgeno pagalba lūžio nematoma, tai ypač būdinga įsispraudusiems lūžiams, kai lūžę kaulai tvirtai laikosi vietoje.
Gydymas: kaip valdyti šlaunikaulio lūžį?
Šlaunikaulio lūžio gydymas priklauso nuo lūžio tipo, vietos, paciento amžiaus ir bendros sveikatos būklės. Dažniausiai reikalinga chirurginė intervencija, tačiau kai kuriais atvejais taikomas konservatyvus gydymas. Dauguma šlaunikaulio lūžių (virš 95%) gydomi operaciniu būdu. Gydymo tikslas - atstatyti kaulus į vietą bei juos sutvirtinti. Tai taip pat sumažina skausmą. Teigiama, jog optimalus laikus operacijai - iki 24 valandų po lūžio. Nėra reikalo skubėti ir atlikinėti operaciją per pirmąsias 24 valandas. Geriau šį laiką išnaudoti tinkamam paciento paruošimui operacijai - koreguoti skysčių - elektrolitų balansą, atlikti būtinus tyrimus. Paprastai jei lūžis yra be dislokacijos, tuomet lūžę kaulai sutvirtinami varžtais.
Po operacijos pradedama reabilitacija: skausmo malšinimas, fiziniai pratimai ir mokymasis vaikščioti su pagalbinėmis priemonėmis (vaikštynėmis ar ramentais). Po operacijos pacientas paprastai lieka ligoninėje 5-14 dienų, priklausomai nuo bendros sveikatos būklės ir operacijos tipo. Jau pirmą-antrą dieną po operacijos pradedama ankstyva mobilizacija - pacientas mokomas sėstis lovoje, persikelti ant kėdės ir pradėti judėti su pagalbinėmis priemonėmis (vaikštyne ar ramentais. Šiame etape kritiškai svarbi tinkama skausmo kontrolė, kvėpavimo pratimai plaučių komplikacijų prevencijai ir pragulų profilaktika. Po išrašymo itin svarbu sukurti saugią namų aplinką: pašalinti kliūtis ir kilimėlius, įrengti turėklus vonioje, užtikrinti tinkamą apšvietimą.
Kineziterapija ir ergoterapija padeda atkurti funkciją, o artimųjų ar specialistų pagalba gerina gyvenimo kokybę. Moksliškai įrodyta, kad kuo anksčiau pradedami kineziterapijos pratimai, tuo geresnė funkcinė išeitis. Ankstyva mobilizacija ne tik sumažina raumenų atrofijos riziką (kuri gali prasidėti jau po 48 valandų imobilizacijos), bet ir pagerina kraujotaką (mažinant trombozės riziką), stimuliuoja kaulų gijimą, gerina medžiagų apykaitą ir psichologinę būklę. Tyrimai rodo, kad pacientai, kurie pradeda aktyvią kineziterapiją per pirmąsias 24-48 valandas po operacijos, vidutiniškai 3 dienomis trumpiau guli ligoninėje ir 40% greičiau atgauna savarankiškumą.
Reabilitacija prasideda jau pirmomis dienomis po operacijos lengvais pratimais, atliekamais lovoje. Pacientas mokomas atlikti izometrinius keturgalvio šlaunies raumens įtempimus (5-10 sekundžių įtempimas, 10-15 kartojimų), pėdų lenkimą ir tiesimą trombozės prevencijai, bei nesužeistos kojos judesius. Kvėpavimo gimnastika (gilūs įkvėpimai ir pilvo raumenų aktyvavimas iškvepiant) būtina plaučių komplikacijų prevencijai - rekomenduojama atlikti kas 2 valandas, ypač pacientams su lėtinėmis plaučių ligomis.
Priklausomai nuo operacijos tipo, 2-3 dieną pradedami aktyvūs asistuojami operuotos kojos judesiai, vengiant pozicijų, kurios galėtų išjudinti implantus ar sukelti išnirimą. Atkūrus pradinį mobilumą, dėmesys skiriamas pagrindinių raumenų grupių stiprinimui. Keturgalvis šlaunies raumuo (quadriceps) yra esminis stabiliai eisenai ir lipimui laiptais - jis stiprinamas tiesiant koją sėdint ar gulint, pradedant be pasipriešinimo, vėliau pridedant svorį ar elastines juostas (progresija nuo 10 iki 30 pakartojimų). Sėdmenų raumenys, ypač vidurinis sėdmuo (gluteus medius), kritiškai svarbūs dubens stabilumui einant - rekomenduojami kojų atitraukimo į šoną pratimai gulint ir stovint prie atramos. Pilvo preso stiprinimas (ypač skersinio pilvo raumens) padeda išlaikyti stabilią stuburo padėtį ir sumažina apkrovą klubui - pradedama nuo paprastų įtempimų gulint, progresuojant iki sudėtingesnių pratimų.
Vėlyvajame reabilitacijos etape, kai pacientas jau gali stovėti su minimalia pagalba (paprastai 4-6 savaitės po operacijos), pradedami pusiausvyros lavinimo pratimai. Iš pradžių naudojami lygiagrečiai turėklai ar aukšta vaikštynė, vėliau - mažesnės atramos, kol galiausiai pasiekiamas savarankiškas stovėjimas. Propriorecepcijos (kūno padėties erdvėje suvokimo) treniruotei naudojami nestabilūs paviršiai - minkšti kilimėliai, balansavimo pagalvėlės ar diskai. Koordinacijos gerinimui taikomas stovėjimas ant vienos kojos prie atramos, šoninis žingsniavimas, ėjimas linija ar ėjimas pernešant nedidelį svorį. Pusiausvyros treniruokliai su biologinio grįžtamojo ryšio sistema (kur pacientas mato savo kūno svorio centro judėjimą ekrane) ypač naudingi vyresnio amžiaus pacientams, nes suteikia papildomą vizualinę informaciją.
Vyresniame amžiuje (virš 65 metų) šlaunikaulio lūžio gijimas trunka vidutiniškai 6-9 mėnesius, kartais ilgiau. Radiologinis suaugimas (matomas rentgenogramose) dažniausiai stebimas po 3-4 mėnesių, tačiau funkcinis atsistatymas užtrunka ilgiau. Svarbu suprasti, kad gijimo laikas labai individualus - jį lemia bendra sveikatos būklė, osteoporozės laipsnis, operacijos tipas ir pooperacinės reabilitacijos intensyvumas. Taip, visiškas pasveikimas įmanomas, ypač jaunesniems pacientams ir tiems, kurie iki traumos buvo aktyvūs. Statistika rodo, kad apie 40-60% vyresnio amžiaus pacientų pasiekia prieštrauminį mobilumo lygį per 6-12 mėnesių. Sėkmingo atsigavimo pagrindas - ankstyva specializuota operacija, nuosekli reabilitacija ir aktyvus paciento įsitraukimas į gydymo procesą.
Pirmieji bandymai stotis ir žengti žingsnius paprastai pradedami jau 1-3 dieną po operacijos, naudojant vaikštynę ar ramentus ir padedant specialistui. Iš pradžių leidžiama tik dalinė apkrova operuotai kojai (15-20 kg) arba visai be apkrovos, priklausomai nuo operacijos tipo. Po endoprotezavimo apkrova gali būti didesnė anksčiau. Pilna apkrova be pagalbinių priemonių dažniausiai leidžiama tik po 8-12 savaičių, kai rentgenologiškai patvirtinamas kaulo suaugimas.
Šlaunikaulio lūžio komplikacijos
Šlaunikaulio lūžio metu galimas kraujavimas gali siekti 1000-1500 ml, kas sukelia hipovoleminį šoką, ypač diafizinių lūžių atvejais. Aplinkinių struktūrų pažeidimas - lūžgaliai gali pažeisti aplinkinius minkštuosius audinius, kraujagysles (ypač a. femoralis, a. poplitea) ir nervus (n. ischiadicus, n. femoralis). Riebalų embolijos sindromas - dažna komplikacija po ilgųjų kaulų lūžių, pasireiškianti per 24-72 valandas po traumos. Ilgalaikė imobilizacija - po šlaunikaulio lūžio pacientai dažnai turi būti imobilizuoti ilgą laiką, kas didina giliųjų venų trombozės (GVT), plaučių embolijos (PE), pneumonijos, pragulų ir raumenų atrofijos riziką. Sisteminės komplikacijos - ypač vyresnio amžiaus pacientams, šlaunikaulio lūžiai susiję su padidėjusiu mirtingumu pirmaisiais metais po traumos (iki 20-30%).
Po šlaunikaulio operacijos ypač svarbu kuo greičiau pakilti iš lovos. Paprastai jau kitą dieną pacientas keliamas iš lovos. Jei pacientas tik guli arba sėdi ramiai lovoje, didėja tromboembolijos rizika. Pradėjus iš karto po operacijos judėti, greičiau gyja lūžę kaulai, daugiau galimybių atgauti buvusį iki lūžio mobilumą, mažėja komplikacijų rizika. Tromboembolijos rizika ypač didelė po šlaunikaulio lūžio. Manoma, jog net pusei pacientų po lūžio gali susiformuoti trombai, jei nesiimama profilaktikos priemonių. Statistika rodo, jog 1 iš 4 pacientų tampa slaugomais pacientais, o pusei pacientų po šlaunikaulio lūžio nukenčia judėjimo funkcija. Mirtingumas po šlaunikaulio lūžio per pirmuosius metus siekia 25 proc.
Šlaunikaulio lūžio prevencija
Norint išvengti traumų svarbiausia neskubėti. Gydytojas pasakojo neseniai operavęs moterį, kuri paslydo, skubėdama iki paštomato. Po operacijos jos laukia 3-4 mėnesių trukmės gijimas. „Įsivaizduokite: tai yra baisus gyvenimo pasikeitimas, o buvo tik vienas nulėkimas iki paštomato. Neskubėkime“, - paragino medikas. Gydytojas patarė turėti ir tinkamus batus su geru padu. Kitu atveju galima naudoti specialias prie avalynės tvirtinamas priemones, kurios padės tvirčiau jaustis ant slidaus paviršiaus. „Tikrai gipsas daug prasčiau atrodys nei bet kurie batai rimtesniu padu“, - kalbėjo D. Ulevičius.
Pagyvenusiems ar sunkiau judantiems žmonėms, už lango prasidėjus plikledžiui ar lijundrai, gydytojas pataria, jei nėra svarbios priežasties, likti namuose. „Jei tai nėra neatidėliotini reikalai, geriau į gatvę neiti, paprašyti jaunesnių artimųjų pagalbos, kad pristatytų maisto, ir tiesiog pasisaugoti. Krentant reikia susigrupuoti, nesiremti rankomis, būtinai įtraukti smakrą prie krūtinės, kad nepatirtumėte galvos traumos“, - pataria A. Šulnius ir priduria, kad gatvėms pasidengus leduku labai svarbu ir avalynė - tinkamiausia ji grublėtu padu. „Geriausia rinktis batus kaučiukiniu padu, taip pat yra ir specialios ant batų dedamos apsaugos.
Prevencija, įskaitant kaulų stiprinimą, kritimų vengimą ir sveiką gyvenimo būdą, yra esminė, ypač rizikos grupėse. Tai sulėtina osteoporozės vystymąsį. Ne mažiau svarbus yra fizinis aktyvumas. Reikėtų nors 30 min. 5 kartus savaitėje aktyviai pajudėti - lengvai pabėgioti ristele, pasivaikščioti gamtoje.

Kada kreiptis į gydytoją?
Jei įtariate šlaunikaulio lūžį dėl stipraus skausmo, negalėjimo vaikščioti ar kojos deformacijos po traumos, nedelsdami kreipkitės į skubios pagalbos skyrių arba ortopedą-traumatologą, kad būtų atlikti būtini tyrimai ir pradėtas gydymas. Ypač skubiai kreipkitės, jei yra patinimas, karščiavimas ar simptomai, rodantys galimas komplikacijas. Venkite savarankiškų bandymų judėti ar gydytis, nes tai gali pabloginti būklę ar sukelti kaulų poslinkį. Jei esate rizikos grupėje (pvz., turite osteoporozę, esate vyresnio amžiaus), aptarkite su gydytoju prevencines priemones, tokias kaip kaulų tankio tyrimai, kalcio papildai ar namų saugumo gerinimas.
Kaip išvengti traumų žiemą?
Šlaunikaulio kaklo lūžis yra trauma, turinti didelę įtaką ir pakeičianti tolesnį kiekvieno paciento gyvenimą, nes mažina savarankiškumą, skatina negalią po lūžio, didina mirtingumo riziką. Šiuolaikinei sveikatos priežiūros sistemai tai didelė ekonominė našta, tiesiogiai susijusi su šių pacientų gydymu bei netiesiogiai - su šių pacientų reabilitacija, priežiūra bei poreikiais pirmaisiais metais po lūžio.
tags: #trumpas #zastikaulis #slaunikaulis #nestumas

