Pastaraisiais dešimtmečiais pasaulio mokslininkai stebisi itin suprastėjusia vyrų spermos kokybe.
Pasaulio sveikatos organizacijos duomenimis, net 15-18 procentų porų turi su vaisingumu susijusių problemų.
Lietuvoje kas šešta pora negali susilaukti vaikų be medikų pagalbos, o pastaruoju metu pastebimas vyrų nevaisingumo didėjimas.
Manoma, kad apie 30 proc. šeimų nevaisingos dėl vyriško faktoriaus, t. y. vyrų spermos kokybės, 50 proc. - dėl kombinuoto vyriško ir moteriško faktoriaus.
30 proc. nevaisingumo atvejų lemia moteriškas faktorius.
Vyrų spermos kokybę lemia įgimtos genetinės ligos, chromosomų pakitimai, Y chromosomos mikrodelecijos, sėklidžių nusileidimas.
Įtakos turi ir tam tikros infekcinės ligos, tokios kaip parotitas, tuberkuliozė, lytiniu būdu plintančios infekcijos.
Spermos kokybė gali suprastėti dėl medikamentų vartojimo, žalingų įpročių, streso.
Spermogramos tyrimas: kas tai?
Spermograma yra pagrindinis spermos tyrimas, kurio metu vertinami spermos kokybę lemiantys aspektai - tiriamos spermos fizikinės savybės, spermatozoidų koncentracija, jų judrumas, morfologijos pokyčiai.
Spermograma - vienas iš svarbiausių tyrimų vyro vaisingumo ištyrimui bei nevaisingumo diagnozavimui, tad jį rekomenduojama atlikti tiek ruošiantis nėštumui, tiek vertinant vyro vaisingumą nesėkmingai bandant pastoti.
Taip pat, tyrimas gali būti atliekamas po vazektomijos operacijos, norint įvertinti operacijos rezultatą.
Spermogramos tyrimui reikalingas specialus pasiruošimas.
Kaip pasiruošti spermogramos tyrimui?
Norint kuo tiksliau ir tinkamiau ištirti ejakuliatą ir interpretuoti tyrimo rezultatus, labai svarbu tinkamai pasiruošti spermos pateikimui.
Prieš analizę vyras turi susilaikyti nuo lytinių santykių mažiausiai tris dienas, bet ne ilgiau kaip vieną savaitę.
Lytiniai santykiai prieš tyrimą gali sumažinti ejakuliato tūrį ir spermatozoidų skaičių.
Rekomenduojama susilaikyti nuo lytinių santykių 3-5 dienas.
2 dienų susilaikymas aiškinamas tuo, kad su kiekviena ejakuliacija (spermos išsiliejimu) spermatozoidų koncentracija mažėja.
Siekiant išvengti sumažėjusio ejakuliato kiekio ir spermatozoidų judumo, rekomenduojama atsisakyti riebaus ir kepto maisto.
Spermatozoidų rodiklius gali pagerinti sveiki produktai, kuriuose gausu vitaminų ir skaidulų (vaisiai ir daržovės), baltymų (liesa mėsa, jautiena, vištiena, triušiena), pieno produktai.
Spermos kokybei įtakos turi vitaminų B12, C, E, cinko, seleno, Q10 kiekis organizme, tad gydytojas gali Jums rekomenduoti atlikti šių vitaminų ir mikroelementų tyrimus.
Didžiausią neigiamą įtaką spermatozoidų vystymuisi turi kūno temperatūros svyravimas, todėl spermos tyrimus rekomenduojama atidėti, jeigu vyras karščiuoja.
Kūno perkaitimas taip pat turi neigiamą poveikį spermatozoidų gamybai, nes optimali temperatūra jiems bręsti yra 1-2 °C žemesnė už įprastą kūno temperatūrą (t. y. 34-35 °C).
Sergant infekcinėmis ir lytiniu keliu plintančiomis ligomis (brucelioze, gonorėja, gripu, epideminiu parotitu, sifiliu, tuberkulioze, drugiu), dėl kurių gali išsivystyti sėklidžių atrofija, sutrikti spermatozoidų judumas ir sumažėti jų skaičius.
Jei susirgus buvo vartojami antibiotikai, atlikti bet kurį spermos tyrimą reikėtų ne anksčiau nei praėjus 3 mėn.
Higiena. Prieš spermos surinkimą labai svarbu vandeniu ir muilu nusiplauti rankas ir lytinius organus.
Spermos surinkimui skirtas indelis turi būti vienkartinis, patikrintas dėl toksiškumo ir pasvertas laboratorijoje.
Rekomenduojama spermą surinkinėti tik masturbacijos būdu.
Visas ejakuliato kiekis surenkama masturbacijos būdu į specialų sterilų indelį prieš tai švariai nusiplovus rankas ir lytinius organus.
Negalima rinkti spermos į prezervatyvą, nes prezervatyve esančios medžiagos yra kenksmingos spermatozoidams.
Tyrimui negalima naudoti į prezervatyvą surinktos sėklos.
Jame esantys spermicidai (cheminė spermos judėjimą trukdanti medžiaga) gali pakenkti tyrimo rezultatams.
Būtina dėmesingai ir atvirai atsakyti į visus pateiktus klausimus.
Klausimyno/ sutikimo tyrimui formos užpildymas.
Spermos mėginio pristatymas
Į specialų sterilų indą surenkama ejakuliacijos metu ištekėjusi sperma, kuri vėliau ištiriama laboratorijoje.
Toks tyrimas gali būti atliekamas tiek tiriančioje gydymo įstaigoje, tiek tiek namuose, kur vyras, tikėtina, jaučiasi ir patogiau, ir jaukiau.
Mėginį paėmus namuose, jį į laboratoriją privalu pristatyti per valandą, laikant šiltai arti kūno, mat dėl sugaišto laiko ar netinkamų laikymo sąlygų gali nukentėti spermos kokybė ir reikšmingai pakisti tyrimo rezultatai.
Jeigu medžiaga paimama ne klinikoje, ją reikia pristatyti per valandą, laikant 20-40°C temperatūroje, jokiu būdu jos negalima atvėsinti daugiau kaip 10°С.
Jei sperma vežama iš namų, ją reikia pristatyti ne vėliau, kaip per vieną valandą.
Taip, galima, jei turėsite galimybę tiriamąją medžiagą pristatyti mums per valandą.
Labai svarbu, kad tyrimui būtų pristatytas visas ištekėjusios sėklos kiekis, nes šis taip pat vertinamas analizės metu ir tai gali daryti įtaką galutiniam tyrimo rezultatui.
Spermogramos tyrimo eiga ir vertinami rodikliai
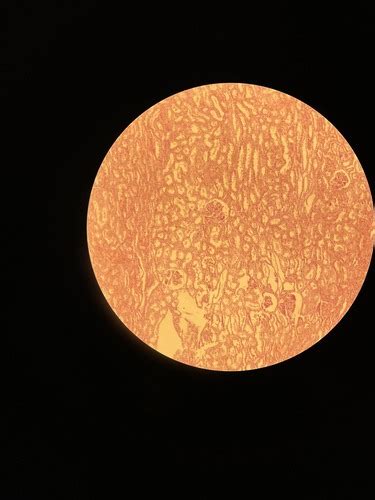
Automatinis tyrimas atliekamas aukščiausios kokybės analizatoriumi SQA-V, tyrimo protokole rezultatai pateikiami ne tik skaitmenine išraiška, bet ir vaizdu nuotraukoje.
Spermos analizatoriuje įmontuotas mikroskopas - optinė sistema leidžia padidinti vaizdą nuo 300 iki 500 kartų.
Yra padidinto jautrumo režimas, naudojamas nustatant oligospermiją, azoospermiją, vazektomijos efektyvumą.
Atliekant spermogramą analizuojamas spermos kiekis, jos fizinės savybės: pH, spalva, kvapas, tirštumas, klampumas.
Įvertinamas spermatozoidų kiekis ir judrumas, tiriamas jų gyvybingumas.
Įvertinama ir spermatozoidų morfologija, t. y. normalios formos spermatozoidų procentinė dalis.
Atliekant spermogramą yra vertinami ne tik diagnostinio spermos tyrimo parametrai, bet ir spermatozoidų gyvybingumas, jų detali morfologija, įvertinama leukocitų koncentracija ir kt.
MiOXSYS tyrimas
MiOXSYS - pats tiksliausias, lengviausiai ir greičiausiai atliekamas oksidacinės pažaidos spermoje tyrimas rinkoje.
Oksidacinio streso svarba ir neigiama įtaka vyrų vaisingumui yra įrodyta daugybės studijų.
25%-40% visų vyrų nevaisingumo atvejų yra identifikuojami kaip idiopatinės kilmės ir yra susiję su oksidacinio streso sukelta pažaida.
MiOXSYS tyrimo pranašumas yra tame, kad jis atsižvelgia ir į oksidantų, ir į antioksidantų aktyvumą ir pateikia visuotiną oksidacinės pažaidos įvertinimą.
Atliekant MiOXSYS tyrimą yra sustiprinamas vyrų nevaisingumo diagnostikos tikslumas.
Antikūnai prieš spermatozoidus (ASA)
Antikūnai prieš spermatozoidus (ASA) - tai imunoglobulinai (Ig), veikiantys kaip antikūnai prieš spermos antigenus ir turintys įtakos vaisingumui.
Šiuo metu žinoma daugybė ASA kurie jungiasi su įvairiais spermos komponentais.
Esant sveikam organizmui, kraujo - sėklidės barjeras (hematotestikulinis) saugo spermos antigenus nuo imunokompetentinių ląstelių.
Tik pažeidus šį barjerą įsijungia autoimuninis mechanizmas, kuris gali lemti nevaisingumą, gaminasi ASA.
Esant idiopatiniam nevaisingumui antikūnai prieš spermatozoidus (ASA) randami 10-15 % vyrų ir 15-20 % moterų ir 0,9-4 % vaisingų pacientų.
Vyrams šį pažeidimą gali sukelti sėklidės trauma, apsisukimas, varikocelė, biopsija, uždegimai, sunkieji metalai ir kt.
Moterims ASA atsiranda po gleivinių pažeidimų (kontracepcija, erozijos, koaguliacija, mikroorganizmai), gavus dideles koncentracijas anomalių arba „senų“ spermatozoidų, esant retiems lytiniams santykiams, spermai patekus į pilvo ertmę (lytinių organų anatominiai ypatumai, nesėkmingos dirbtinio apvaisinimo procedūros), esant dažniems oraliniams ir analiniams santykiams.
Nustatyta, kad Ureaplasma urealyticum bakterija ir žmogaus spermatozoido membrana turi galinčių kryžmiškai reaguoti antigenų: (pvz.: urease complex component UreG ir spermatozoido NASP393-408).
Antikūnai prieš šiuos antigenus inhibuoja spermatozoido ir kiaušialąstės susijungimą.
Nepageidaujamas AK poveikis gali pasireikšti įvairiuose etapuose ir sutrikdyti vaisingumą įvairiais mechanizmais: agliutinacijos - spermatozoidams sulipus sutrikdomas jų judėjimas; imobilizacijos - veikia spermatozoidų membraną ir trukdo jiems „praplaukti” per gimdos kaklelio gleives; opsonizacijos - prisijungę prie spermatozoidų duoda signalą nuklearams ir fagocitams, kad reikia juos „suvalgyti“; inhibicijos - mažina spermio galimybę atpažinti ir prisijungti prie zona pellucida; sutrikdo implantaciją ir embriono vystymąsi - yra nustatyta, kad apvaisinta kiaušialąstė turi panašių antigenų kaip spermatozoidas.
Jeigu mamos organizme cirkuliuoja ASA, jie gali ankstyvajame periode pakenkti embrionui.
Klinikinėjė andrologijoje antikūnų prieš spermatozoidus (ASA) tyrimas laikomas būtinu tiriant nevaisingumą.
ASA tyrimas turi būti atliekamas kiekvienam pacientui, kuriam bus taikomas dirbtinis apvaisinimas.
Indikacijos ASA tyrimui
- Du savaiminiai persileidimai ir nesėkminga IVF vyresniame nei 35 m. amžiuje;
- Trys savaiminiai persileidimai ir nesėkminga IVF jaunesniame nei 35 m. amžiuje;
- Mažai kiaušialąsčių po stimuliacijos (mažiau nei 6);
- Prarasta kiaušidė;
- Idiopatinis nevaisingumas;
- Anamnezėje autoimuninė liga (teigiami ANA, reumatoidinis artritas ir/arba lupus);
- Anamnezėje nėštumas su vaisiaus augimo atsilikimu;
- Antrinis nevaisingumas.
Spermos kokybės pokyčiai ir galimas gydymas
Net ir aptikus nuokrypių nuo normos ribų, mūsų centro urologai ragina vyrus nepulti į paniką.
Pirmą kartą aptikti spermos pakitimai nebūtinai reiškia kokią nors ligą, tuo labiau dar nepatvirtina nevaisingumo.
Pokyčiai gali būti laikini, atsiradę dėl gyvensenos ar aplinkos veiksnių, o pakoregavus tam tikrus įpročius, sugrįžti į normos ribas.
Remiantis Pasaulio sveikatos organizacijos rekomendacijomis, pirmojo tyrimo metu aptikus pakitimų, siūloma jį pakartoti priklausomai nuo individualaus atvejo net ir keletą kartų, darant 2-12 savaičių pertrauką.
Norint gauti kuo tikslesnius rezultatus, spermos tyrimus rekomenduojama atlikti du kartus su 3 savaičių pertrauka.
Gydymo eiga priklauso nuo gautų tyrimų rezultatų.
Jei tyrimo rezultatai neparodo reikšmingų pakitimų ir vyras vertinamas kaip sveikas, jis gali grįžti prie įprasto gyvenimo.
Esant pakitimų spermos tyrimuose ir nustačius anatomines to priežastis, pavyzdžiui, varikocelę - dėl išsiplėtusių kapšelio venų kylantį sėklidžių kraujotakos sutrikimą, taikomas chirurginis gydymas.
Neobstrukcinis, susijęs su spermatogenezės sutrikimais.
Dėl galimų gydymo būdų tokiais atvejais patars gydytojas - andrologas ir reproduktologas.
Dažniausias nevaisingumo gydymo metodas tokiais atvejais yra dirbtinio apvaisinimo procedūra atliekant ICSI (spermatozoidų injekcija į kiaušialąstę).
Laboratorijoje, naudojant mikroskopą, atrenkami judriausi ir geriausios morfologijos spermatozoidai (pagal struktūrą), o paskui atliekamas apvaisinimas plona adata įvedant spermatozoidą į kiaušialąstę.
Retais atvejais, kai sutrinka spermatozoidų gamyba, atliekama sėklidžių audinio biopsija.
Svarbu žinoti, kad tiek nevaisingumo ištyrimas, tiek gydymas turėtų būti atliekamas kompleksiškai, tiriant abu partnerius ir bendradarbiaujant įvairių sričių specialistams.
Kreipkitės į vaisingumo specialistą arba registruokitės pas gydytojus urologus mūsų Centre.
Nežinote, nuo ko pradėti?
Nežinote, nuo ko pradėti?
Esame šalia kiekviename žingsnyje.
Viskas visada labai tvarkinga, gydytojai atsako į klausimus ir rūpinasi gydymo eiga.
Turbūt geriausia patirtis gydymo įstaigoje, kokią esu turėjusi.
Viskas labai patinka.
Puikus gydytojos Rasos Dargienės bendravimas, išsamus paaiškinimas viso apsilankymo metu į bet kokį klausimą.
Profesionalumas ir savo darbo išmanymas.
Man patiko klinikos vieta, taip patiko gydytojas Gricius.
Jis yra konkretus, pasako, kaip yra, ir pasako, ko toliau reikia norint pasiekti tam tikrą rezultatą.
Labai profesionalus, atidus ir išklausantis gydytojas Žydrūnas Žėba.
Įsigilinantis į situaciją, skiriantis pakankamai laiko konsultacijai, atsakantis konkrečiai ir aiškiai į visus klausimus.
Maloni atmosfera tik atėjus į kliniką, personalas paslaugus, malonus.
Gydytojo Ž.
+370 633 30 303.
Spermogramos tyrimo rezultatus su embriologo komentaru gausite el.
tags: #spermatozoido #atsparumas #karsciui

