Nevaisingumas - tai iššūkis, su kuriuo šiandien susiduria vis daugiau porų. Gyvenimo tempas, stresas, vėlesnis šeimos planavimas, sveikatos sutrikimai ar genetiniai veiksniai gali turėti įtakos natūraliam pastojimui. Tačiau šiuolaikinė reprodukcinė medicina siūlo pažangius sprendimus, leidžiančius poroms neatsisakyti svajonės tapti tėvais. Statistikos duomenimis, net kas penkta pora susiduria su nevaisingumo problema. Ir nors tokių porų vis daugėja, dažnai vis dar vengiama atvirai apie tai kalbėtis, o pagalbinio apvaisinimo procedūras gaubia paslaptis.
Nevaisingumo statistika ir priežastys
Remiantis Pasaulio sveikatos organizacijos duomenimis, 1 iš 6 reprodukcinio amžiaus porų bent kartą gyvenime susiduria su tam tikromis vaisingumo problemomis. 9,0 proc. 20-44 metų moterų negali pastoti bent 1 metus laiko. Remiantis įvairių šaltinių duomenimis, 20-30,0 proc. nevaisingumo atvejų būna dėl vyrų nevaisingumo, 20-35,0 proc. - dėl moterų, 25-40,0 proc. - dėl abiejų partnerių, o 10-20,0 proc. atvejų nevaisingumo priežastis lieka neaiški.
Nevaisingumas - tai nesugebėjimas pastoti po 12 mėnesių reguliarių lytinių santykių be kontracepcijos priemonių. Tai jautri ir sudėtinga problema, kuri paveikia milijonus porų visame pasaulyje. Nevaisingumas gali būti susijęs tiek su vyrais, tiek su moterimis, arba su abiejų partnerių sveikatos būkle. Tiksli diagnostika yra pagrindinis žingsnis siekiant nustatyti nevaisingumo priežastis. Nevaisingumo gydymas priklauso nuo jo priežasties.
Kiekviena pora, kuri planuoja kūdikį, turėtų atkreipti dėmesį į savo kasdienybę, veiksnius, kurie gali turėti įtakos jų fizinei, emocinei ir net reprodukcinei sveikatai.
Šiuolaikinės nevaisingumo gydymo technologijos
Šiuolaikinė reprodukcinė medicina siūlo pažangius sprendimus, leidžiančius poroms neatsisakyti svajonės tapti tėvais. Nuo ko pradėti? Kelias į dirbtinį apvaisinimą visada prasideda nuo išsamaus poros ištyrimo. Svarbu pabrėžti, kad nevaisingumas - tai poros, o ne vieno asmens problema. Ne visais atvejais iš karto prireikia sudėtingų dirbtinio apvaisinimo procedūrų.
Hormoninis gydymas
Tai hormoninis gydymas, skirtas sureguliuoti ar sustiprinti ovuliaciją. Šis metodas taikomas moterims, kurių ciklas nereguliarus arba ovuliacija nevyksta reguliariai.
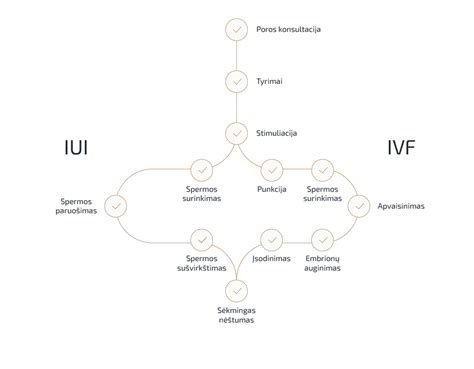
Intrauterininė inseminacija (IUI)
IUI procedūros metu laboratorijoje specialiai paruošta sperma ovuliacijos metu suleidžiama tiesiai į gimdą. Tai padidina tikimybę, kad spermatozoidai pasieks kiaušialąstę. Intrauterininė inseminacija (IUI) yra pati paprasčiausia pagalbinio apvaisinimo procedūra.
In vitro fertilizacija (IVF)
Jei ankstesni metodai neefektyvūs arba nevaisingumo priežastys sudėtingesnės, pasirenkamas IVF. Kiaušialąstės apvaisinamos laboratorijoje, o išsivystę embrionai atidžiai stebimi ir atrenkami. Kitas nevaisingumo gydymo metodas, kuris laikomas vienu iš veiksmingiausių pagalbinio apvaisinimo būdų, yra in vitro fertilizacija (IVF), suteikianti galimybę apvaisinti kiaušinėlius ne moters organizme.
Intracytoplazminė spermatozoido injekcija (ICSI)
ICSI (intracitoplazminė spermatozoido injekcija) - tai pažangus IVF metodas, kai viena atrinkta spermatozoido ląstelė suleidžiama tiesiai į kiaušialąstę. Tai pažangus IVF metodas, kai viena atrinkta spermatozoido ląstelė suleidžiama tiesiai į kiaušialąstę.
Vyrų spermatogenezės sutrikimai, kai siūloma atlikti ICSI, yra šios: mažas spermatozoidų skaičius (oligospermija), blogas spermatozoidų judrumas (astenospermija), didelis kiekis patologinių spermatozoidų formų (teratospermija), anksčiau atliekant IVF kiaušialąstės neapsivaisino, imunologinis nesuderinamumas, vyrams diagnozuota obstrukcinė ar idiopatinė azoospermija (tokiais atvejais panaudojami spermatozoidai iš sėklidžių prielipo ar sėklidžių).
Nors atliekant ICSI kiaušialąsčių apvaisinimo procentas dažniausiai būna yra didesnis, palyginti su IVF (daugiau kaip 70,0 proc. ICSI palyginus su 60,0 proc. IVF), tačiau embrionų vystymosi greitis, kokybės ir moterų pastojimo dažnis bei pagimdžiusių moterų procentas po abiejų procedūrų yra labai panašus - pagimdo apie 25 proc. moterų.
NaProTechnologija - natūrali prokreacinė technologija
NaProTechnologija (angl. NaProTECHNOLOGY®) - Natūrali Prokreacinė Technologija. Šis mokslas, remiantis moksliniais tyrimais, vystomas daugiau nei 30 metų (nuo 1991 m.) Jungtinėse Amerikos Valstijose ir didžiausią populiarumą pasiekė efektyviai gydydamas nevaisingumą. NaProTechnologija paremtas gydymas remiasi krikščioniškomis vertybėmis ir gali būti siūloma kaip alternatyva pagalbiniam dirbtiniam apvaisinimui.
Gydymas orientuotas į individualią situaciją. NaproTechnologijos gydymas nėra universalus metodas, jis yra unikalus pagal jūsų situaciją. Tikimybė sėkmingai pastoti, atsižvelgiant į įvairaus amžiaus grupes bei galimas diagnozes, naudojant NaProTechnologiją, yra apie 50 proc. Norint pradėti gydymą pagal NaProTechnologijos principus, moteris turi pradėti save stebėti pagal Kreitono metodą. Pradžioje moteris/pora yra apmokoma, kaip stebėti ir tam tikru būdu viso ciklo metu žymėti savo organizmo ženklus. Po kelių stebėjimo ciklų, remiantis užpildytomis lentelėmis bei papildomais diagnostiniais tyrimais, bandoma nustatyti nepastojimo priežastis ir būdus kaip atstatyti natūralų organizmo funkcionavimą su minimaliu šalutiniu poveikiu arba be jo. KrMS metodas suteikia tikrą ir teisingą informaciją apie moters hormoninę sistemą, kurią gali interpretuoti tiek pati moteris, tiek gydytojai, kurie yra specialiai apmokyti taikyti šią sistemą savo darbe.
Moterims, sulaukusioms 45 metų, nerekomenduojame gydymo siekiant atstatyti vaisingumą dėl didelės savaiminių persileidimų (75 proc.) ir Dauno sindromo (1/30) rizikos. Ir nors yra nemaža tikimybė sėkmingai pastoti taikant NaProTechnologiją, visgi ne visos poros pastoja.
Dr. Thomas W. Hilgers yra Šv. Pauliaus VI žmogaus reprodukcijos tyrimo instituto ir Nacionalinio moterų sveikatos centro Omahoje, Nebraskoje (JAV) direktorius. Vienas iš svarbiausių daktaro Hilgerso atradimų yra standartizuotas menstruacijų ir vaisingumo ciklų stebėjimas. Moterys naudoja Kreitono modelio vaisingumo priežiūros sistemą ginekologinei sveikatai palaikyti, o poros ją naudoja norėdamos pastoti arba atidėti nėštumą.
Gydymui „Gijos Klinikose“ Kaune siūlomas naujas ir efektyvus metodas - natūrali prokreacinė technologija (NaProTECHNOLOGIJA), kuri yra skirta moters prokreacinei bei ginekologinei sveikatai stebėti ir palaikyti. Tai moksliniais tyrimais pagrįstas, moters organizmą tausojantis nevaisingumo gydymo metodas, padedantis surasti ir pašalinti tikrąsias nevaisingumo priežastis.
Pagalbinio apvaisinimo technologijų vystymasis
Pagalbinio apvaisinimo technologijų vystymasis pasaulyje vyko palaipsniui, pradedant nuo pagrindinių atradimų ir baigiant sudėtingomis procedūromis.
Istorinė apžvalga
Domėjimasis naujos gyvybės užsimezgimu ir vystymusi nuolat lydėjo įvairių šalių ir skirtingų laikotarpių mokslininkus. Vienas pirmųjų šios srities darbus paskelbė olandų mokslininkas Antonieʼas van Leeuwenhoekas, kuris jau 1684 metais atrado ir aprašė žmogaus spermatozoidus. 1827 metais estų mokslininkas ir atradėjas Karlas Ernstas von Baeris atrado ir aprašė žinduolių kiaušialastes. Apibendrinus minėtų mokslinių tyrimų rezultatus, 1843 metais paskelbta išvada, kad apvaisinimas įvyksta tada, kai susijungia vyriškoji ir moteriškoji lytinės ląstelės. 1890 metais Didžiosios Britanijos Kembridžo universiteto profesorius Walteris Heapeʼas pranešė apie pirmą sėkmingą triušio embriono perkėlimą triušio patelei.
XX amžiaus pradžioje mokslo pasaulyje kilo didžiulis susidomėjimas gyvybės atsiradimo procesais. 1923 metais JAV pirmą kartą pasaulio istorijoje paskelbta apie moteriškojo lytinio hormono - estrogeno - atradimą ir jo grynos formos išskyrimą. 1931 metais nustatytos folikulus stimuliuojančio ir liuteinizuojančio hormonų molekulinės struktūros. Prabėgus 3 metais, 1934-aisiais, JAV pirmą kartą ne kūne (in vitro) buvo apvaisinta gyvūno kiaušialąstė. 1959 metais kinų reprodukcinės srities mokslininkas Minas Chuehas Changas pirmą kartą istorijoje aprašė procedūrą, kai baltojo triušio patelės kiaušialastes apvaisinus juodojo triušio sperma in vitro ir perkėlus embrionus į gimdą triušio patelė atsivedė palikuonių.
1971 metais Didžiojoje Britanijoje paskelbta apie po apvaisinimo mėgintuvėlyje nustatytą biocheminį nėštumą, o po 2 metų Australijos profesoriai Carlas Woodas ir Johnas Leetonas aprašė pirmąjį moters nėštumą po pagalbinio apvaisinimo procedūros. 36 metų moters kiaušialąstės buvo apvaisintos laboratorijoje, mėgintuvėlyje (angl. in vitro fertilization - IVF), susiformavęs 3 dienų amžiaus embrionas buvo perkeltas į gimdą. Deja, nėštumas tęsėsi tik 9 dienas po embriono implantacijos gimdos gleivinėje.
Žmogaus apvaisinimo mėgintuvėlyje pradininkais įvardijami anglų mokslininkai gydytojas ginekologas Patrickas Steptöeʼas ir embriologas profesorius Robertas Edwardsas. 1967 metais gydytojas ginekologas P. Steptöeʼas, dirbęs Oldamo visuomeninėje ligoninėje, pristatė knygą Laparoskopija ginekologijoje (angl. Laparoscopy in Gynaecology), kurioje išsamiai aprašė pastebėjimus ir patirtį, įgytą bendradarbiaujant su ginekologinės laparoskopijos pradininku vadinamu prancūzų gydytoju ginekologu Raoulu Palmeriu. Perskaitęs šią knygą, Kembridžo universiteto embriologas R. Edwardsas pasiūlė gydytojui ginekologui P. Steptöeʼui bendradarbiavimą vykdant žmogaus kūrimo laboratorijos sąlygomis tyrimus. Jau 1976 metais mokslininkai P. Steptöeʼas ir R. Edwardsas paskelbė pirmą istorijoje pranešimą apie ektopinį nėštumą, išsivysčiusį po vėlyvosios stadijos embriono - morulės - perkėlimo į moters gimdą, o dar po 2 metų jų darbus vainikavo tikroji sėkmė.
1978 metais Bristolyje (Didžioji Britanija) gyvenantys Lesley ir Johnas Brownai po 9 metus trukusių nesėkmingų bandymų susilaukti vaikų dėl moteriai diagnozuoto abiejų pusių kiaušintakių užakimo ir išbandę įvairius gydymo metodus, atvyko konsultuotis su gydytoju ginekologu P. Steptöeʼu. Moteriai jis pasiūlė išbandyti atlikti kiaušialąsčių surinkimą per pilvo sieną ir apvaisinti jas savo vyro sperma, išauginti embrionus inkubatoriuje. Porai sutikus, po kelių dienų 8 ląstelių dydžio embrionas buvo perkeltas į pacientės gimdą. 1978 metais liepos 25 dieną 11 val. 47 min. Oldamo visuomeninėje ligoninėje planinės operacijos metu gimė pirmasis IVF kūdikis pasaulyje. Tai buvo sveika, 2 700 g sverianti mergaitė Louise Brown. Nuo šio įvykio skaičiuojama tikroji IVF apvaisinimo procedūrų pradžia.
Naujausios technologijos ir metodai
Po tokio stulbinamo rezultato, už kurį R. Edwardsas 2010 metais buvo apdovanotas prestižine Nobelio premija už rezultatus pagalbinio apvaisinimo srityje, IVF technologija ėmė plisti visame pasaulyje. 1979 metais sausio mėnesį Didžiojoje Britanijoje gimė antrasis IVF kūdikis - Alastairas McDonaldas, o 1980-ųjų birželį mokslininko gydytojo ginekologo Carlo Woodo vadovaujamos komandos dėka gimė trečiasis IVF kūdikis pasaulyje ir pirmasis IVF kūdikis Australijoje. 1981 ir 1982 metais gimė pirmieji pasaulyje IVF dvyniai (Karalienės Elžbietos ligoninė, Didžioji Britanija) bei pirmasis pasaulyje naujagimis po atliktos intrauterininės inseminacijos (IUI) procedūros, kai į moters gimdą buvo sušvirkšta paruoštos spermatozoidų suspensijos. Tais pačiais metais Didžiojoje Britanijoje pradėta kiaušialąsčių aspiracija iš kiaušidžių kontroliuojant echoskopu. 1983 metais Australijoje profesoriaus Alano Trounsono vadovaujama darbo grupė pristatė pirmąjį pranešimą pasaulyje apie nėštumą, išsivysčiusį panaudojus donorines kiaušialąstes IVF procedūros metu moteriai, kuriai buvo pašalintos abi kiaušidės. Šie mokslininkai pirmą kartą istorijoje aprašė atvejį, kai moteris, kuriai buvo diagnozuotas pirminis kiaušidžių nepakankamumas, pastojo panaudojus donorinius embrionus. Tais pačiais metais mokslininkas Christipheris Chenas aprašė pirmųjų pasaulyje IVF trynukų gimimą, o po metų pasaulį išvydo pirmasis IVF ketvertukas.
1984 metais kovo 28 dieną Australijoje, Karalienės Viktorijos Medicinos centre (Melburnas) profesoriaus A. Trounsono ir gydytojo ginekologo C. Woodo vadovaujamos darbo grupės pastangomis gimė pirmasis pasaulyje naujagimis, panaudojus užšaldytus ir atšildytus embrionus - Zoe Leyland. 1985 metais švedų gydytojas ginekologas Mattsas Wiklandas pasiūlė ultragarsinio tyrimo per makštį naudojimą kiaušialąsčių aspiracijai. Pritaikius šį echoskopijos metodą, buvo geriau vizualizuotos kiaušidės su jose subrendusiais folikulais, tokiu būdu buvo įmanoma gauti mažesnio dydžio kiaušialąstes, nei punktuojant kiaušides per pilvo sieną. Tai buvo mažiau invazinis, mažiau skausmingas ir mažiau nepageidaujamų reiškinių sukeliantis kiaušialąsčių paėmimo iš moters kiaušidžių būdas. Kiaušialąsčių aspiracija per makštį kontroliuojant echoskopu dabar yra vienas pagrindinių metodų pasaulyje atliekant IVF.
Toliau pažanga vystėsi ne tik gydant moterų nevaisingumą, bet ir atrandant bei pritaikant naujas technologijas vyrų nevaisingumui gydyti. 1985 metais pasirodė pirmas pranešimas apie dar vieną naujovę IVF srityje - spermatozoidų aspiraciją iš antsėklidžio, PESA. 1986 metais Monash darbo grupė pranešė apie pirmąjį pasaulyje apvaisinimą, atliktą invaziniu būdu aspiravus spermatozoidus iš vyro sėklidžių (transepiderminė spermatozoidų aspiracija - TESA), kuriam buvo diagnozuota abipusė sėklinių latakų obstrukcija. 1992 metais įvyko vadinamoji antroji revoliucija žmogaus pagalbinio apvaisinimo srityje - gydytojas Jeanas Pierreʼas Palermas iš Briuselio laisvojo universiteto (Belgija) paskelbė apie vienintelio spermatozoido injekciją į kiaušialąstę panaudojant sudėtingą Hoffmano mikromanipuliacijos sistemą. Nuo to laiko pagalbinio apvaisinimo procedūros tapo sėkmingomis ir tais atvejais, kai poros nevaisingumą lėmė vyro faktorius - spermoje buvo randama tik pavienių spermatozoidų, kurie nesugebėdavo savaime apvaisinti kiaušialąstės net ir laboratorijos sąlygomis. Atlikus šią procedūrą 1992 metais J. P. Palermas ir Andreʼiu Van-Steirteghemas paskelbė apie pirmąjį sėkmingą nėštumą po ICSI. 1993 metais mokslininko Shermano Silberio vadovaujama darbo grupė pranešė apie pirmąjį atvejį, kai nevaisingas vyras, kuriam diagnozuota azospermija (spermatozoidų nebuvimas spermoje), tapo tėvu panaudojus spermatozoidų aspiraciją iš sėklidžių - TESE kartu su ICSI. Pasaulyje plačiai išplito intracitolplazminės spermatozoido injekcijos procedūra (ICSI).
Vaisingumo klinikos neįsivaizduojamos be pagalbinio apvaisinimo laboratorijos ir joje dirbančių embriologų. Nuo jų profesionalumo ir kruopštumo dažnai priklauso, ar moters kūne užsimegs nauja gyvybė. Apie tai, kas yra embriologų darbo objektas ir kas lemia pagalbinio apvaisinimo procedūrų sėkmę kalbamės su vaisingumo centro „Northway“ embriologe dr. Žmogaus embrionu yra vadinamas organizmas nuo apsivaisinusios kiaušialąstės iki 8 vystymosi savaitės, kuomet embrionas tampa žmogaus vaisiumi ir įgauna žmogui būdingą pavidalą. Tačiau, pagalbinio apvaisinimo procedūrų ribose embrionas yra 2 - 8 nediferencijuotų ląstelių organizmas.
Kaip įprastai, taip ir gydymo metu, reikalingos lytinės ląstelės. Kiaušialąstės yra gaunamos kiaušidžių punkcijos metu, o spermatozoidai - iš spermos mėginio. Jeigu spermoje spermatozoidų nėra, yra nustatyta azoospermija, daliai atvejų spermatozoidai gali būti gaunami iš sėklidžių. Nei kiaušialąstės, nei spermatozoidai nėra dirbtinai sukuriami. Tam, kad kiaušialąstė galėtų būti apvaisinta, užtenka ją patalpinti į terpę, kurioje būtų šimtas tūkstančių spermatozoidų. Mes tai ir padarome. Kitaip sakant, jeigu moters organizme spermatozoidai neranda kelio pas kiaušialąstę, ar jiems netinka ją supanti aplinka, tai laboratorijoje mes sukuriame kiaušialąstės ir spermatozoido pasimatymą.
Taip. Beveik pusę atvejų mes neturime šimtų tūkstančių reikiamo judrumo spermatozoidų. Kartais turime tik pavienius spermatozoidus. Tokiu atveju embriologas turi atrinkti morfologiškai taisiklingus, pačius judriausius bei fiziologiškai subrendusius spermatozoidus. Iš jų vieną, visais atžvilgiais geriausią, plona adatėle, mikroskopo, mikromanipuliatoriaus ir, pageidautina, hyalurono rūgšties pagalba, įterpti jį į kiaušialąstę, tai yra atlikti intracitoplazminę spermatozoido injekciją (ICSI). Taip, visa tai yra atliekama ta pačią dieną, kuomet yra gaunamos lytinės ląstelės. Sekančią dieną yra tikrinamas kiaušialąsčių apsivaisinimas. Apsivaisinusi kiaušialąstė yra vadinama zigota. Zigotos turi būti kruopščiai įvertinamos. Netrukus zigota pradeda dalintis ir sekančią dieną ji tampa dvejų, vėliau keturių ląstelių embrionu. Pagrindiniai kriterijai yra ląstelių skaičius vertinimo parą, dydžio vienodumas ir fragmentacija. Fragmentai - tai pašaliniai dariniai, susidaryti gali dėl dešimčių priežasčių, jeigu jų yra daug, tolimesnės embriono vystymosi prognozės yra nepalankios. Šie kriterijai yra įvertinami balais, nuo 1 (žemiausias balas) iki 4 (aukščiausias balas). Idealiu atveju antrą parą embrionas bus keturių ląstelių dydžio, jo ląstelės bus vienodos, o fragmentacija nebūdinga, taip embrionas bus pažymėtas 4(4/4). Gali būti, kad trečią parą embrionas bus aštuonių ląstelių dydžio, tai yra labai geras rodiklis, jo ląstelės bus lygios, tačiau būdinga nedidelė fragmentacija, tokiu atveju poros embrionas bus pažymėtas 8(4/3).
Kritinis lytinių ląstelių, zigotų ir embrionų įvertinimas viso proceso metu priklauso nuo embriologo. Į moters gimdą gali būti patalpinami ne tik aštuonių, bet ir keturių lastelių embrionai. Gana dažnai embrionai yra auginami ir ilgiau, iki blastocistos stadijos. Susiformavusi blastocista nedelsiant turi būti perkeliama į gimdą, nes kitu atveju, neturėdama kur implantuotis, ji žūsta. Jeigu ji yra gimdoje - sėkmės atveju implantuojasi. Auginant embrionus iki blastocistos stadijos yra atrenkami patys stipriausi embrionai, nes ne visi embrionai pasiekia šią vystymosi stadiją, dalis embrionų nustoja vystytis 2-3 parą. Jei susiformuoja daugiau blastocistų, nei perkeliama į moters gimdą, jos užšaldomos.
Vienas svarbiausių veiksnių įtakojančių sėkmę - kiaušialąsčių ir spermatozoidų kokybė, kurią dažnai lemia poros amžius. Taip pat svarbu tinkamai subalansuota stimuliacija moteriai, kontroliuojamas kiaušialąsčių paėmimas punkcijos metu, atsakingas ir kvalifikuotas ginekologo ir embriologo darbas bei tinkamos priemonės - aukščiausios kokybės embrionų auginimo terpės, specialios lėkštelės, kuriose auginami embrionai, naujausi inkubatoriai, palaikantys tinkamą temperatūrą ir dujų koncentraciją, naujos technologijos (pvz.: „Time-lapse“ technologija, leidžianti stebėti embriono vystymąsi 24 valandas per parą kompiuterio ekrane) ir t.t. Neabejotinai, pagalbinio apvaisinimo sėkmė labai priklauso ne tik nuo šias paslaugas teikiančių specialistų įgūdžių ir kvalifikacijos, modernios įrangos, bet ir nuo aplinkos sąlygų pagalbinio apvaisinimo laboratorijoje. “Northway” vaisingumo centro laboratorijoje veikia nustatyta kontrolės sistema, kasdien vykdoma dviguba patikra, kuri atitinka nustatytas normas ir užtikrina gerą laboratorijos darbą. Nuolat vykdoma paviršių užterštumo kontrolė, imami ir vertinami mikrobiologiniai mėginiai. Kaip teigia Vilniaus visuomenės sveikatos centras, vienas svarbiausių veiksnių pagalbinio apvaisinimo laboratorijoje apdorojant audinius ir ląsteles yra oro kokybė. Ji gali turėti įtakos audinių ir ląstelių užteršimo rizikai. Bakterijos, virusai, kiti mikroorganizmai gali sąlygoti embrionų žūtį. Todėl mūsų laboratorijos patalpose taikomi aukšti patalpų švaros reikalavimai, o oras filtruojamas Hepa filtrais. Šie filtrai sulaiko itin smulkias daleles, tokias kaip virusai, dujų molekulės ir bakterijos. Tai labai svarbu, nes aplinkos sąlygų veikiamų ląstelių apdorojimas turi būti atliekamas aplinkoje, kurioje yra nustatytos kokybės oras ir švarumas, kad būtų kuo labiau sumažinta užteršimo rizika. Europoje yra labai nedaug pagalbinio apvaisinimo laboratorijų, kur būtų įrengta tokia ventiliacinė sistema.
Pagalbinio apvaisinimo ištakos Lietuvoje
1993 metais Lietuvoje prasidėjo Vilniaus universiteto moterų klinikos gydytojų akušerių-ginekologių Gražinos Bogdanskienės, Jūratės Masiliūnienės, Dianos Ramašauskaitės ir Londono universitetinės Karališkosios ligoninės medicinos mokslų daktaro Gedžio Grudzinsko inicijuotas bendradarbiavimas. Tuo metu nevaisingos šeimos buvo tiriamos ir ruošiamos Lietuvoje, o apvaisinimo procedūros atliekamos Londone. 1994 metais Lietuvoje gimė pirmieji naujagimiai - seserys dvynės po Londone atliktos IVF procedūros.
1997 metais Lietuvoje Kauno medicinos universiteto Akušerijos ir ginekologijos klinikoje, vadovaujant gydytojai ginekologei Reginai Janickienei ir biologei V. Naujokaitei, gimė pirmasis naujagimis po atliktos intrauterininės inseminacijos (IUI). Po metų Kauno Moters ir vaiko klinikoje įsteigta pirmoji Lietuvoje apvaisinimo ne moters kūne laboratorija. 1998 metais pagalbinio apvaisinimo laboratoriją Vilniuje įkūrė gydytoja akušerė ginekologė G. Bogdanskienė. Abiejose laboratorijose iš karto buvo atliekamos visos pagrindinės pagalbinio apvaisinimo procedūros - IUI, IVF ir ICSI. Ir jau 2001 metais Lietuvoje gimė pirmieji naujagimiai po ICSI procedūrų. Šias ICSI procedūras sėkmingai atliko: Vilniuje - gydytoja ginekologė G. Bogdanskienė ir embriologė Živilė Gudlevičienė, Kaune - gydytojas ginekologas Arvydas Gudonavičius ir embriologė Aušra Blažėnienė. 2002 metų sausį, bendradarbiaujant gydytojui ginekologui A. Gudonavičiui ir embriologei A. Blažėnienei, Lietuvoje gimė pirmasis naujagimis, panaudojus atšildytą embrioną. Nėščioji buvo stebima ir gimdė Kauno medicinos universiteto Akušerijos ir ginekologijos klinikoje. 2002 metų spalį, bendradarbiaujant gydytojui andrologui Pauliui Bosui, gydytojai ginekologei Genovaitei Rožukienei ir embriologei A. Blažėnienei, pasaulį išvydo pirmoji Lietuvoje naujagimė po TESA procedūros. Vilniuje tuo pačiu metu buvo įdiegta ir TESA procedūra. Bendradarbiaujant gydytojai ginekologei G. Bogdanskienei, gydytojai embriologei Ž. Gudlevičienei ir gydytojui urologui Algimantui Sruogiui, taip pat gimė naujagimiai po TESA procedūrų.
Iki 2016 metų pagalbinio apvaisinimo procedūros buvo atliekamos tik privačiose medicinos įstaigose. 2016 metais Lietuvos Respublikos Seimui priėmus Pagalbinio apvaisinimo įstatymą, tų pačių metų vasario mėnesį Vilniaus universiteto ligoninės Santaros klinikose buvo įkurtas Koordinacinis Santaros vaisingumo centras ir pirmoji valstybinė pagalbinio apvaisinimo laboratorija. Šiame centre pagalbą nevaisingoms poroms teikia jungtinė gydytojų akušerių, ginekologų, urologų, genetikų, psichologų, embriologų, laboratorinės medicinos gydytojų ir kitų medicinos specialistų komanda. 2017 metais Santaros vaisingumo centras tapo pirmąja įstaiga Lietuvoje, atnaujinusia pagalbinio apvaisinimo ir gavusia lytinių ląstelių banko licencijas, kurios suteikė teisę teikti valstybės kompensuojamas pagalbinio pavaisinimo paslaugas.
Pagalbinio apvaisinimo metodai Vilniaus universiteto ligoninės Santaros klinikų Santaros vaisingumo centre
Kadangi Santaros vaisingumo centre buvo surinkta profesionali ir didžiulę nevaisingumo gydymo srityje patirtį turinti gydytojų komanda, jame iš karto buvo atliekamos visos pagalbinio apvaisinimo procedūros.
Pagalbiniai apvaisinimo metodai, priklausomai nuo to, kur vyksta apvaisinimas - kiaušialąstės ir spermos susijungimas - skiriami į 2 grupes:
- apvaisinimas moters kūne (in vivo);
- apvaisinimas ne moters kūne (in vitro).
Dažniausias šiuo metu in vivo apvaisinimo metodas yra IUI, apvaisinimo in vitro - IVF, ICSI į kiaušialąstės citoplazmą. Taip pat atliekamos ir papildomos pagalbinio apvaisinimo procedūros, tokios kaip blastocistų auginimas, perteklinių embrionų ir blastocistų šaldymas, spermos ir kiaušialąsčių šaldymas, kiaušidžių ar sėklidžių audinio šaldymas. Svarbu pažymėti, kad tik Santaros vaisingumo centre, įsigalėjus Pagalbinio apvaisinimo įstatymui, šiuo metu atliekama embriono preimplantacinė genetinė diagnostika (PGD) ar atliekamos procedūros su donoro lytinėmis ląstelėmis.
Pagrindinis pagalbinio apvaisinimo metodo pasirinkimo kriterijus yra nevaisingumą sukėlusi priežastis. IUI dažniausiai renkamasi, kai yra: neaiškios kilmės nevaisingumas, moteriai diagnozuota endometriozė, nesunkūs vyro vaisingumo sutrikimai ir antisperminių antikūnų buvimas vyro spermoje. Panašios yra IVF procedūros indikacijos: kiaušintakių nepraeinamumas, būklė po kiaušintakio (-ių) pašalinimo, neaiškios kilmės nevaisingumas, endometriozė, ovuliacijos sutrikimai, pirminis kiaušidžių nepakankamumas, gimdos miomos, nesunkūs vyro vaisingumo sutrikimai, moteris ir / ar vyras turi genetinių sutrikimų. Bendrasis pastojimo dažnis po IVF procedūros priklauso nuo moters amžiaus ir priklausomai nuo perkeliamų embrionų skaičiaus gali svyruoti nuo 20,0 iki 45,0 proc.
Esant vyro nevaisingumui, kaip nepakanka spermatozoidų savaiminiam kiaušialąstės apvaisinimui, visuomet atliekama sudėtinga mikromanipuliacinė procedūra ICSI.
Kaip vyksta pagalbinis apvaisinimas?
Viskas prasideda nuo poros apsilankymo pas specialistą ir konsultacijos, kurios metu gydytojas surenka anamnezę, paskiria reikalingus laboratorinius ir/ar diagnostinius tyrimus, aptaria galimus gydymo būdus.
Jei gydytojo ir poros sprendimu nusprendžiama atlikti intrauterininę inseminaciją (IUI), masturbacijos būdu Medicija klinikoje surenkama (arba specialia adata tiesiai iš sėklidžių paimama) vyro sperma. Sperma yra specialiai paruošiama, atskiriant progresyvaus judėjimo tiesiaeigius spermatozoidus nuo nejudrių ir negalinčių apvaisinti spermatozoidų ir sukoncentruoti juos labai mažame specialios terpės kiekyje. Intrauterininės inseminacijos (IUI) metu sukoncentruotas vyro spermos mėginys surenkamas į specialų vienkartinį kateterį ir sušvirkščiamas tiesiai į moters gimdą.
Jei pasirenkamas apvaisinimas mėgintuvėlyje (in vitro fertilizacija), po moters organizmo stimuliacijos hormonais, atliekama transvaginalinė punkcija, kurios metu išsiurbiamas folikulų turinys ir jame ieškoma kiaušialąsčių. Tuomet eina sekantis etapas - spermos surinkimas. Jį galima atlikti tik Medicija klinikoje (negalima surinktos spermos atsivežti iš namų) masturbacijos būdu arba specialia adata paimant tiesiai iš sėklidžių. Po apvaisinimo embrionai auginami specialiuose laboratorijos inkubatoriuose, kuriuose yra palaikomas pastovus temperatūros ir drėgmės režimas taip atkuriant artimą natūraliai terpę. Vėliau, gydytojo ir embriologo sprendimu, geriausias embrionas (ar keli) yra perkeliamas į moters gimdą, naudojant specialų minkštą vienkartinį kateterį.
Kai lytinės ląstelės susilieja ir įvyksta apvaisinimas, po apvaisinimo susidariusi ląstelė yra vadinama zigota. Po apvaisinimo zigota pradeda dalintis ir sekančią dieną ji tampa dviejų, vėliau keturių ir t.t. ląstelių embrionu.
Ir IUI, ir IVF procedūrų sėkmė priklauso nuo daugybės faktorių: poros fizinės sveikatos ir psichologinės būsenos, patiriamo streso ir įtampos neigiamo poveikio, gyvenimo būdo, vyro ir moters anksčiau persirgtų ligų, partnerių amžiaus, moters svorio, kuris lemia hormonų apykaitą.
Pagalbinis apvaisinimas - tai medicininė procedūra, kuri padeda poroms susilaukti vaikų, kai natūrali pastojimo galimybė yra sumažėjusi arba neįmanoma. Ši technologija taikoma tais atvejais, kai pora susiduria su nevaisingumu dėl įvairių priežasčių, tokių kaip kiaušidžių funkcijos sutrikimai, kiaušintakių nepraeinamumas, vyro spermos kokybės problemos ar nepaaiškinamas nevaisingumas.
Konsultacijos metu gydytojas surenka informaciją apie poros medicininę istoriją, paskiria tyrimus, aptaria galimus gydymo būdus. Atliekami gydytojo paskirti tyrimai, jeigu prireikia atliekamos diagnostinės operacijos. Pagal gydytojo paskirtą protokolą pradedama kiaušidžių stimuliacija - moteris stimuliuojama specialiais hormoniniais vaistais, kurie skatina subręsti daugiau folikulų, o tuo pačiu ir kiaušialąsčių, nei natūraliame moters mėnesinių cikle. Transvaginalinės punkcijos (ultragarso kontrolėje per makštį punktuojant moters kiaušides specialia adata) metu išsiurbiamas folikulų turinys, kuriame ieškoma kiaušialąsčių. Procedūra atliekama su narkoze. Medicija klinikoje moteris praleidžia apie 2 valandas. Sperma surenkama masturbacijos būdu tik Medicija klinikoje (vežti surinktą spermos mėginį iš namų negalima), arba specialia adata paimama tiesiai iš sėklidžių. Folikuliniame skystyje mikroskopo pagalba yra surandamos moters kiaušialąstės, kurios patalpinamos į specialias terpes (skysčiai, kuriuose yra palaikančios kiaušialąsčių gyvybingumą medžiagos). Vėliau į lėkšteles su surinktomis kiaušialąstėmis įlašinamas tam tikras specialiai paruoštos spermos kiekis, arba esant nepakankamam spermatozoidų kiekiui mikromanipuliatoriaus pagalba atrenkami greičiausi, morfologiškai taisyklingiausi spermatozoidai, kurie intracitoplazminės spermatozoido injekcijos metu, įtalpinami po vieną, į kiekvieną kiaušialąstę tam, kad būtų užtikrintas vaisinimas.
Svarbu žinoti, kad pagalbinio apvaisinimo įstatymas Lietuvoje numato, jog kiekviena pora turi teisę į pagalbinį apvaisinimą, jei yra itin sudėtinga arba neįmanoma natūraliai pastoti. Gydytojų specialistų konsultacijos kompensuojamos tik pateikus gydytojo, kurio paslaugos apmokamos PSDF biudžeto lėšomis, tinkamai išrašytą ir galiojantį siuntimą, taip pat pacientams yra visiškai nemokamos.
Dirbtinis apvaisinimas - tai ne tik fizinis, bet ir emocinis procesas. Laukimas, viltys, kartais nusivylimai - visa tai yra natūrali šio kelio dalis. Medicijos klinikos išsiskiria ne tik modernia įranga ir aukštais medicininiais standartais, bet ir žmogišku požiūriu. Šiandien dirbtinis apvaisinimas yra saugi, nuolat tobulinama ir efektyvi pagalba poroms, susiduriančioms su nevaisingumu.
Nevaisingumas dažnai sukelia emocinį stresą, todėl svarbu rūpintis ne tik fizine, bet ir psichologine būkle. Jei bandote pastoti ilgiau nei 12 mėnesių (arba 6 mėnesius, jei esate vyresni nei 35 metų), rekomenduojama kreiptis į gydytoją. Nevaisingumas - tai sudėtingas, tačiau išsprendžiamas iššūkis. Šiuolaikinės medicinos pažanga suteikia daugybę galimybių poroms įgyvendinti savo svajonę apie šeimą.
Pagalbinės reprodukcinės technologijos
Reprodukcinė medicina - viena sparčiausiai besivystančių medicinos sričių. Nuolat kuriamos ir tobulinamos įvairios pagalbinio apvaisinimo technologijos. Prasidėjus pagalbinio apvaisinimo erai - po pirmosios in vitro naujagimės L. Brown gimimo Didžioj...
Lietuvos medicinos įstaigos, teikiančios nevaisingumo gydymo paslaugas:
- Baltijos-Amerikos klinikos vaisingumo centras (Vilnius)
- Vaisingumo klinika (Vilnius)
- Northway medicinos centrai (Vilnius, Kaunas, Klaipėda)
- Santaros klinikų Vaisingumo centras (Vilnius)
- Natūralaus vaisingumo klinika (Vilnius)
- Kauno klinikų Reprodukcinės medicinos centras (Kaunas)
- Gijos klinikos (Kaunas)
- Klaipėdos universiteto ligoninė (Klaipėda)
- Ingos Gruzdienės medicinos centras (Palanga)
- Jolsana medicinos centras (Klaipėda)
tags: #nevaisingumo #gydymas #nano #technologijos

