Manoma, kad apie 15-30% procentų visų žinomų nėštumų baigiasi persileidimu. Dauguma persileidimų įvyksta anksti, per pirmąjį nėštumo trimestrą, dažnai itin ankstyvas persileidimas palaikomas vėluojančiomis mėnesinėmis. Pagal tai, kada įvyko persileidimas, persileidimai skirstomi į ankstyvus ir vėlyvus: Ankstyvas persileidimas. Persileidimas, įvykęs iki 12 nėštumo savaitės. Vėlyvas persileidimas. Persileidimas, įvykęs tarp 13 ir 22 nėštumo savaitės.
Kai kuriais atvejais nėštumas nenutrūksta savaime, net jei nustatoma, kad vaisius yra žuvęs ar nustojo vystytis. Toks nėštumas vadinamas nesivystančiu nėštumu. Nesivystančio nėštumo atveju gali tekti laukti, kol prasidės savaiminis persileidimas arba nutraukti nėštumą medikamentiniu ar chirurginiu būdu.
Kodėl įvyksta persileidimas?
Dažniausiai tai yra natūrali gamtos atranka - žūsta netinkamai besivystantis, labai silpnas, turintis vystymosi sutrikimų gemalas. Persileidimo priežasčių neretai nepavyksta tiksliai nustatyti, tačiau dažniausiai persileidimą sukelia:
- Vaisiaus genetinės medžiagos sutrikimai;
- Labai rimti, su gyvybe nesuderinami apsigimimai, anomalijos;
- Motinos gimdos ir/arba gimdos kaklelio ligos, deformacijos.
Kitos, retesnės persileidimo priežastys ir rizikos veiksniai:
- Narkotinių medžiagų vartojimas;
- Kai kurių vaistų vartojimas;
- Rūkymas;
- Alkoholio vartojimas;
- Listeriozė - bakterijų, kurios dažniausiai aptinkamos žalioje mėsoje, žaliuose kiaušiniuose, nepasterizuotame piene ir jo produktuose, sukeliamas susirgimas;
- Stiprios traumos ir sumušimai, pavyzdžiui, patekus į automobilio avariją, nukritus, patyrus smurtą;
- Hormoninis disbalansas motinos organizme;
- Didesnis (daugiau nei 35-eri metai) nėščiosios amžius;
- Infekcijos, pavyzdžiui, Laimo liga, raudonukė ir kt.;
- Chroniškos ligos (ypač, jeigu jos negydomos arba gydomos netinkamai), pavyzdžiui, diabetas, vilkligė, skydliaukės sutrikimai ir kt.

Nesivystantis nėštumas: kas tai?
Nesivystantis nėštumas (dar vadinamas praleistu persileidimu arba anembrioniniu nėštumu) yra būklė, kai nėštumas nebesivysto, nepaisant to, kad nėštumo testas gali rodyti teigiamą rezultatą ir ankstyvieji nėštumo simptomai išlieka. Biologiškai nesivystantis nėštumas atsiranda, kai įvyksta chromosomų klaidos arba genetinės anomalijos. Tai nėra moters kaltės rezultatas, o dažniau atsitiktinė genetinė klaida, kuri gali atsirasti kiaušinio arba spermos apvaisinimo metu. Dėl šių klaidų susidaro defektinis embrionas, kuris nesugeba tinkamai vystytis. Nesivystantis nėštumas dažniausiai yra „tylus”, nes daugelis moterų gali nejausti jokių specifinių požymių ar simptomų, rodančių, kad kažkas yra ne taip.
Nesivystantis nėštumas (mediciniškai dar vadinamas missed abortion) - tai būsena, kai embrionas ar vaisius nustoja vystytis, tačiau organizmas kurį laiką „to nesupranta“, todėl persileidimo požymiai nepasireiškia iškart. Kitaip tariant, moteris vis dar jaučiasi nėščia, bet vaisius jau nebegyvas. Dažniausiai nesivystantis nėštumas nustatomas per pirmąjį trimestrą, t. y. iki 12 nėštumo savaitės.
Nesivystantis nėštumas yra embriono arba vaisiaus iki 21 savaitės žūtis gimdoje. Nesivystantis nėštumas yra skirstomas į:
- Embrioninį nesivystantį nėštumą, kuomet nėštumas nustoja vystytis pačioje pradžioje, embrionui pasiekus 5 cm ar didesnį ilgį.
- Vaisiaus nesivystantį nėštumą, kuomet nėštumas nustoja vystytis vėliau, tarp 7 ir 21 nėštumo savaitės.
Embrioninis nesivystantis nėštumas. Kai apvaisintas kiaušinėlis įsitvirtina gimdoje, bet nevirsta į embrioną, tai yra pagrindinė ankstyvojo nėštumo nesėkmės ar persileidimo priežastis. Dažnai tai įvyksta taip anksti, kad jūs net nežinote, kad esate nėščia.
Sutrikusi kiaušialąstė pirmąjį nėštumo trimestrą sukelia maždaug vieną iš dviejų persileidimų. Persileidimas yra tada, kai nėštumas baigiasi savaime per pirmąsias 20 savaičių. Kai moteris pastoja, apvaisintas kiaušinėlis prisitvirtina prie gimdos sienelės. Maždaug nuo penkių iki šešių nėštumo savaičių turi virsti embrionu. Maždaug šiuo metu nėštumo maišelis, kuriame vystosi vaisius, yra apie 18 milimetrų pločio. Tačiau esant sutrikusiai kiaušialąstei nėštumo maišelis formuojasi ir auga, tačiau embrionas nesivysto. Štai kodėl pakitusi kiaušialąstė dar vadinama anembrioniniu nėštumu.
Galimos nesivystančio nėštumo priežastys
Tikslios priežastys dažnai lieka nežinomos, tačiau dažniausiai pasitaiko:
- Chromosominės anomalijos - netinkamas genetinis „kodas“ trukdo vaisiui normaliai vystytis. Tai natūrali atranka, kuri dažnai nepriklauso nuo moters sveikatos ar elgesio.
- Hormonų disbalansas, ypač progesterono trūkumas.
- Imuninės sistemos sutrikimai.
- Uždegimai, infekcijos (pvz., toksoplazmozė, citomegalo virusas).
- Ankstesnės gimdos ligos - miomos, sąaugos ar gimdos formos anomalijos.
- Blogi gyvenimo įpročiai (nors daugeliu atvejų ne tai lemia vystymosi sustojimą).
- Stresas - ilgalaikis ir stiprus psichologinis spaudimas gali turėti įtakos, nors tiesioginio ryšio mokslas dar neįrodė.
Svarbu žinoti: motina nėra kalta. Daugeliu atvejų tai - atsitiktinumas, kurio nebuvo įmanoma numatyti ar išvengti.
Neišsivysčiusio nėštumo priežastys yra įvairios, jos dažnai derinamos. Embriono vystymąsi gali lemti tiek genetiniai (imunologinis nesuderinamumas, genų ar chromosomų mutacijos), tiek aplinkos veiksniai (motinos sergamumas, cheminis ar fizinis poveikis motinos ir vaisiaus organizmui). Kad nėštumas nenutrūktų, patartina nustatyti šios komplikacijos atsiradimo rizikos veiksnius ir, jei įmanoma, juos pašalinti. Akušeriai-ginekologai šiems veiksniams priskiria šias pozicijas:
- moters amžius, jei jaunesnė nei 18 metų ir vyresnė nei 35 metų;
- įprastas persileidimas;
- 1-ojo nėštumo nutraukimas (medicininis abortas);
- pirminis ir antrasis nevaisingumas;
- uždegiminės vidaus lytinių organų ligos;
- gimdos kaklelio ir gimdos kaklelio kanalo uždegiminės ligos (74 proc. atvejų, tiriant endometriumo įbrėžimus ir kiaušialąstės audinius, nustatyta urogenitalinė infekcija);
- hormoniniai sutrikimai;
- lytinių organų infantilizmas;
- gimdos fibroma, endometriozė;
- partnerio spermos patologija;
- sudėtinga nėštumo eiga (nėštumo nutraukimo grėsmė, užsitęsęs, daugiau nei 7 dienas trunkantis kraujavimas iš lytinių takų).
Labai svarbu paminėti, kad dominuojančios priežastys, lemiančios neišsivysčiusį nėštumą, yra infekcija, genetiniai ir hormoniniai sutrikimai. Tuo pačiu metu autoimuninis (APS) nėra reikšmingas. Nesivystančio nėštumo išsivystymo rizika daug kartų padidėja dėl dviejų ar daugiau veiksnių derinio. 22,2% atvejų nustatoma mišri nėštumo nutraukimo genezė.
Be to, periodiniai neišsivysčiusio nėštumo dažnio svyravimai rodo šios patologijos periodiškumą. Buvo atskleistas aiškus ryšys tarp vaisiaus kiaušinėlio mirties ir pastojimo periodo. Didžiausias besivystantis nėštumas tenka laikotarpiams, atitinkantiems pastojimą ovuliacijos ir anovuliacijos ciklų „susijungimo vietose“, t.y. metų sezonais (kovo, gegužės, rugsėjo, gruodžio mėn.).
Kokie yra nesivystančio nėštumo požymiai?
Dažniausiai moteris nejaučia jokių išskirtinių simptomų. Kartais pasireiškia:
- nebūdingas kraujavimas,
- pilvo maudimas,
- sumažėję ar dingę nėštumo požymiai (pykinimas, krūtų jautrumas).
Jei kiaušialąstė sutriko, galėjote pajusti nėštumo požymius. Pavyzdžiui, jūsų nėštumo testas gali būti teigiamas arba išnykti menstruacijų. Gali atsirasti persileidimo požymių, tokių kaip:
- Pilvo skausmai
- Makšties tepimas arba kraujavimas
- Metas yra sunkesnis nei įprastai.
Jei jaučiate bet kurį iš šių požymių ar simptomų, gali būti, kad įvyko persileidimas. Tačiau ne visi kraujavimai pirmąjį trimestrą baigiasi persileidimu. Įvairių tyrinėtojų duomenimis, kas penktas norimas nėštumas nutrūksta savaime. Taip pat, nepaisant intensyvaus šios nėštumo tyrimo, 26-66% atvejų neišsivysčiusio nėštumo priežasčių lieka neaiškios.
Kaip nustatomas nesivystantis nėštumas?
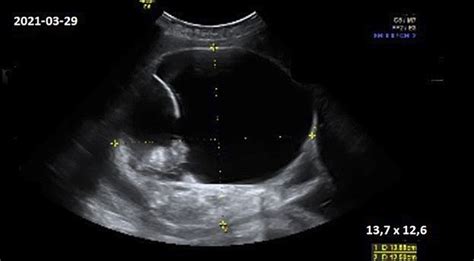
Diagnozė dažniausiai patvirtinama echoskopijos metu, kai:
- nėra vaisiaus širdies plakimo,
- embrionas mažesnis nei turėtų būti pagal nėštumo savaites,
- matomas tik tuščias gemalo maišelis.
Gydytojas gali sekti žmogaus chorioninio gonadotropino (hCG) hormono lygį kraujyje, kuris turėtų stabiliai didėti nėštumo metu. Tai yra pagrindinis diagnostikos metodas.
Ką daryti po diagnozės?
Gavus tokią diagnozę, gydytojas pateikia kelis galimus variantus:
- Laukiama taktika - jei organizmas pats pradeda persileidimo procesą.
- Vaistinis išvalymas - skiriami vaistai, skatinantys gimdos susitraukimus.
- Chirurginis išvalymas (abraziija) - atliekamas stacionare, dažniausiai taikant narkozę.
Pasirinkimas priklauso nuo nėštumo savaitės, organizmo būklės ir moters pageidavimų. Bet kuriuo atveju reikalinga medikų priežiūra.
Jei jums diagnozuotas persileidimas, pasitarkite su gydytoju, ką daryti toliau. Kai kurioms moterims būdingas išsiplėtimas ir susitraukimas (D ir C). Ši chirurginė procedūra apima gimdos kaklelio išplėtimą ir gimdos turinio pašalinimą. Kadangi D ir C iš karto pašalina likusį audinį, tai gali padėti protiškai ir fiziškai užsisklęsti. Tai taip pat gali būti naudinga, jei norite, kad patologas ištirtų audinius, kad patvirtintų persileidimo priežastį.
Kitas pasirinkimas gali būti ambulatoriškai vartoti vaistus, tokius kaip misoprostolis. Tačiau gali prireikti kelių dienų, kol jūsų kūnas pašalins visus audinius. Vartojant šį vaistą, gali padidėti kraujavimas ir pasireikšti šalutinis poveikis. Pasirinkus abi parinktis, gali atsirasti skausmas ar mėšlungis, kurį galima gydyti.
Kitos moterys mieliau atsisako medicininio valdymo ar operacijos. Jos pasirenka leisti savo kūnui pačiam pašalinti audinį. Bet kokiu atveju, kiekviena situacija yra skirtinga ir optimizmo, susilaukti vaikelio nereikia prarasti.
Laukimas. Nesivystantis nėštumas anksčiau ar vėliau pasibaigs savaiminiu persileidimu, todėl kartais pasirenkama paprasčiausią palaukti. Moters būklė privalo būti kruopščiai įvertinama ir periodiškai stebima, nes laukimas (ypač užsitęsęs) yra siejamas su didesne kraujavimo, nepilno aborto, skubios chirurginės intervencijos rizika.
Konservatyvus, t.y. medikamentinis nesivystančio nėštumo nutraukimas. Nesivystančiam nėštumui nutraukti dažniausiai naudojamas vaistas misoprostolis. Jis paskatina gimdos kaklelio suminkštėjimą ir atsivėrimą, gimdos susitraukimus ir vaisiaus bei kitų nėštumo audinių pasišalinimą, t.y. vaistas sukelia persileidimą. Persileidimas dažniausiai įvyksta per pirmąją parą nuo vaistų vartojimo pradžios. Jeigu medikamentinis gydymas nėra sėkmingas, t.y.
Vakuumo aspiracija (atsiurbimas). Procedūra įprastai atliekama iki 12 (rečiau, labai patyrusių gydytojų iki 15) nėštumo savaitės. Jos metu gimdos kaklelis yra išplečiamas, per jį įvedamas vamzdelis ir žuvęs vaisius bei kiti nėštumo audiniai yra atsiurbiami.
Abrazija. Procedūros metu gimdos kaklelis yra išplečiamas, o gimdos sienelės išgramdomos specialiais metaliniais instrumentais. Procedūra įprastai atliekama bendrinėje nejautroje, t.y. su narkoze.

Emocinė pusė - kaip padėti sau?
Nesivystantis nėštumas yra netektis, net jei aplinkiniai jos nemato ar nesupranta. Normalu jausti liūdesį, pyktį, kaltę, nusivylimą. Svarbu:
- Leisti sau išgyventi emocijas, neversti savęs „greitai pamiršti“.
- Pasikalbėti su artimaisiais arba specialistais - psichologo pagalba labai svarbi.
- Neslėpti jausmų ir nebijoti ieškoti palaikymo (yra moterų grupės, forumai).
- Skirtiti laiko atsigauti tiek fiziškai, tiek emociškai prieš planuojant naują nėštumą.
M. Kukulskienė atskleidžia, kad nors ši moterų grupė yra pažeidžiama, moksliniai tyrimai rodo, kad po 6-9 mėnesių tokia emocinė savijauta dažniausiai ima silpnėti, didžioji dalis porų šią patirtį sugeba integruoti į savo gyvenimą ir su ja susitaiko. „Reikia laiko, kad suvoktum, kas čia įvyko ir kas tebevyksta. Paprastai tai nėra akimirka, tai yra procesas. Normalu, kad gali nesinorėti iškart galvoti apie kitą nėštumą. Reikia laiko, kad suvoktum, kas čia įvyko ir kas tebevyksta. Paprastai tai nėra akimirka, tai yra procesas.
Tarp veiklų, kuriomis psichologė pataria užsiimti moterims, patyrusioms persileidimą, yra fizinė veikla - tai gali būti namų tvarkymas, vaikščiojimas ar sportas. „Tai padeda atkurti santykį su savo kūnu. Rasti, kaip susidraugauti iš naujo, kaip priimti savo vienintelį tokį kūną. Su atjauta sau“, - nurodo M. Taip pat labai naudinga edukacinė ir kūrybinė veikla, padėti gali ir įvairios terapijos, pavyzdžiui, meno, grupinės. Visgi svarbiausia - neužsidaryti savyje. M. „Labai svarbu rasti erdvę su kuo nors kalbėtis. Kas yra ta saugi erdvė? O padėti norintiems artimiesiems, anot M. Kukulskienės, būtina suprasti, kad psichologinį sukrėtimą patyrusioms moterims svarbu būti išgirstoms.
Ar galima pastoti vėl?
Taip. Dauguma moterų po nesivystančio nėštumo be problemų pastoja ir pagimdo sveikus vaikus. Gydytojas, atsižvelgęs į moters fizinės ir psichinės sveikatos būklę, patars, kada galima vėl bandyti pastoti. Įprastai rekomenduojama būtinai palaukti, kol vėl prasidės ir normalizuosis mėnesinių ciklas.
Statistika rodo, kad net 85% persileidimą patyrusių moterų sėkmingai išnešioja ir pagimdo vaikučius pastojusios antrąjį kartą.
Jeigu persileidimas nėra pirmas, gydytojas gali rekomenduoti atlikti išsamius tiek moters, tiek vyro sveikatos bei genetinius tyrimus. Siekiant pastoti antrąjį kartą reikėtų sustiprinti sveikatą, sveikai maitintis, sportuoti, normalizuoti svorį, atsisakyti žalingų įpročių, pasikonsultuoti su gydytoju dėl maisto papildų ir vitaminų nėščiosioms vartojimo.
Genetiniai tyrimai
SYNLAB atlieka persileidimo medžiagos genetinius tyrimus, remdamasi kompleksine visų vaisiaus chromosomų analize NGS metodu (naujos kartos sekvenavimas). Molekulinis (genetinis) savaiminio persileidimo medžiagos tyrimas šio tyrimo pagalba galima nustatyti nesubalansuotus chromosomų pokyčius 1-22 autosomų porose ir X, Y lytinėse chromosomose bei gauti aiškų atsakymą į klausimą, ar nutrūkusio nėštumo priežastis yra vaisiaus chromosomų anomalijos.
Rezultatas gali padėti pacientams išsiaiškinti persileidimo priežastį ir sukurti strategiją, kaip sėkmingai pastoti ir planuoti nėštumą. Atliekama kontaminacijos analizė norint atmesti galimą motinos DNR buvimą/nebuvimą persileidimo medžiagoje. Užteršimo analizė yra motinos periferinio kraujo DNR ir savaiminio persileidimo DNR medžiagos palyginimas.
Vaisiaus kariotipo tyrimas būtinas, jeigu:
- Pacientė vyresnė nei 35 metai;
- Ankstesnis vaikas gimė su chromosomų patologijomis;
- Anamnezėje gimęs negyvas vaikas;
- Tėvai turi chromosomų pokyčių;
- Atrankos metu nustatytos rizikos;
- Nenormalus vaisiaus ultragarsinis tyrimas.
Jeigu pakinta chromosomų skaičius ar jų struktūra, pasireiškia chromosominė liga, kuriai būdinga įvairių organų sistemų defektai, apsigimimai. Dažniausiai pasitaiko chromosomų skaičiaus pakitimai - gali atsirasti papildoma chromosoma poroje (trisomijos) arba gali trūkti vienos chromosomos (monosomijos). Gali atsirasti kartotinis chromosomų skaičiui (2n+n) - tada organizmas vadinamas poliploidiniu. Šie pakitimai atsiranda dėl klaidingo ląstelių dalijimosi, formuojantis lytinėms ląstelėms vyro ar moters organizme. Jeigu tokios lytinės ląstelės (gametos) dalyvauja apvaisinime, užsimezga vaisius su chromosomine patologija. Daugelis tokių įvykusių klaidų nesuderinami su gyvybe ir gamta pati jas „ištaiso“ - jau ankstyvame nėštume įvyksta savaiminis persileidimas. Nustatyti, ar persileidimas įvyko dėl chromosominės patologijos, galima tik atlikus kariotipo tyrimą iš savaime abortavusios medžiagos.
Įvairių studijų duomenimis įrodyta, kad jei persileidimas įvyko dėl vaisiaus chromosomų skaičiaus pokyčio, daugiau kaip 2/3 sekančių nėštumų būna sėkmingi. Jei tyrimo metu paaiškėja būtent tokia persileidimo priežastis - tai gera žinia - galima prognozuoti sėkmingą kitą nėštumą. Tais atvejais, jeigu nustatomas normalus kariotipas, rekomenduojama papildomai tirti moterį.
Prenatalinis genetinis tyrimas: kas yra chromosomų būklės?
tags: #nesivystantis #nestumas #puslele #pailgos #formos