Nėščiųjų (gestacinis) diabetas - tai angliavandenių apykaitos sutrikimas, pasireiškiantis įvairaus laipsnio hiperglikemija, nustatytas nėštumo metu. Tai būklė, atsirandanti dėl nėštumo metu gaminamų hormonų, kurie veikia priešingai nei insulinas. Ši būklė nulemia didelis cukraus (gliukozės) kiekis besilaukiančios moters kraujyje sutrikus angliavandenių apykaitai. Pasaulyje net 15 procentų besilaukiančių moterų nustatomas gestacinis diabetas. Nėščiųjų diabetas įprastai neturi jokių akivaizdžių požymių, o kai kuriuos simptomus nesunku supainioti ir su įprasta nėštumui savijauta - sergančiąją gali kamuoti dažnas šlapinimasis ar nuovargis. Tačiau, pasak Kauno „Kardiolitos klinikų“ Ginekologijos centro gydytojos akušerės-ginekologės Mildos Jaržemskienės, nors liga paprastai neturi jai būdingų simptomų, gali pakenkti tiek būsimai mamai, tiek besiformuojančiam ir augančiam vaisiui. Negydomas arba pavėluotai nustatytas nėščiųjų diabetas gali sukelti įvairių komplikacijų, tokių kaip padidėjęs kraujospūdis, per didelis vaisiaus vandenų kiekis, per didelis vaisiaus augimas ar vaisiaus vystymosi sutrikimai.
Nėštumo metu moterų organizme padidėja insulino poreikis. Nėščiųjų, arba gestacinis, diabetas atsiranda tuomet, kai organizmas išskiria nepakankamai insulino, kuris kontroliuoja gliukozės kiekį kraujyje. Nėštumo metu placenta gamina hormonus (placentos laktogeną, progesteroną, augimo hormoną), kurie didina atsparumą insulinui. Daugelio nėščių moterų kasa tai kompensuoja gamindama 2-3 kartus daugiau insulino ir taip gliukozės kiekis kraujyje išlieka stabilus. Padidėjęs atsparumas insulinui yra fiziologinis pokytis nėštumo metu. Normalaus nėštumo metu padidėjusį atsparumą insulinui kompensuoja didesnis kiekis insulino, išskiriamo kasos β ląstelių. Tai padeda palaikyti normalų gliukozės kiekį kraujyje. Nėštumo metu atsparumas insulinui didėja dėl placentos išskiriamų hormonų koncentracijos. Normalaus nėštumo metu moters organizme nėštumo metu kasos ląstelės hiperplazuoja ir patenkina didesnį insulino poreikį.
Diagnostika
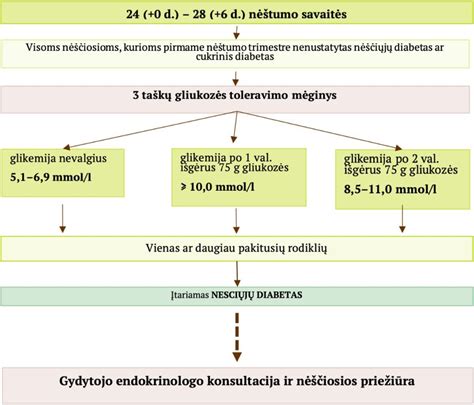
Diagnostika gali būti atliekama dvejais nėštumo laikotarpiais. Nėščiųjų diabetą nėštumo pradžioje arba antroje nėštumo pusėje nustato gydytojai akušeriai ginekologai arba šeimos gydytojai. Pirmo vizito metu visoms nėščiosioms atliekamas gliukozės kiekio tyrimas veninėje plazmoje nevalgius. Jei nustatoma kritinė daugiau nei 5,1 mmol/l riba arba ji atitinka gliukozės tolerancijos mėginio rezultatus ir viršija bent vieną reikšmę, tada patvirtiname nėščiųjų diabeto diagnozę. Jei glikemija atitinka cukrinio diabeto diagnostikos kriterijus, retais atvejais nėštumo metu patvirtinama tikrojo cukrinio diabeto diagnozė. Jei rodiklis po šio tyrimo yra normalus, dėl nėščiųjų diabeto moterys tiriamos 24-28 nėštumo savaitę ir šiuo atveju atliekamas gliukozės tolerancijos testas. Visoms nėščiosioms, kurioms pirmo vizito metu nebuvo nustatytas nėščiųjų diabetas, 24-28 nėštumo savaitę atliekamas gliukozės tolerancijos mėginys. Jei randamas bent vienas padidėjęs rodiklis - diagnozuojama ši liga. Testo metu tiriamos ir vertinamos trys glikemijos.
Nustatytos glikemijos ribos:
- Glikemija nevalgius: 5,1-6,9 mmol/l
- Glikemija 1 val. po 75g gliukozės: ≥ 10,0 mmol/l
- Glikemija 2 val. po 75g gliukozės: ≥ 8,5 mmol/l
Norime atkreipti dėmesį, kad testas turi būti atliktas esant įprastinei nėščiosios mitybai. Tai reiškia, kad pacientė kelias pastarąsias paras iki testo atlikimo neturėtų valgyti daugiau angliavandenių turinčio ar riebesnio maisto nei įprastai. Prieš tyrimą pacientė turėtų būti 10-12 valandų nevalgiusi ir atvykti ryte kraujo paėmimui.
Gydytojų vaidmuo ir priežiūra
Nustačius nėščiųjų diabetą, pradedame dirbti kartu su gydytojais endokrinologais. Gydytojo akušerio ginekologo užduotis yra stebėti moterį viso nėštumo metu, vertinti vaisiaus būklę, jo augimą, vaisiaus vandenų kiekį, galimas komplikacijas, susijusias su nėščiųjų diabetu. Pacientes supažindiname su tuo, kas yra diabetas ir kokios jo priežastys. Neretai nėščiosios pas gydytoją endokrinologą atvyksta jau pasiskaičiusios, išsigandę ir susidarę išankstinę nuomonę. Gydytojo endokrinologo pareiga nėščiąją nuraminti ir leisti suprasti, kad tai yra nėščiosios būklė - ne liga, kuri tęsis iki nėštumo pabaigos. Tai būklė, atsirandanti dėl placentos išskiriamų hormonų, veikiančių priešingai nei insulinas. Nėščiajai rekomenduojamas tolesnis stebėjimas, paaiškinama fizinio aktyvumo reikšmė, pacientė nukreipiama slaugytojos diabetologės konsultacijai, kurios metu paaiškinami mitybos principai ir išduodama savikontrolės priemonė. Nėščiųjų diabeto nustatymas ir gydymas sumažina naujagimių sergamumą, nėštumo ir gimdymo komplikacijų riziką. Gydytojai endokrinologai insuliną skiria ypač atsakingai. Prieš paskirdami konsultuojasi su gydytojais akušeriais ginekologais, kurie įvertina vaisiaus būklę. Insulinas neskiriamas nustačius vienkartinai padidėjusią motinos glikemiją. Klaipėdos universiteto ligoninė (KUL) gerina paslaugų prieinamumą nėščiosioms, sergančioms gestaciniu diabetu. Nuo šiol tokios pacientės galės greičiau ir lengviau gauti gydytojų endokrinologų konsultaciją, užtikrinant šių specialistų bendradarbiavimą su akušeriais ginekologais. „Reaguojame į pacienčių poreikius ir skiriame papildomų gydytojų endokrinologų konsultacijų moterims, kurioms įtartas ar diagnozuotas gestacinis diabetas. „Labai svarbu kiek įmanoma anksčiau tirti besilaukiančias moteris nuo pat nėštumo pradžios. Pasak A. Pangonio, gydytojo endokrinologo konsultacijos metu aptariama rizika pacientei ir vaisiui, rizikos mažinimo priemonės, pateikiamos dietos - subalansuotos mitybos ir fizinio aktyvumo rekomendacijos. Taip pat pacientės mokomos gliukozės savikontrolės, aptariamos skubios gydančio gydytojo konsultacijos indikacijos. Plečiame ambulatorinių konsultacijų skaičių ir džiaugiamės galėdami pasiūlyti profesionalias akušerių ginekologų ir endokrinologų komandos konsultacijas čia, Vakarų Lietuvoje, Klaipėdos universiteto ligoninėje. Ambulatorinių paslaugų Centre pacientėms bus suteikiamos išsamios gydytojų akušerių ginekologų konsultacijos, dirbant kartu komandoje su gydytojais endokrinologais. Nuoširdžiai džiaugiamės ligoninės gydytojų endokrinologų iniciatyvumu ir noru gerinti Vakarų Lietuvos nėščiųjų priežiūrą.

Mitybos ir fizinio aktyvumo svarba
Mityba nėštumo metu turėtų tapti gyvenimo būdu, o ne labai griežta dieta, kurios metu įvedama daug apribojimų. Rekomenduojami sveikos mitybos principai, kurių laikantis galima normalizuoti ir glikemijos lygius. Moteriai po nėštumo rekomenduojama būti fiziškai aktyviai, palaikyti normalų kūno svorį. Riziką galima sumažinti visiems prieinamomis profilaktinėmis priemonėmis: fizinis aktyvumas 30-60 minučių per dieną, 3-7 kartus per savaitę. Taip pat svorio korekcija, sveika mityba. 35 - 50 proc. dienos energijos kiekio turėtų sudaryti angliavandeniai (rekomenduojamas kiekis ne mažiau 175 g/d.), rekomenduojama daugiau vartoti žemą glikeminį indeksą turinčius maisto produktus. Baltymai turi sudaryti 20 - 25 proc. per dieną suvartojamų kalorijų kiekio (ne mažiau kaip 60 - 80 g per dieną). Riebalai turi sudaryti 30 - 40 proc. per dieną suvartojamų kalorijų kiekio. Vengti gyvulinės kilmės riebalų ir juos keisti į augalinės kilmės riebalus. Per dieną rekomenduojama suvartoti 20 - 35 g skaidulų. Rekomenduojama subalansuota mityba, susidedanti iš neapdorotų grūdų ar krakmolo turinčių produktų, liesos mėsos, vaisių, daržovių bei pieno produktų. Rekomenduojama per dieną valgyti 3 pagrindinius patiekalus ir 2-4 užkandžius, valgyti kas 2-3 valandas. Jeigu įprastos mitybos metu gaunamas nepakankamas vitaminų ir mineralų kiekis, mitybą reikėtų papildyti maisto papildais, siekiant išvengti maisto medžiagų trūkumo nėštumo metu. Sėkmingai nėštumo ir gimdymo baigčiai svarbiausia yra gliukozės kiekio kraujyje sekimas ir korekcija pagal endokrinologų nurodymus - sveika mityba, fizinis aktyvumas ir mankšta.
Daugiau nei 70-85 % gestaciniu diabetu sergančių moterų šių priemonių pakanka, kad gliukozės kiekis kraujyje būtų suvaldytas be vaistų. Tačiau daliai moterų, nepaisant nuoseklių pastangų, gliukozės rodikliai išlieka didesni nei siektini. Tokiu atveju saugiausias ir veiksmingiausias gydymas nėštumo metu yra gydymas insulinu. Gydymas insulinu nėra ligos sunkumo ženklas, tai laikinas sprendimas, skirtas apsaugoti moters ir vaisiaus sveikatą. Pagal tarptautines gaires, gydymas insulinu skiriamas kaip pirmas gydymo vaistais pasirinkimas, jei per 1-2 savaites pakeitus mitybą ir padidinus fizinį aktyvumą nustatomi 3 ir daugiau padidėję (netiksliniai) gliukozės rodikliai per savaitę arba atliekant vaisiaus ultragarsinį tyrimą nustatoma per spartus vaisius augimas (ypač didėjanti pilvo apimtis).
Gestacinio diabeto mitybos planai ir dietos gairės | Dietologo klausimai ir atsakymai | „EatingWell“
Gydymas insulinu
Jei laiku neskiriamas insulinas, gliukozė iš mamos kraujo per placentą patenka į vaisiaus kraują ir stimuliuoja jo kasą. Kasa ima sparčiai gaminti insuliną, kuris vaisiaus organizme veikia kaip augimo hormonas ir skatina tiek jo paties bendro svorio augimą, tiek tam tikrų organų didėjimą. Šios komplikacijos dažnai matomos ir ultragarsu. Jei visgi moteris nusprendžia insulino nesileisti ar insulinas nepaskiriamas, kai jo reikia, gresia komplikacijos. Paprastai šios komplikacijos yra susijusios su nėštumu ir gimdymu bei yra būdingos vaisiui. Dėl per didelio vaisiaus svorio gali būti apsunkintas gimdymas, dažniau atliekama cezario pjūvio operacija.
Tiek diabeto diagnozė yra gąsdinanti, tiek ir vaisto insulino naudojimas kelia nerimą. Insulinas yra geras vaistas tuo, kad nepraeina placentos barjero ir veikia tik motinos organizme esančią glikemiją. Tuo tarpu gliukozė yra labai lengvai pro placentą praeinanti medžiaga. Nustatyti, koks yra glikemijos lygmuo vaisiaus kraujyje, negalime, todėl apie vaisiaus glikemiją sprendžiama pagal mamos glikemijos rodiklius. Švirkščiamas insulinas savo struktūra ir veikimu labai artimas natūraliam žmogaus insulinui. Kadangi insulinas nepraeina vaisiaus placentos barjero ir veikia tik nėščiosios organizme esantį gliukozės kiekį, jis tiesiogiai vaisiaus neveikia ir yra saugus jam.
Gydytojo endokrinologo sprendimu, jei laikantis mitybos nurodymų nebus pasiektos tikslinės glikemijos, bus paskirtas gydymas insulinu. Paskyrus insuliną, iki pat gimdymo būtina reguliariai stebėti glikemiją bent 3 kartus per dieną (nevalgius ir 2 val. po valgio) bei konsultuotis su endokrinologu ir akušeriu-ginekologu. Gydymo insulinu metu, tikslinės glikemijos išlieka tos pačios. Dažniausiai nėštumo metu skiriamas ilgo veikimo insulinas vieną ar du kartus paroje (ins. detemir, ins. glargine) bei greito veikimo insulinai prieš valgius (ins. lispro, ins. aspart). Insulino dozė parenkama individualiai pagal kiekvienos moters poreikius. Insulino titravimo principai ir glikemijų korekcija reguliariai aptariama su gydytoju endokrinologu. Dažniausiai gydymas insulinu nutraukiama iš karto po gimdymo, gliukozės apykaita tampa normali per kelias dienas ar savaites.
Po gimdymo
Tai nėra liga, o būklė, susijusi su nėštumu. Po gimdymo glikemija turėtų susitvarkyti ir grįžti į normos ribas. Vis dėlto, kai diagnozuojamas nėščiųjų diabetas, tai vertinama kaip angliavandenių apykaitos sutrikimas. Nėra žinoma, ar angliavandenių apykaitos sutrikimas buvo jau iki nėštumo ir nustatytas tik nėštumo metu, ar tai yra tiesiog būklė, susijusi su nėštumu. Kai po gimdymo moters organizmas grįžta į ankstesnes vėžes, reikėtų kreiptis į savo šeimos gydytoją ir pakartoti gliukozės toleravimo tyrimą. Jei tyrimo rezultatai geri, vadinasi, būklė buvo susijusi su nėštumu ir daugiau nieko daryti nereikia. Tačiau rizika dėl angliavandenių apykaitos sutrikimo išlieka visam gyvenimui. Todėl būtų tikslinga kas metus kreiptis į šeimos gydytoją ir atlikti reikalingus tyrimus.
Nustatyta, kad moterims, kurioms buvo nustatytas gestacinis diabetas, rizika susirgti 2 tipo cukriniu diabetu yra apie 7 kartus didesnė. Net apie 40-60 proc. moterų per artimiausius 5-15 metų gali išryškėti 2 tipo cukrinis diabetas. Širdies ir kraujagyslių ligų bei metabolinio sindromo rizika taip pat didesnė, ypač turinčioms antsvorio ar nutukusioms moterims. Po gimdymo praėjus 6 - 12 savaičių visoms moterims, kurioms buvo diagnozuotas nėščiųjų diabetas, turi būti patikslinta diagnozė atliekant standartinį 2 taškų 75 g gliukozės tolerancijos mėginį. Tyrimą skiria ir vertina šeimos gydytojas. Jei mėginio rezultatai patologiniai - endokrinologo konsultacija. Taip pat rekomenduojama ištirti glikemiją planuojant vėlesnius nėštumus, kadangi pakartotinio gestacinio diabeto rizika yra didesnė. Daugumai moterų angliavandenių apykaitos sutrikimas po gimdymo išnyksta.


