Susidūrimas su sunkumais norint susilaukti vaiko yra jautri ir neretai skaudi patirtis daugeliui porų. Pasaulyje statistiškai su vaisingumo problemomis susiduria reikšminga dalis porų (kartais nurodoma, kad maždaug viena iš šešių ar septynių). Lietuvoje tikslios statistikos nėra, tačiau dėl šio sutrikimo į medikus kasmet kreipiasi apie du tūkstančius naujų porų. Manoma, kad Lietuvoje su nevaisingumu susiduria apie 10-20% porų. Pagal medicininį apibrėžimą, pora laikoma nevaisinga, jeigu gyvendama reguliarų lytinį gyvenimą ir nenaudodama kontracepcijos priemonių, nepastoja per vienerius metus. Jeigu moteris yra vyresnė nei 35 metų arba yra žinomų rizikos veiksnių (pvz., nereguliarios mėnesinės, buvusios ginekologinės operacijos ar uždegimai, taikytas onkologinis gydymas), į gydytojus rekomenduojama kreiptis nelaukiant vienerių metų, o maždaug po 6 mėnesių nesėkmingų bandymų pastoti.
Poros nevaisingumą maždaug lygiomis dalimis gali lemti moters arba vyro nevaisingumas, rečiau - abiejų partnerių nevaisingumas. Pasaulio sveikatos organizacijos duomenimis, apie 10 proc. porų visame pasaulyje turi vaisingumo sutrikimų. Nevaisingumas diagnozuojamas, kai nenaudojant kontracepcijos priemonių moteris per metus nepastoja. Nevaisingumas gali būti dėl moters, vyro arba abiejų partnerių vaisingumo sutrikimų.
Nevaisingumo priežastys
Nevaisingumo priežastys yra labai įvairios ir dažnai kompleksinės.
Moters veiksniai (apie 30-40% atvejų):
- Ovuliacijos sutrikimai (pvz., dėl policistinių kiaušidžių sindromo (PKS), hormonų disbalanso).
- Kiaušintakių patologija (nepratekamumas ar pažeidimai dėl buvusių uždegimų, operacijų, endometriozės).
- Gimdos problemos (miomos, polipai, sąaugos, įgimtos anomalijos).
- Endometriozė.
- Amžius (vaisingumas natūraliai mažėja, ypač virš 35 m.). Vyresnis moters amžius, kai dėl išsimokslinimo ir karjeros nėštumas atidedamas vėlesniam laikui. Senstant mažėja funkcinis kiaušidžių rezervas, dėl kiaušidžių senėjimo blogėja kiaušialąsčių kokybė ir dažniau pasitaiko chromosomų anomalijų atvejų, o tai susiję su dažnesniais nesivystančio nėštumo ar savaiminio persileidimo atvejais.
Vyro veiksniai (apie 30-40% atvejų):
- Prasta spermos kokybė (maža spermatozoidų koncentracija, blogas judrumas, pakitusi morfologija).
- Spermatozoidų transportavimo sutrikimai.
- Hormonų sutrikimai.
- Genetinės problemos.
Pastaruoju metu daugėja porų, negalinčių susilaukti vaikų dėl vyrų nevaisingumo. Anksčiau galvota, kad įvairūs vyrų spermos pokyčiai sudaro 10-30 proc. porų nevaisingumo, bet dabar manoma, kad ši priežastis yra daug dažnesnė. Spermos pokyčius lemia genetika, endokrininės, uždegimų ligos ir kitos priežastys. Spermatozoidų kiekiui ir judrumui neigiamą poveikį daro įvairūs žalingi aplinkos veiksniai, ilgalaikis sėdimas darbas, nutukimas, nesaikingas alkoholio vartojimas, rūkymas. Su amžiumi taip pat blogėja vyrų spermos kokybė ir mažėja judrių spermatozoidų skaičius.
Abiejų partnerių veiksniai (apie 10-20% atvejų):
- Nustatomi sutrikimai abiem partneriams.
Neaiškios kilmės nevaisingumas (apie 10-15% atvejų):
- Nepavyksta nustatyti aiškios priežasties net atlikus visus būtinus tyrimus. Tokiais atvejais įtariami imunologiniai, genetiniai ar kiti kol kas dar nežinomi veiksniai, prieš kuriuos tradicinė medicina kol kas yra bejėgė.
Manoma, kad ir vyrų, ir moterų vaisingumui mažėti reikšmės gali turėti gyvenimo būdo ypatumai, kenksmingi aplinkos veiksniai, stresas, per reti lytiniai santykiai.

Vizitas pas gydytoją ir tyrimai
Šeimai ar porai, įtariančiai, kad turi vaisingumo sutrikimų, pirmiausia reikėtų kreiptis į savo šeimos kliniką, kur turėtų būti atliekamas pirminis ištyrimas. Specialistas, visų pirma, surinks moters ir vyro anamnezę (ligos istoriją), paklausinės apie menstruacijų ciklą, lytinius santykius ir pan. Vyro vaisingumo įvertinimas ištiriant ejakuliatą yra vienas pirmųjų nevaisingos poros tyrimų. Jeigu spermos tyrimo rezultatai atitinka normą, tuomet išsamiai vertinamas moters vaisingumas.
Atvykus pas gydytoją vaisingumo specialistą (akušerį ginekologą, urologą ar reprodukcinės medicinos gydytoją), pirmiausia bus renkama išsami informacija: bendra sveikatos būklė, persirgtos ligos, atliktos operacijos (abiejų partnerių), ankstesni nėštumai, gimdymai, persileidimai, menstruacinio ciklo ypatumai, lytinio gyvenimo dažnumas ir ypatumai, vartojami vaistai, žalingi įpročiai (rūkymas, alkoholis, narkotinės medžiagos), darbo ir gyvenimo sąlygos (stresas, kenksmingi veiksniai), šeiminė anamnezė (ar giminėje buvo vaisingumo problemų). Ši informacija padeda gydytojui numatyti galimas nevaisingumo priežastis ir sudaryti kryptingą tyrimų planą.
Moterų tyrimai:
- Hormoniniai tyrimai.
- Ultragarsinis tyrimas.
- Kiaušintakių pratekamumo tyrimas.
- Gimdos kaklelio tyrimas.
- Laparaskopija.
- Histeroskopija ir kt.
Moterų ištyrimas prasideda gydytojo konsultacija, aiškinantis nevaisingumo trukmę, lytinių santykių dažnumą, mėnesinių ciklo pobūdį, persirgtas ligas. Įvertinamas moters amžius. Po to atliekamas ginekologinis tyrimas, vidiniai organai ištiriami ultragarso aparatu. Visos moterys dėl nevaisingumo tiriamos, ar neserga chlamidioze. Dažniausiai tai nustatoma, paėmus tepinėlį iš gimdos kaklelio. Ovuliacija vertinama, nustatant progesterono kiekį kraujyje atitinkamą mėnesinių ciklo dieną. Kiaušintakių pratekamumas įvertinamas atliekant invazines procedūras - histerosalpingogramą ar laparoskopiją. Pirmoji yra atliekama rentgeno kabinete, dažniausiai be jokių skausmo malšinamųjų, kai leidžiamas kontrastinis tirpalas pro gimdos kaklelio kanalą ir rentgenu stebima, ar skiriasi tirpalas pro kiaušintakius į pilvaplėvės ertmę. Laparoskopija atliekama, kai yra bendra nejautra: atlikus kelis nedidelius pjūvius pilvo sienoje į pilvaplėvės ertmę įvedamas laparoskopas bei chirurginiai instrumentai ir apžiūrimi kiaušintakiai, kiaušidės, gimda, taip pat leidžiamas kontrastinis tirpalas pro gimdos kaklelį ir stebima, kaip jis skiriasi pro kiaušintakius. Diagnostine laparoskopija dažniausiai atliekami galutiniai nevaisingos moters tyrimai. Retais atvejais reikalingos ir kitų specialistų - genetikų, endokrinologų, urologų, psichologų konsultacijos ar kiti papildomi tyrimai.
Kiaušintakius dažniausiai pažeidžia lytiniu keliu plintančios infekcijos - chlamidiozė ir gonorėja. Lytinių organų chlamidiozė yra viena labiausiai paplitusių lytiniu keliu plintančių ligų, bet dažniausiai moteris nieko blogo nejaučia ir net neįtaria, kad ja užsikrėtė. Negydytos chlamidiozės padariniai - pažeisti kiaušintakiai ir nevaisingumas. Mažojo dubens organų operacijos, negimdiniai nėštumai, sunkaus laipsnio endokrininė liga - endometriozė taip pat gali sutrikdyti kiaušintakių funkciją.
Vyro tyrimai:
- Pagrindinis tyrimas yra spermos tyrimas.
Vyro vaisingumo įvertinimas ištiriant ejakuliatą yra vienas pirmųjų nevaisingos poros tyrimų. Jeigu spermos tyrimo rezultatai atitinka normą, tuomet išsamiai vertinamas moters vaisingumas. Deja, mažiau išsilavinusi visuomenės dalis neretai galvoja, kad tik moteris gali turėti vaisingumo problemų ir į gydytojus kreipiasi tik ji. Moteris ryžtasi daugybei įvairių tyrimų, iš jų ir invazinėms procedūroms, o kai kurie vyrai nenori atlikti paprasto jų vaisingumą įvertinančio tyrimo - spermogramos. Žinoma, tai yra šeimos tarpusavio santykių ir nėštumo motyvacijos reikalas.
Svarbiausias tyrimas, pasakantis apie vyro vaisingumą ir spermos kokybę, - tai spermos tyrimas, arba spermograma. Ji parodo tikslų spermatozoidų skaičių, jų sugebėjimą judėti, formą ir gyvybiškumą. Kita vertus, šis tyrimas gali rodyti ir normalius spermos parametrus, o pora vis tiek kentės dėl nevaisingumo. Tokių situacijų pasitaiko kas 6-7-tai (15 proc.) porai, kai nevaisingumo priežastys slypi vyro organizme. Tokiais atvejais informatyvus yra tyrimas, atskleidžiantis kitus didelę įtaką vyrų vaisingumui turinčius spermos parametrus. Tai - spermos ir hialurono rūgšties sujungimo analizė (SHBA). Šis tyrimas naudingas tuo, kad tiria DNR vientisumą (hialurono rūgšties jungiamąją gebą). Pastaruoju metu daugėja įrodymų, atskleidžiančių spermos branduolio DNR vientisumo vaidmenį vyriškų veiksnių sukeltam vaisingumo nepakankamumui arba nevaisingumui. Taigi vyras irgi turi ruoštis pagalbinio apvaisinimo procedūrai? Iš tiesų ir vyrai turi ruoštis nėštumui. Jau minėjau, kad nevaisingumas - liga, kuria serga abu partneriai, tad ir gydymas bei įvairios procedūros skirtos abiem. Vyras gali atlikti oksidacinio streso testą. Visiems gerai žinomas žalingas laisvųjų radikalų poveikis, todėl dažnai ir vyrai papildomai vartoja antioksidantų. Tačiau kenkti gali ne tik antioksidantų trūkumas, bet ir jų perteklius. Nustatyta, kad šios medžiagos lemia spermos ir atitinkamai vaisingumo funkcijas. Todėl ir buvo sukurtas specialus spermos testas, kuris parodo, ar nėra joje sutrikę oksidacijos procesai. Tai itin aktualu poroms, kai nevaisingumo priežastis nėra aiški, taip pat moterims, kurios nepastojo tiek natūraliai, tiek po pagalbinio apvaisinimo, nes embrionas neįsitvirtino gimdoje. Tokiais atvejais problema gali būti sperma, bet įprasti spermos tyrimai to gali nerodyti. Taigi tokiais atvejais gali padėti minėtas spermos oksidacijos redukcijos tyrimas. Oksidacinį stresą gali sukelti rūkymas, radiacija, alkoholis, kitos toksinės medžiagos, taip pat įvairios ligos (varikocelė, uždegiminės). Dėl oksidacinio streso gali būti pažeista spermatozoidų genetika, tai gali sutrikdyti spermatozoido prisijungimą prie kiaušialąstės, tiek bandant pastoti natūraliai, tiek atliekant inseminaciją (sušvirkščiant spermą į gimdą), tiek pagalbinio apvaisinimo metu. Atsižvelgiant į testo rezultatus, skiriamas gydymas. Tai gali būti rekomendacijos vartoti antioksidantų ar, priešingai - nutraukti jų vartojimą. 2. Vyrams patariama pavartoti tam tikrų medžiagų, kurios yra moksliškai patvirtintos ir padedančios gerinti spermos kokybę. Moksliškai patvirtinta, kad svarbiausios spermos kokybei, o kartu ir vaisingumui tokios medžiagos yra L-karnitinas, L-argininas, cinkas, vitaminas E, gliutationas, selenas, kofermentas Q10 (CoQ10) ir folio rūgštis. Būtent šios medžiagos ir įeina į specialiosios medicininės paskirties maisto produkto PROfertil® sudėtį. Tai vienintelis produktas rinkoje vyrų vaisingumui gerinti, su kuriuo atlikti net penki tyrimai. Taip pat svarbu žinoti, kad embriono ir vaisiaus kokybei didelę įtaką turi branduolio DNR pažeidimas. Tai lemia blogesnį embriono prisitvirtinimą prie gimdos sienelės, gali padidinti persileidimų riziką. Visa tai be galo svarbu siekiant pastoti - tiek natūraliai, tiek taikant pagalbinio apvaisinimo procedūras. Antruoju atveju itin svarbu, nes valstybė kompensuoja tik 2 gydymo ciklus. Minėtojo preparato PROfertil® DNR tyrimas įrodė, kad preparate esančios medžiagos tiesiogiai veikia spermos kokybę, morfologiją, DNR branduolio vientisumą ir mažina fragmentaciją.

Gydymo keliai
Nustačius nevaisingumo priežastį (jei tai pavyksta), parenkamas tinkamiausias gydymo būdas.
- Medikamentinis gydymas: Dažniausiai taikomas esant ovuliacijos sutrikimams (skiriami vaistai ovuliacijai stimuliuoti). Taip pat gali būti gydomos infekcijos ar hormonų disbalansas.
- Chirurginis gydymas: Gali būti atliekamas šalinant gimdos patologijas (miomas, polipus, sąaugas), kiaušintakių nepraeinamumą, endometriozės židinius ar tam tikras vyrų nevaisingumo priežastis (pvz., varikocelę).
- Pagalbinio apvaisinimo būdai (ART - Assisted Reproductive Technology): Taikomi, kai kiti metodai neefektyvūs arba yra aiškios indikacijos (pvz., nepratekami kiaušintakiai, sunkus vyro nevaisingumas). Svarbu vartoti terminą „pagalbinis apvaisinimas“, o ne „dirbtinis“, nes procedūrų metu sujungiamos natūralios lytinės ląstelės.
Prieš rekomenduojant dirbtinį apvaisinimą, pirmiausiai porai yra pasiūlomi kiti nevaisingumo gydymo būdai, atsižvelgiant į nevaisingumo priežastis. Tai gali būti lytinių santykių laiko parinkimas, atitinkami medikamentai, mikrochirurginė operacija.
Pagalbinio apvaisinimo metodai
Pagalbinis apvaisinimas - tai medicininė procedūra, kuri padeda poroms susilaukti vaikų, kai natūrali pastojimo galimybė yra sumažėjusi arba neįmanoma. Taikant šiuos būdus, pasaulyje gimė daugiau nei milijonas vaikų.
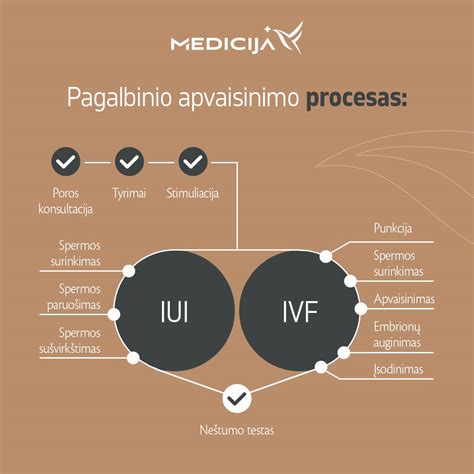
Intrauterininė inseminacija (IUI)
Tai paprastesnis ir pigesnis pagalbinio apvaisinimo metodas. Procedūros metu specialiai paruošta vyro sperma yra sušvirkščiama tiesiai į gimdą, t.y. apvaisinimas vyksta moters kūne. Šios procedūros metu specialiai paruošta vyro sperma yra sušvirkščiama tiesiai į gimdą, t.y. apvaisinimas vyksta moters kūne. Tai paprastesnis ir pigesnis pagalbinio apvaisinimo metodas. Procedūra: Ovuliacijos metu specialiai laboratorijoje paruošta (pagerinta, koncentruota) vyro ar donoro sperma plonu kateteriu suleidžiama tiesiai į moters gimdą. Procedūra paprastai neskausminga. Indikacijos: Lengvo laipsnio vyro nevaisingumas (sumažėjusi spermatozoidų koncentracija ar judrumas, bet vis dar pakankamas apvaisinimui - gydytojai vertina pagal naujausias PSO normas); gimdos kaklelio problemos; imuninis nesuderinamumas; neaiškios kilmės nevaisingumas. Sąlygos: Būtini pratekami moters kiaušintakiai ir pakankamas kiekis judrių spermatozoidų po paruošimo (dažnai taikomas kriterijus - bendras judrių spermatozoidų kiekis, TMSC > 5 mln.). Ovuliacija gali būti natūrali arba stimuliuota vaistais. Efektyvumas: Sėkmės tikimybė vienam ciklui yra palyginti nedidelė, vidutiniškai siekia apie 10-15%. Dažniausiai atliekami 3-6 IUI ciklai, ir jei jie nesėkmingi, pereinama prie IVF.
Apvaisinimas mėgintuvėlyje (IVF - In Vitro Fertilization)
Tai sudėtingesnis, brangesnis, bet ir gerokai efektyvesnis pagalbinio apvaisinimo metodas. Stimuliacijos pagalba subrandintos kiaušialąstės yra surenkamos transvaginalinės punkcijos būdu. Įvykus apvaisinimui, embrionai yra auginami inkubatoriuje 2, 3 arba 5, 6 dienas. Mėgintuvėlyje naudojant papildomas technologijas sudaromos sąlygos spermatozoidui patekti į moters lytinę ląstelę, kai vyro spermoje spermatozoidų yra labai mažai arba jie nejudrūs. Moteriai yra skiriami kiaušides stimuliuojantys vaistai, kurie subrandina kelias ar keliolika lytinių ląstelių, vadinamąsias kiaušialąstes. Kol kas nėra priemonių, padedančių numatyti, kiek lytinių ląstelių subręs. Kuo daugiau jų subręsta, tuo didesnė tikimybė sulaukti nėštumo. Plona adata išpunktuotos kiaušialąstės dedamos į indą su specialia terpe ir spermatozoidais, kur ir įvyksta apvaisinimas. Beje, jis gali ir neįvykti. Kiek kiaušialąsčių apsivaisins per vieną gydymo ciklą, numatyti negalima, todėl tik po kelių parų paaiškėja, ar užsimezgė nauja gyvybė. Jei apvaisinimas įvyksta, vienas ar keli embrionai yra patalpinami moters gimdoje, kur toliau nėštumas vystosi natūraliu būdu arba nustoja vystytis ir įvyksta persileidimas. Procedūra: Kiaušidžių stimuliacija: Moteriai skiriami hormoniniai vaistai, kad kiaušidėse subręstų ne vienas (kaip natūraliame cikle), o keliolika folikulų su kiaušialąstėmis. Stimuliacijos eiga stebima ultragarso ir hormonų tyrimais. Kiaušialąsčių aspiracija (punkcija): Kai folikulai pasiekia reikiamą dydį, suleidžiamas galutinio kiaušialąsčių subrendimo vaistas, o po maždaug 36 valandų atliekama trumpa procedūra (dažniausiai taikant intraveninę nejautrą), kurios metu per makštį specialia adata išpunktuojami folikulai ir išsiurbiamas jų turinys su kiaušialąstėmis. Apvaisinimas laboratorijoje: Surastos kiaušialąstės laboratorijoje sujungiamos su specialiai paruošta vyro ar donoro sperma. Gali būti taikomas klasikinis IVF (sperma tiesiog įlašinama prie kiaušialąsčių) arba ICSI metodas (vienas spermatozoidas specialia mikroadata įšvirkščiamas tiesiai į kiaušialąstę - ypač esant prastiems spermos rodikliams). Embrionų auginimas: Apvaisintos kiaušialąstės (zigotos, vėliau - embrionai) kelias dienas (dažniausiai 3-5) auginamos specialiomis sąlygomis inkubatoriuje. Jų kokybė nuolat vertinama. Embrionų perkėlimas: Vienas ar keli (priklausomai nuo moters amžiaus, embrionų kokybės ir teisinio reglamentavimo) geriausios kokybės embrionai plonu kateteriu perkeliami į moters gimdą. Procedūra neskausminga. Laukimas ir testas: Po 10-14 dienų atliekamas kraujo ar šlapimo nėštumo testas. Embrionų šaldymas: Likę geros kokybės embrionai gali būti užšaldomi (vitrifikuojami) ir saugomi ateities bandymams. Indikacijos: Nepratekami ar pažeisti kiaušintakiai; sunki endometriozė; sunkus vyro nevaisingumas (mažas kiekis, blogas judrumas/morfologija, nėra spermatozoidų ejakuliate, bet jų randama sėklidėse); nesėkmingas gydymas kitais metodais (įskaitant IUI); neaiškios kilmės nevaisingumas; genetinė preimplantacinė diagnostika; būtinybė naudoti donoro ląsteles. Sąlygos: Galimybė stimuliuoti kiaušides (įvertinama pagal amžių, hormoninius tyrimus - FSH, LH, E2, AMH, antralinių folikulų skaičių); sveika gimda, galinti išnešioti nėštumą; esantys spermatozoidai (partnerio ar donoro); moters amžius (nors griežtos ribos nėra, sėkmė labai mažėja virš 40-42 metų). Efektyvumas: IVF sėkmės rodikliai yra labai individualūs ir priklauso nuo daugelio veiksnių, ypač nuo moters amžiaus. Vidutinė sėkmės tikimybė (gyvo naujagimio gimimas po vieno embriono perkėlimo) gali svyruoti nuo 30-40% jaunesnėms moterims iki kelių procentų ar nulio vyresnėms nei 42-43 metų moterims. Svarbu aptarti realistiškas sėkmės galimybes su gydytoju.
Jei vyro sperma yra netinkama apvaisinti ir pagalbiniai būdai yra neefektyvūs, o moters vaisingumas normalus, daugelyje šalių galima pasinaudoti donorų spermos banko paslaugomis. Žinoma, jeigu šeimai tai priimtina. Spermos bankų veikla yra reglamentuota įstatymais. Pacientams, norintiems pasinaudoti donoro sperma, pateikiami duomenys apie donoro amžių, rasę, plaukų ir akių spalvą, ūgį, išsilavinimą, bet donorystė yra anoniminė. Lytinių ląstelių donorystė Lietuvoje nėra įteisinta, todėl mūsų šalies pilietės, norinčios pasinaudoti donoro sperma, vyksta į Latviją, Estiją ar kitas užsienio šalis.
Ne visoms poroms pavyksta pastoti, net jei ir kelis kartus išbando dirbtinį apvaisinimą. Laimingos tos, kurioms pavyksta iš pirmo karto. Kitoms tenka tą pačią procedūrą kartoti du, tris, keturis ar penkis kartus. Kadangi Lietuvoje dirbtinio apvaisinimo procedūra nėra finansuojama, po penktos nesėkmingos procedūros poros nebebando laimės.
Trombocitais praturtintos plazmos (PRP) terapija nevaisingumo gydymui vis dažniau naudojama ir reprodukcinėje medicinoje. Gimdos gleivinės (endometriumo) paruošimui implantacijai PRP injekcijomis gali padėti pasiekti optimalią gimdos gleivinę, lemiančią sėkmingą embriono implantaciją. Kiaušidžių atjauninimas, atliekant PRP terapiją, gali paskatinti neaktyvių užuomazginių folikulų augimo aktyvavimą ir kiaušialąsčių vystymąsi kiaušidėse. Tai ypač aktualu moterims, kurioms gali būti sudėtinga pastoti dėl priešlaikinio kiaušidžių funkcijos išsekimo ar sumažėjusio kiaušidžių funkcinio rezervo.
Kodėl didėja nevaisingumo problema?
Pagrindinės nevaisingumo priežastys susijusios su šiuolaikiniu gyvenimo būdu. Žmonės yra neatsparūs ne tik negailestingai tiksinčiam biologiniam laikrodžiui ir įvairiems aplinkos faktoriams - užterštumui, vis didesniam endokrininę sistemą trikdančių cheminių medžiagų naudojimui ir jų sukeliamam poveikiui sveikatai. Šeimos kuriamos vis vėlesniame amžiuje, vaikų planavimas taip pat nukeliamas. Vaisingumo mažėjimas yra susijęs ir su ilgesnį laiką kartu gyvenančios poros retesniais lytiniais santykiais bei kontracepcinių priemonių naudojimu.
2017 m. „British Medical Journal“ buvo publikuota danų andrologo Niels‘o Skakkebaek‘o atlikta sisteminė apžvalga, kuria remiantis teigiama, kad Vakarų Europos šalyse laikotarpiu nuo 1973 metų iki 2011 metų spermatozoidų kiekis vyrų spermoje sumažėjo net 52 procentais! Šiame tyrime taip pat atskleidžiama ir vyrų sėklidžių vėžio augimo tendencija minėtu laikotarpiu. Autorių nuomone, beveik nelieka abejonių, kad išvardinti pokyčiai susiję su aplinkos užterštumu ir gyvenimo būdo poveikiu. Pagal teorinę statistinę prognozę daroma prielaida, jog jeigu tokios tendencijos išliks ir ateityje, dar po penkiasdešimt metų vyrų, gebančių natūraliai apvaisinti sveiką partnerę, bus mažuma.
Kaip cheminiai junginiai, su kuriais mes susiduriame kasdieniame gyvenime, veikia mūsų organizmą? Šios cheminės medžiagos yra vadinamos endokrininės (hormoninės) sistemos trikdytojais. Mūsų organizmas endokrininę sistemą ardančias chemines medžiagas - bisfenolį A, parabenus, ftalatus, pesticidus ir kitas, atpažįsta kaip savus natūralius hormonus, ir įtraukia jas į hormoninės sistemos veiklą. Tačiau šios svetimos medžiagos neatlieka organizmui įprastų hormoninių funkcijų, o priešingai - palaipsniui pažeidžia visą endokrininės sistemos veiklą, blokuodamos hormonų receptorius, sužadindamos tam tikram gyvenimo laikotarpiui nebūdingus procesus arba, atvirkščiai - slopindamos organizmo signalus pradėti veikti. Dėl šių priežasčių padidėja rizika susirgti onkologinėmis ligomis, cukriniu diabetu, žmonės tampa nevaisingi. Šių kenksmingų medžiagų yra plastiko gaminiuose, vaikų ir suaugusių higienos reikmenyse, odos priežiūros produktuose, kosmetikoje, maisto pakuotėse, žaisluose, balduose, tekstilės gaminiuose ir rūbuose, elektronikos įrangoje, ir kt. Nustatyta, kad net labai nedideli endokrininę sistemą ardančių medžiagų kiekiai kenkia moters gimdoje besiformuojančiam vaisiui, kūdikiams, paaugliams brendimo laikotarpiu, moterims nėštumo ir menopauzės laikotarpiu.
„Realiai vienintelė veiksminga priemonė padėti susilaukti vaikų, esant vyro spermos nepakankamam kiekiui ir judrumui - atlikti pagalbinį apvaisinimą mėgintuvėlyje, nes natūraliomis sąlygomis prastos kokybės vyro spermatozoidai negali apvaisinti moters kiaušialąstės“, - teigia nevaisingumo gydymo specialistas.
„Normalų vaisingumą lemia šie nesutrikę moters ir vyro vaisingumo organų fiziologiniai procesai: ovuliacija, adekvatus spermatozoidų kiekis ir judrumas, kiaušintakių funkcionalumas, užtikrinantis lytinių ląstelių (kiaušialąstės ir spermatozoidų) patekimą į kiaušintakio ampulinę dalį (joje įvyksta apvaisinimas), netrikdomas besidalijančio embriono judėjimas kiaušintakiu į gimdos ertmę ir tolesnė implantacija bei vystymasis“, - sako medicinos centro „Northway“ gydytojas akušeris ginekologas Rolandas Žiobakas.
Būtų idealu, kad žmonės neturėtų vaisingumo sutrikimų. Deja, ši liga, kaip ir kitos, kamuoja ne tokią jau mažą visuomenės dalį. Mano nuomone, daugelis nevaisingumo priežasčių mums vis dar yra nežinomos: galbūt tai nulemia natūrali gamtos atranka, galbūt įvairios genetinės priežastys. Žinomiems veiksniams, mažinantiems vyrų ir moterų vaisingumą, mes galime daryti įtaką ir stengtis išsaugoti lytinę sveikatą.
Pagalbinio apvaisinimo sėkmę lemiantys veiksniai
Procedūros sėkmė priklauso nuo poros fizinės ir psichinės sveikatos, nusiteikimo, galimybių. Kita dedamoji - gydytojo patirtis. Kuo svarbi gydytojo patirtis? Gydytojo patirtis svarbi, nes pagalbinis apvaisinimas - tai procedūra, reikalaujanti ne tik modernios laboratorijos, bet ir aukštos kvalifikacijos specialistų. Aukštos technologijos, šiuolaikinė įranga - didelis pasiekimas, tačiau be kvalifikuoto specialisto jos yra nieko vertos. Taigi, atliekant pagalbinį apvaisinimą, sėkmę lemia daug sudedamųjų dalių - ir tinkamai parinkti vaistai, jų dozės, ir atsakingas bei kvalifikuotas embriologo ir ginekologo darbas, ir kokybiškos priemonės bei visos laboratorijos įranga.
Kalbant apie naujoves, vis labiau populiarėja trombocitais praturtintos plazmos (angl. platelet-rich plasma, PRP), kaip gydymo metodo, pritaikymas medicinoje. Kraujo kūneliuose trombocituose yra biologiškai aktyvių medžiagų - citokinų, augimo faktorių, kurie kūno audiniuose suaktyvina bei atjaunina ląsteles, skatina kolageno gamybą, audinių atsinaujinimą, naujų kapiliarų susidarymą. PRP procedūrai naudojami paties paciento kraujo kūneliai - trombocitai, todėl jie nesukelia žmogui alerginės ar autoimuninės reakcijos.
Manoma, kad 1500 iš vieno milijono porų, mėginant susilaukti kūdikio, iš per metus reikia IVF (pagalbinio apvaisinimo mėgintuvėlyje) arba ICSI (Intracitoplazminė spermatozoido injekcija) procedūros. Šiandien Belgijoje, Slovėnijoje, Danijoje apie 5-6 proc. vaikų gimsta po IVF procedūros.
Apie 85 proc. besikreipiančių porų padėjome susilaukti vaikelio. Neabejotina, kad sėkmingo apvaisinimo sėkmė priklauso ir nuo darbuotojų kolektyvo sukuriamos aplinkos, nuoširdumo, rūpestingumo.


