Vaiko gimimas - vienas didžiausių stebuklų gyvenime. Vis dėlto, nemažai porų susiduria su sunkumais pastojant. Laimei, šiuolaikinė medicina siūlo įvairius nevaisingumo gydymo būdus, palengvinančius šį natūralų procesą. Vienas tokių - atšildytų embrionų perkėlimas (FET, angl. frozen embryo transfer), kuris suteikia vilčių susilaukti palikuonių net ir po nesėkmingų „šviežių“ ciklų ar planuojant daugiau vaikų.
Kas Yra Atšildytų Embrionų Perkėlimas (FET)?
FET - tai procedūra, kurios metu užšaldyti embrionai yra atšildomi ir perkeliami į moters gimdą. Daugelis vaisingumo klinikų siūlo gametų (kiaušialąsčių ir spermatozoidų) bei embrionų (zigotų, 2-3 dienų embrionų ir blastocistų) šaldymą. Nors kiaušialąsčių šaldymas vis dar laikomas labiau eksperimentiniu, embrionų šaldymas tapo įprasta praktika. Po pagalbinio apvaisinimo procedūrų, kai į gimdą perkeliami 1-3 embrionai, likę embrionai užšaldomi. Užšaldyti embrionai naudojami, jei nepavyksta pasiekti nėštumo „šviežio“ ciklo metu arba pora planuoja susilaukti daugiau vaikų.
Krioišlaikymas (angl. cryopreservation) yra užšaldytų audinių ir ląstelių išlaikymas ilgą laiką, siekiant juos panaudoti ateityje. Panaudojus šiuolaikines technologijas, įmanoma užšaldyti pavienes ląsteles (pvz., spermatozoidus, kiaušialąstes ir embrionus), nedidelius audinio gabalėlius (pvz., sėklidės ar kiaušidės audinys) ar organus. Krioišlaikymas dažniausiai naudojamas transplantologijoje (organų ir audinių užšaldymas), taikant nevaisingumo gydymo technologijas (spermatozoidų, kiaušialąsčių, embrionų, sėklidės ar kiaušidės audinio užšaldymas), kuriant įvairius audinių bankus.
Embrionų Šaldymo Privalumai
Vienas pagrindinių embrionų šaldymo privalumų - galimybė išvengti kiaušidžių hiperstimuliacijos sindromo (KHSS) rizikos. KHSS - tai būklė, kuri gali išsivystyti ruošiant moterį pagalbinio apvaisinimo procedūrai. Kuomet ciklo metu embriono perkėlimas neatliekamas, bet visi embrionai yra užšaldomi, naudojamas minimalus medikamentinis gydymas. Tai reiškia, kad keliant į gimdą atšildytus embrionus, nereikia vartoti kiaušides stimuliuojančių hormoninių vaistų - ruošiama tik gimdos gleivinė. Be to, embrionų šaldymas leidžia išsaugoti embrionus tolimesniam naudojimui ateityje.
Sėkmingas Embrionų Šaldymas Ir Atšildymas
Kad kriokonservavimo (šaldymo) pasekmės būtų teigiamos, t. y., embrionai ne tik išgyventų, bet ir sėkmingai implantuotųsi gimdoje, reikalingas optimalus šaldymo-atšildymo protokolas. Atsiradus „greitam“ embrionų šaldymui - vitrifikacijai - embrionų išgyvenamumas po atšildymo ženkliai pagerėjo.
Vitrifikacija (angl. Užšaldymas atliekamas pagal specialią metodiką naudojant ląsteles apsaugančius krioprotektorius ir tam skirtą įrangą. Svarbiausias pranašumas vitrifikacijos metu, skirtingai nuo lėto šaldymo - šaldomas embrionas virsta į stiklą panašios struktūros (vitrifikuojasi, t. y., „sustiklėja“), šio proceso metu nesiformuoja ledo kristalai. Pridėjus krioprotektorių, ląstelėje esantis vanduo šaldomas iki stiklo struktūros be jokių ledo kristalų formavimosi. Tai ypač svarbu šaldant embrionus, nes ledo kristalai gali pažeisti embrioną (ar kitas šaldomas ląsteles, audinius bei organus). Vitrifikuoti embrionai, vėliau juos atšildžius, pasižymi geresniu išgyvenamumu, juos patalpinus, moteris žymiai dažniau pastoja ir gimsta didesnis procentas gyvų naujagimių.
Prieš šaldant embrionus būtina atlikti virusų, o kai kuriais atvejais ir lytiniu keliu plintančių (LPL) infekcijų tyrimus. Skysto azoto talpose užšaldyti embrionai, naudojant krioprotektorius, gali išbūti gyvybingi ilgą laiką. Audinių ir lytinių ląstelių bankuose jie gali būti saugomi 10 ir daugiau metų.
Mes saugosime jūsų embrionus tiek, kiek jūs nurodysite juos saugoti(iki to laiko kol jums jų prireiks). Jei jūs nuspręsite nebesaugoti jūsų embrionų, jie, gavus jūsų sutikimą, galės būti perduoti nuolatiniam saugojimui vadovaujantis LR Pagalbinio apvaisinimo įstatymu.
Sėkmės Rodikliai Ir Kumuliacinis Nėštumų Dažnis (KND)
Renkantis kliniką, kurioje bus atliekamas pagalbinis apvaisinimas, svarbu pasidomėti, kiek moterų pastoja po šaldytų-atšildytų embrionų perkėlimo, nes tai susiję ir su galimybe susilaukti palikuonių po vienos kiaušidžių punkcijos. Šiam reiškiniui apibūdinti naudojamas kumuliacinio nėštumų dažnio (KND) terminas. KND skaičiuojamas įvertinant pastojimų skaičių (PS) ir kiaušidžių punkcijų (PS) skaičių: KND = NS/PS. Kadangi skaičiuojant KND svarbiausia yra nėštumas, o ne tai, ar švieži, ar atšildyti embrionai buvo perkelti, esant geriems embrionų šaldymo-atšildymo rezultatams, ženkliai išauga pastojimo galimybė. Taigi, KND dėka didėja procedūros sėkmės procentas bei optimizuojami pagalbinio apvaisinimo procedūros kaštai.
Atšildytų Embrionų Perkėlimo Procedūra
Embriono perkėlimo metu, ultragarso kontrolėje, vaisingumo specialistas naudoja nedidelį kateterį, nukreiptą į moters gimdos kaklelį, ir įkelia embrioną į gimdą. Procedūra paprastai yra neskausminga ir greita.
Pasiruošimas FET Ciklui
Prieš FET ciklą moteris paprastai neturi vartoti kiaušides stimuliuojančių hormoninių vaistų. Gydytojas ruošia tik gimdos gleivinę, kad ji būtų tinkama embrionui implantuotis. Tam gali būti naudojami estrogenų ir progesterono preparatai.
Folio Rūgštis Prieš Ir Po FET
Nėra vieningos nuomonės dėl folio rūgšties vartojimo prieš FET. Kai kurie gydytojai rekomenduoja vartoti folio rūgštį bent iki 12 savaičių po FET, nes ji reikalinga vaiko nervų sistemos vystymuisi. Tačiau kai kurie specialistai teigia, kad folio rūgštis nėra būtina atšildytų embrionų perkėlimo cikluose. Visada pasitarkite su savo gydytoju dėl individualių rekomendacijų.
Kiaušialąsčių Šaldymas (Vitrifikacija)
Šiuolaikiniai moksliniai duomenys rodo, kad embrionų šaldymas neturi pranašumų, lyginant jį su kiaušialąsčių šaldymu (vitrifikacija). Argumentas, kad tik embrionų šaldymas padeda išvengti papildomos moters kiaušidžių stimuliacijos ir su tuo susijusių rizikų, yra klaidinantis, nes ir kiaušialąsčių šaldymas (vitrifikacija) padeda išvengti minimų problemų. Po stimuliacijos surinktos kiaušialąstės yra užšaldomos ir vėliau, naudojant jas apvaisinimui, papildoma hormoninė stimuliacija nėra reikalinga.
Kiaušialąsčių šaldymas - procedūra, kai panaudojant specialias apsaugines chemines medžiagas (krioprotektorius), kiaušialąstės gali būti išsaugotos ilgą laiką. Kiaušialąsčių šaldymas nėra dažnai atliekama procedūra. Standartinę kiaušialąsčių užšaldymo procedūrą sudaro tris pagrindiniai etapai: kiaušidžių funkcijos stimuliacija, subrendusių kiaušialąsčių atranka ir šaldymas. Subrendusios lytinės ląstelės yra siejamos su nemaža sėkmingo pastojimo tikimybe, tačiau tyrimų duomenys rodo, kad šios ląstelės yra žymiai jautresnės užšaldymui, palyginus su embrionais.
Skysto azoto talpose užšaldytos kiaušialąstės, naudojant krioprotektorius, gali išbūti gyvybingos ilgą laiką. Audinių ir lytinių ląstelių bankuose jos gali būti saugomos 10 ir daugiau metų.
VUL Santaros klinikose sunkiomis ligomis sergantiems pacientams siūlome užšaldyti kiaušialąstes ir saugoti tris metus nemokamai.
Rizikos Ir Komplikacijos
Pagalbinio apvaisinimo procedūros metu galima komplikacija yra kraujavimas po kiaušidžių punkcijos į pilvą arba į išorę. Būklė, kuri gali išsivystyti ruošiant moterį pagalbinio apvaisinio procedūrai, yra kiaušidžių perstimuliavimo sindromas. Tačiau, naudojant šiuolaikinius gydymo protokolus, KHSS rizika yra minimali.
Ir audinio paėmimas operacinėje, ir reimplantacija yra susijusi su komplikacijomis, tačiau kokia konkreti komplikacija gali išsivystyti ir koks bus jos sunkumo laipsnis, numatyti neįmanoma. Po operacijos įprastai galima jausti nedidelį skausmą pjūvio...
Pagalbinis Apvaisinimas Lietuvoje
Lietuvoje pagalbinio apvaisinimo paslaugas teikia įvairios klinikos, įskaitant „Northway“ vaisingumo centrus Vilniuje, Kaune ir Klaipėdoje. „Baltijos Amerikos klinika“ taip pat teikia diagnostikos bei gydymo paslaugas poroms, susiduriančioms su nevaisingumo problema. Šiose klinikose taikomi moderniausi vaisingumo problemų diagnostikos ir gydymo metodai.
Santaro klinikų Santaros vaisingumo centras 2017 m. kovo mėn. 3 d. tapo pirmąja įstaiga Lietuvoje, kuri po priimto LR Pagalbinio apvaisinimo įsakymo pradėjo veiklą pagal naują pagalbinio apvaisinimo ir lytinių ląstelių banko licenciją. Iki šiol šis centras yra daugiausiai pagalbinio apvaisinimo paslaugų atliekanti gydymo įstaiga mūsų šalyje.
Vaisingumo sutrikimų turinčias moteris ir vyrus konsultuoja multidisciplininė specialistų komanda: gydytojai akušeriai ginekologai, embriologai, urologai, genetikai, medicinos psichologai, ir esat poreikiui, kitų sričių specialistai.
Centre onkologinėmis ir kraujo ligomis sergantiems pacientams veikia vadinamasis „žaliasis koridorius“, tai yra pagreitintas patekimas pas gydytojus specialistus.
Santaros klinikų darbuotojai turi ilgametę patirtį, vystant įvairias kriobiologijos technologijas, todėl gali pasiūlyti tiek reprodukcinių audinių, tiek kiaušialąsčių, spermos ir embrionų šaldymo paslaugas.
Nevaisingumas: Priežastys Ir Sprendimai
Nevaisingumas apibūdinamas kaip reprodukcinės sistemos liga, kuomet nepavyksta pastoti per 12 mėnesių. Manoma, kad nuo nevaisingumo kenčia 8-12 proc. žmonių visame pasaulyje. Pasaulinė sveikatos organizacija suskaičiavo, kad su nevaisingumu susiduria 60-80 milijonų porų. Apie 40 proc. visų nevaisingumo atvejų yra dėl moters priežasties (ovuliacijos sutrikimai, kiaušintakių patologija, endometriozė, infekcinės ligos), o maždaug 30 proc. porų nustatomas nevaisingumas dėl vyro priežasties (hormoniniai sutrikimai, ejakuliacijos disfunkcija, varikocelė, lytinių takų infekcija bei genetiniai veiksniai). Pagalbinis apvaisinimas dažniausiai nėra pirmasis gydymo būdas, kurio griebiamasi gydant nevaisingas poras. Pirmiausia rekomenduojami kiti metodai, priklausomai nuo nevaisingumo priežasties.
Pasaulyje vis daugiau porų diagnozuojami įvairūs vaisingumo sutrikimai arba nevaisingumas. Nustatyta, kad kas šešta pora, t. y. 10-15 proc., susiduria su pirminiais vaisingumo sutrikimais, o apie 10-25 proc. moterų negali pastoti pakartotinai. Manoma, kad Lietuvoje šiuo metu yra apie 50 tūkst. nevaisingų porų, o kiekvienais metais jų padaugėja maždaug 2 tūkst. Nevaisingumo problema aktuali ir moterims, ir vyrams. Moterų nevaisingumas sudaro 30-40 proc., vyrų - 10-30 proc., abiejų partnerių - 15-30 proc. ir neaiškios kilmės nevaisingumas - apie 5-10 proc. Tačiau pastebėtina, kad nevaisingumo priežastys pastaruoju metu kinta. Jei anksčiau nevaisingumas moterims iš esmės buvo diagnozuojamas dėl kiaušintakių nepraeinamumo, endometriozės, policistinių kiaušidžių sindromo, o vyrams įgimta ar įgyta oligoastenospermija (spermatozoidų skaičiaus ir judrumo sumažėjimas), tai dabar vis dažniau nevaisingumo priežastys nenustatomos. Specialistų nuomone, šiems procesams didelę įtaką turi šeimos planavimo vėlinimas, kai pora ilgai saugosi nėštumo dėl karjeros ar geresnės materialinės situacijos, ir su tuo susiję nuolatiniai stresai, įtampa, netaisyklinga mityba. Nemažą įtaką turi ir aplinkos užterštumas. Visame pasaulyje, o ir Lietuvoje, gausėja nutukusių ir turinčių antsvorio žmonių.
Vaisingumo sutrikimų ar nevaisingų porų gydymo metodo parinkimas priklauso nuo tyrimais nustatytos nevaisingumo priežasties. Daliai nevaisingų šeimų gali padėti gydymas vien medikamentais (pvz., esant nedideliems ovuliacijos sutrikimams, gydant užleistas infekcines ligas). Tačiau gydymas vien vaistais nepadės, kai vaisingumo sutrikimai dideli.
Psichologinis Aspektas
Nevaisingumas yra didžiulis išbandymas šeimai. Žmonės, negalėdami susilaukti vaikų, išgyvena stresą. Daugybė tyrimų patvirtina, kad nevaisingos poros dažniau serga depresija, lyginant su kitomis šeimomis. Neseniai žiniasklaidoje pasirodė citata, neva pagalbinis apvaisinimas galėjo būti priežastim onkologinei ligai. Kas vyksta dirbtinio apvaisinimo pasiruošimo metu? In Vitro Fertilizacija, dar žinoma, kaip IVF, yra procedūra, kurios metu kiaušialąstės yra apvaisinamos laboratorijos sąlygomis, o ne pacientės organizme.
Nevaisingumas yra didžiulis išbandymas šeimai. Žmonės negalėdami sulaukti vaikų išgyvena stresą. Daugybė tyrimų patvirtina, kad nevaisingos poros dažniau serga depresija lyginant su kitomis šeimomis. Niekam turbūt ne paslaptis, kad šeimų, susiduriančių su nevaisingumu, Lietuvoje vis daugėja.
IVF ciklas - kas tai? Pagalbinio apvaisinimo procedūros ir naujovės | Vaisingumo šaknys #34
Pagalbinis Apvaisinimas: Kelias Į Tėvystę
Pagalbinis apvaisinimas (PA) - tai metodų ir technologijų, skirtų nevaisingumui gydyti, visuma. Nuo aštuntojo dešimtmečio, kai gimė pirmasis kūdikis po apvaisinimo mėgintuvėlyje (IVF), šis metodas sparčiai tobulėjo. Šiandien PA dėka pasaulyje gimė daugiau nei 8 milijonai kūdikių.
Pagalbinė reprodukcinė technologija (ART) - leidžia atlikti visus arba atskirus apvaisinimo ir ankstyvojo embriono vystymosi etapus už moters kūno ribų.
Pagalbinio Apvaisinimo Metodai
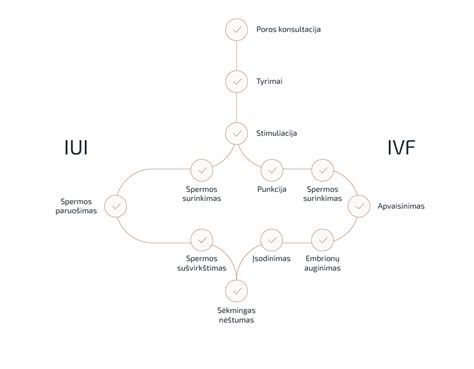
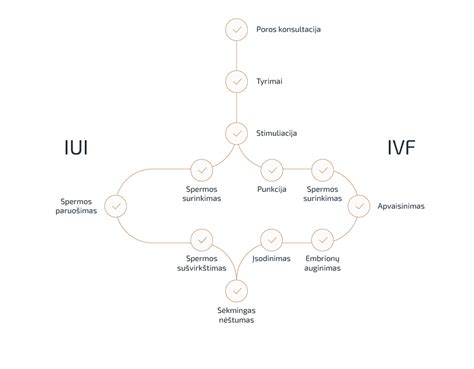
Intrauterininė Inseminacija (IUI): Procedūra, kurios metu specialiai paruošta sperma patalpinama tiesiai į moters gimdą ovuliacijos metu. Yra du pasiruošimo šiai procedūrai tipai: per natūralų menstruacijų ciklą ir po ovuliacijos stimuliacijos. Šiai procedūrai atlikti nereikia jokios anestezijos. Taikant šį metodą labai svarbu atitinkamai paruošti spermos mėginį. Į gimdos kaklelį patenka tik specialiai paruošta aukštos kokybės sperma. IUI su partnerio sperma yra nevaisingumo gydymo metodas, kai partnerio spermos mėginys patenka į moters gimdą. Ilgalaikio bendro gyvenimo metu moters makšties gleivinė dažnai gamina antikūnus partnerio spermos komponentams. Šie antikūnai atpažįsta partnerio spermą kaip svetimkūnį ir neleidžia jai patekti į moters makštį. IUI su donoro sperma yra nevaisingumo gydymo metodas, kai donoro spermos mėginys patenka į moters gimdą. Intrauterininė inseminacija su donoro sperma dažniausiai taikoma kai vyrai serga nevaisingumu. Spermos donorais gali būti jauni 20-40 metų vyrai, nesergantys paveldimomis genetinėmis, urologinėmis, lytiškai plintančiomis ar kitomis žinomomis ligomis.
Apvaisinimas Mėgintuvėlyje (IVF): Kiaušialąstės apvaisinamos su spermatozoidais laboratorijoje. IVF - tai apvaisinimas moters kūne, in vivo. IVF atliekama tais atvejais, kai yra pažeisti arba nepratekami kiaušintakiai, kitos moters nevaisingumo priežastys, o vyro spermos tyrimas yra normalus.
ICSI (Intracitoplazminė Spermos Injekcija): Vienas spermatozoidas įšvirkščiamas tiesiai į kiaušialąstę. ICSI atliekama tais atvejais, kai yra ryškūs vyro vaisingumo sutrikimai, t. y. randami vos keli spermatozoidai, kurie nepajėgūs patys apvaisinti kiaušialąstės. Ypač sunkiais vyro nevaisingumo atvejais spermatozoidų nerandama ejakuliate, tuomet jų ieškoma sėklidės audinyje - atliekama transepiderminė spermatozoidų aspiracija (transepidermal spermatozoid aspiration, TESA) tiesiogiai iš sėklidžių.
TESA (Sėklidžių Spermatozoidų Aspiracija): Spermatozoidai paimami tiesiai iš sėklidžių.
Vaisingumo Išsaugojimas Onkologiniams Pacientams
Onkologinių pacientų vaisingumo išsaugojimo problema darosi vis aktualesnė visame pasaulyje. Vis dažniau onkologinės ligos diagnozuojamos jauno amžiaus pacientams. Taikant ankstyvąją navikų diagnostiką ir pažangų gydymą šių asmenų išgyvenamumas ženkliai gerėja. Todėl dauguma jauno amžiaus pacientų po vėžio gydymo susiduria su nevaisingumo problema. Moterims tai dažniausiai būna dėl priešlaikinio kiaušidžių rezervo išsekimo, vyrams - dėl operacijos metu pašalinamų sėklidžių. Deja, šiuo metu jauni asmenys, prieš pradedant antinavikinį gydymą, nėra išsamiai konsultuojami vaisingumo išsaugojimo klausimais.
Šiandien, naudojant pažangias biomedicinines technologijas, jauno amžiaus asmenims galima pasiūlyti įvairių būdų jų vaisingumui išsaugoti - kiaušidžių funkcijos slopinimas gonadotropiniais preparatais, kiaušidžių transpozicija prieš radioterapijos kursą, kiaušidės ir sėklidės audinio, spermatozoidų, kiaušialąsčių ar embrionų užšaldymas, naudojant pagalbinio apvaisinimo procedūras.
Priešvėžinis gydymas (chirurginis gydymas, radioterapija, chemoterapija, hormoniniai vaistai) gali neigiamai paveikti pacientų vaisingumą visam arba tam tikram laikui. Operacijos gali tiesiogiai pakenkti vaisingumui, sukeldamos anatominius pokyčius ar kraujotakos pakenkimus (pvz., retrogradinę ar sutrikusią ejakuliaciją vyrams, gimdos kūno ir kaklelio, makšties pokyčius moterims).
Spermos (spermatozoidų) šaldymas - procedūra, kai panaudojant specialias apsaugines chemines medžiagas (krioprotektorius), spermatozoidai gali būti išsaugomi gyvybingi ilgą laiką. Visame pasaulyje onkologinės ligos vis dažniau diagnozuojamos jauno amžiaus asmenims. Taikant pažangų gydymą ženkliai gerėja onkologinių pacientų išgyvenamumas. Neretai šis gydymas negrįžtamai pažeidžia spermatogenezę ir vyro spermatozoidų vystymąsi. Užšaldžius spermą iki gydymo, ją vėliau galima panaudoti pagalbinio apvaisinimo metu, todėl pacientui bus suteikta galimybė susilaukti vaikų.
Prieš užšaldant spermą tiriama jos kokybė: vertinamas jos tūris, fizinės, cheminės savybės, skaičiuojama spermatozoidų koncentracija ir judrumas, kt. Tuomet sprendžiama, ar mėginys yra tinkamas užšaldyti. Tais atvejais, kai nėra kitos galimybės, gali būti šaldomi ir blogos kokybės mėginiai. Prieš šaldant spermą būtina atlikti virusų, o kai kuriais atvejais ir lytiniu keliu plintančių (LPL) infekcijų tyrimus. Sperma bus užšaldyta tik turint laboratorinių tyrimų rezultatus. Spermatozoidai yra specialiai paruošiami su įvairiais krioprotektoriais (medžiagomis, kurios apsaugo ląsteles nuo žalingo šalčio poveikio). Paruošti mėginiai išdalinami į nedidelius (0,5-2 ml) mėgintuvėlius, kurie yra individualiai pažymimi. Tuomet mėgintuvėliai yra patalpinami į specialias talpas (Diuarus) su skystu azotu ir laikomi ultražemoje temperatūroje. Skysto azoto talpose užšaldyti spermatozoidai, naudojant krioprotektorius, gali išbūti gyvybingi ilgą laiką.

Reprodukciniai audiniai (kiaušidės ar sėklidės audinys) dažniausiai siūlomi šaldyti jauno amžiaus asmenims (iki 40 metų amžiaus), kuriems diagnozuota onkologinė liga, o planuojamas gydymas (operacinis, medikamentinis ar spindulinis) gali negrįžtamai pažeisti šių organų funkcijas. Pastaraisiais dešimtmečiais, tobulėjant vėžio diagnostikai ir gydymui, onkologinių pacientų išgyvenamumas taip pat gerėja. Liga gali būti visiškai išgydyta, pacientai grįžta į normalų gyvenimą. Tačiau, dėl jau minėtų gydymo metodų, pažeidus lytinių organų vientisumą ir funkcijas, jauno amžiaus onkologiniai pacientai vėliau gali susidurti su nevaisingumo problemomis, ar negalėti susilaukti vaikų. Pavyzdžiui, medikamentinis gydymas (chemoterapija) labiausiai mažina kiaušidžių rezervą, gydymas chemopreparatais gali sukelti amenorėją (mėnesinių nebuvimą). Taip pat kiaušialąstės labai jautrios jonizuojančiai spinduliuotei. Tiesioginė spinduliuotė, net mažesnė nei 2 Grėjų, gali sukelti pusės kiaušialąsčių žūtį, o 6 Grėjų ar didesnė spinduliuotė sukelia negrįžtamą jų pažeidimą. Taip pat nustatyta, kad net 65% piktybinėmis ligomis sergančių vyrų jau gydymo pradžioje turi blogesnius spermos rodiklius. Be to, dėl skiriamos didelių dozių chemoterapijos ir (ar) spindulinio gydymo vyrams spermatogenezė gali sutrikti negrįžtamai. Taikant kai kurias chemoterapijos gydymo schemas azoospermijos (kai spermatozoidų spermoje nebenustatoma) dažnis siekia iki 80-100%. Spindulinio gydymo neigiamas poveikis spermatogenezei tiesiogiai priklauso nuo skiriamos spinduliuotės. 4-6 Grėjų spinduliuotė gali sukelti negrįžtamus spermatogenezės sutrikimus. Apie 95% pacientų po kaulų čiulpų transplantacijos nebegali susilaukti vaikų.
Vystant pažangiasias biotechnologijas atsirado galimybė užšaldyti operacijos metu paimtus kiaušidės (moterims) ar sėklidės (vyrams) audinius, išlaikyti juos tam tikrą laiką ultražemoje temperatūroje (žemiau nei -80°C), ir, atšildžius ligos remisijoje, įvertinus jų gyvybingumą, grąžinti atgal į organizmą (reimplantuoti). Suaugusiems asmenims audinių šaldymo technologijos dažniausiai taikomos solidinių navikų atvejais: pvz., moterims diagnozavus krūtų, gimdos kaklelio, kitų lokalizacijų navikus, vyrams - sėklidžių, šlapimo pūslės ar priešinės liaukos navikus. Jos plačiai taikomos ir diagnozavus piktybines kraujo ligas, pvz.
Ištyrimas prieš procedūrą. Prieš audinių paėmimo ir šaldymo procedūras, kiekvienas pacientas bus išsamiai ištirtas.
Audinių paėmimas užšaldymui. Reprodukcinių audinių paėmimas atliekamas operacinėje. Pacientai nieko nejaučia, nes operacijos metu suleidžiama vaistų, visa procedūra gali būti atliekama vietinėje arba bendrinėje nejautroje. Nuskausminimo būdą parenka gydytojas anesteziologas-reaminatologas, kuris detaliau supažindina ir su šia procedūra. Operacijos metu imama visa kiaušidė/sėklidė, ar dalis organo (tai priklauso nuo organo galimo pažeidimo laipsnio). Sėklidės biopsijos metu atliekamas nedidelis pjūvis kapšelio srityje, ir paimamas nedidelis sėklidės audinio gabalėlis. Oda užsiuvama savaime ištirpstančiais siūlais. Sėklidės biopsija gali būti atliekama ir be pjūvio specialia adata įduriant per odą ir paimant nedidelį audinio stulpelį.
Audinių užšaldymas. Audiniai laboratorijoje yra apdorojami tam tikromis cheminėmis medžiagomis, kurios stabdo įvairius biologinius procesus ląstelėse. Šios medžiagos vadinamos krioprotektoriais. Jas naudojant audiniai ir jų ląstelės yra apsaugomi nuo žalingo žemos temperatūros poveikio. Atneštas iš operacinės audinys yra išdalinamas į smulkesnius audinio gabalėlius, tokiu būdu paruošiama keletas-keliolika mėginių. Paruošti audinio gabalėliai yra sudedami į specialius mėgintuvėlius ir perkeliami į saugyklas, kuriose gali būti saugomi neribotą laiką.
Audinių atšildymas ir reimplantacija. Išgijus po onkologinės ligos ir esant remisijai (kai nebeaptinkama piktybinės ar kitos ligos, dėl kurios buvo taikytas gydymas), išsaugoti audinio gabalėliai reimplantuojami atgal į to paties paciento organizmą. Audinio atšildymas atliekamas pašalinant krioprotektorius iš audinių. Atšildytas kiaušidės audinys patalpinamas atgal į moters organizmą, kur prigyja, dėl to atsistato pažeisto organo funkcija. Moterims gali būti pritaikyta keletas kiaušidės audinio reimplantacijos būdų: ortotopinė ir heterotopinė reimplantacija. Ortotopinė reimplantacija - kurios metu kiaušidės audinys implantuojamas į tą pačią kiaušidės vietą. Heterotopinė reimplantacija - kai kiaušidės audinys implantuojamas į kitą vietą (dažniausiai po oda). Ortotopinės reimplantacijos pranašumai yra šie: nors pati procedūra sudėtingesnė (reikalinga ginekologinė laparoskopija), bet prigijimo ir visiško funkcijos atsistatymo procentas didesnis, nes palanki folikulų brendimo aplinka, galimas natūralus pastojimas.
Audinio atšildymas ir brandinimas laboratorijos sąlygomis. Taip pat gali būti pritaikytos ir kitos technologijos, kurių pagalba moteris gali pastoti, išnešioti ir pagimdyti kūdikį. Ir kiaušidės, ir sėklidės audiniai juos atšildžius gali būti brandinami papildomai laboratorijos sąlygomis. Veikiant įvairiems augimo veiksniams ir stimuliatoriams, kiaušidės audinyje formuojasi folikulai ir bręsta kiaušialąstės, sėklidės audinyje vystosi spermatogenezė ir brandinami spermatozoidai. Vėliau šios subrandintos ląstelės gali būti apvaisintos laboratorijos sąlygomis, išsivystyti embrionai, kurie bus perkelti moteriai į gimdą.

tags: #atsildytu #embrionu #perkelimas

