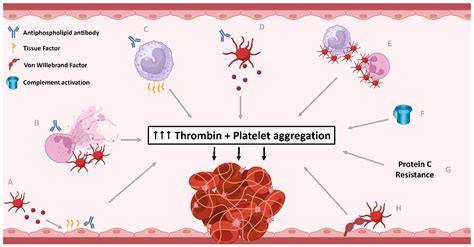
Antifosfolipidinis sindromas (AFS), dar vadinamas Hughes sindromu, yra autoimuninė liga, kuriai būdinga antifosfolipidinių antikūnų (aPL) gamyba, sukelianti padidėjusį kraujo krešėjimą, trombozes ir su tuo susijusias komplikacijas, tokias kaip persileidimai ar insultai. Šie antikūnai atakuoja fosfolipidus - ląstelių membranų sudedamąsias dalis - ir sutrikdo normalų kraujo krešėjimo procesą, skatindami tromboembolinių įvykių išsivystymą.
Antifosfolipidinis sindromas priskiriamas autoimuninių sutrikimų grupei. Kaip pastebima, šis sindromas neretai gali tapti nesivystančių nėštumų ir pasikartojančių persileidimų priežastimi. Kam dažniau pasireiškia antifosfolipidinis sindromas? Tikslios AFS išsivystymo tikslios priežastys nėra žinomos, tačiau aišku, kad jį lemia netinkamai funkcionuojanti imuninė sistema. AFS nėra dažnas. Iš 100 tūkst. gyventojų jis vidutiniškai pasireikš 50-čiai žmonių. Autoimuninės ligos - dažniausiai reumatoidinis artritas, mazginė eritema, sisteminė raudonoji vilkligė. Lytis: AFS dažnesnis moterims nei vyrams. Amžius: dažniausiai AFS diagnozuojamas 20-50 m.
Antifosfolipidinis sindromas išsivysto, kai imuninė sistema gamina antifosfolipidinius antikūnus, kurie skatina kraujo krešėjimą ar kitus patologinius procesus. Tikslios priežastys nėra visiškai aiškios, tačiau manoma, kad tai daugiafaktorinė liga. Nėra tikslių duomenų, kodėl išsivysto antifosfolipidinis sindromas, tačiau žinoma, kad tai yra autoimuninis sutrikimas. Tokių sutrikimų atveju, kaip sakė gydytojas, imuninė sistema klaidingai atakuoja sveikas ląsteles ir audinius. Šio sindromo metu imuninė sistema veikia prieš ląstelių membranų komponentus, vadinamus fosfolipidais.
Gydytojas hematologas paminėjo keletą teorijų, kodėl AFS atveju susidaro antifosfolipidiniai antikūnai: „Genetiniai antifosfolipidinio sindromo tyrimai vis dar yra ankstyvoje stadijoje, tačiau panašu, kad genai, kuriuos paveldime iš tėvų, gali turėti įtakos šio sindromo išsivystymui. Taip pat žinoma, kad kai kurie aplinkos veiksniai, pavyzdžiui, infekcijos, tam tikri vaistai, gali turėti įtakos imuninei sistemai. Tam tikrais atvejais galima įtarti, kas galėjo išprovokuoti imuninės sistemos reakciją prieš savus audinius, tačiau provokuojantys veiksniai skirtingiems asmenims skiriasi ir ne visi, patiriantys šiuos veiksnius, galiausiai suserga AFS.“
Hematologas K. Maneikis atkreipė dėmesį, jog antifosfolipidinis sindromas dažnai pasireiškia kartu su kitomis autoimuninėmis ligomis, tokiomis kaip sisteminė raudonoji vilkligė. Taip pat, anot jo, svarbūs ir hormoniniai veiksniai, pavyzdžiui, estrogenų sudėtyje turintys vaistai arba hormoniniai pokyčiai nėštumo metu. Tai gali prisidėti prie AFS išsivystymo ar paūmėjimo ir iš dalies paaiškina, kodėl šis sindromas dažniau pasireiškia moterims, ypač vaisingo amžiaus. Taigi, antifosfolipidinį sindromą sukelia genetinių, aplinkos ir imunologinių veiksnių derinys. Siekiant suprasti sudėtingus jo išsivystymo mechanizmus, pasak specialisto, tikslingi tolesni išsamūs moksliniai tyrimai.
Sergant antifosfolipidiniu sindromu, didėja kraujo krešulių susidarymo rizika. „Priklausomai nuo trombozės lokalizacijos, skirsis ir patiriami simptomai. Gali išsivystyti giliųjų venų trombozė, plaučių embolija, insultas, miokardo infarktas ir kt. Moterims, sergančioms AFS, nėštumo metu yra daug didesnė komplikacijų rizika“, - pabrėžė K. Gydytojas hematologas paaiškino, jog antifosfolipidinis sindromas kartais gali atsispindėti sergančiojo odoje: „Specifinis odos bėrimas ,vadinamas livedo reticularis, išsivysto dėl kraujotakos sutrikimo odoje. Tai yra rausvai purpurinės spalvos margas, tinkliškas odos bėrimas, galintis paryškėti šaltu oru.“
Galimas persileidimas: trombai gali užkimšti placentos kraujagysles, tad vaisius nepakankamai aprūpinamas krauju ir maisto medžiagomis.
Antifosfolipidinis sindromas diagnozuojamas remiantis klinikiniais kriterijais (Sapporo kriterijais, atnaujintais 2006 m.) ir laboratoriniais tyrimais. Diagnozei būtina bent viena klinikinė apraiška (trombozė ar nėštumo komplikacija) ir teigiami aPL tyrimai. Diagnozė patvirtinama, jei yra klinikinių ir laboratorinių kriterijų derinys. Pirmiausia tiriami antifosfolipidiniai antikūniai IgM ir IgG. Specialiai AFS diagnozuoti kai kurios klinikos yra parengusios AFS ištyrimo programas.
„Dabartinėse gairėse nurodoma, kad AFS diagnozei neabejotinai reikia vieno ar daugiau klinikinių kriterijų (trombozės ar nėštumo komplikacijos) ir pakartotinai teigiamų laboratorinių tyrimų rezultatų. Vieną kartą nustačius teigiamus laboratorinių tyrimų rezultatus, tyrimus reikia atlikti pakartotinai ne mažiau kaip po 12 savaičių“, - teigė gydytojas hematologas K. Maneikis.
Jei bent vienas tyrimas bet kada bet kuriuo metu yra su nuokrypiu, nesvarbu, ar patvirtins diagnozę, ar ne, leistis vaistus būtina. Nes liudna pagalvoti jei pvz surandi kabliuka, vaistu neskiria ir reikia laukti dar puse metu kol atsinaujins kraujas ir vel kartoti tyrima, kd patvirtinti kabliuka..
Antifosfolipidinio sindromo gydymas priklauso nuo individualaus pasireiškimo ir rizikos vertinimo. Pasak specialisto, gali būti skiriami kraują skystinantys vaistai (antikoaguliantai ir (arba) antiagregantai). APS gydymo tikslas - užkirsti kelią trombozėms, sumažinti nėštumo komplikacijų riziką ir kontroliuoti autoimuninį procesą. Gydymas pritaikomas individualiai, atsižvelgiant į paciento būklę.
Profilaktika siekiant išvengti trombų susidarymo prieš pastojant ir nėštumo metu. Nėščiosios turėtų stengtis palaikyti normalų svorį, nepriaugti jo per daug, riboti angliavandenių suvartojimą ir kt.
Ar pakankama doze Ziboro 2500 ir aspirino 150 mg? Šie vaistai dažnai skiriami gydant AFS, tačiau tinkamą dozę turėtų nustatyti gydytojas, atsižvelgdamas į individualią paciento būklę ir tyrimų rezultatus.
Savarankiškai noriu išsitirti del antifosfolipidinio sindromo, tačiau nelabai suprantu ar užtektu išsitirti tik pvz Antejoj ar rezus klinikoj kur platesni kiek suprantu pagal kainą. As po antro nesivystancio taip pat noriu savarankiskai pasidaryti si tyrima? Bet irgi nesuprantu tiksliai ka reikia pasidaryt. Gal jus zinote kiek laiko po persileidimo galima atlikti tyrimus?
Antifosfolipidinis sindromas gali reikšmingai paveikti gyvenimo kokybę, ypač dėl pasikartojančių trombozių, nėštumo komplikacijų ar ilgalaikio antikoaguliantų vartojimo. Trombozės epizodai riboja fizinį aktyvumą, darbingumą ir kelionių galimybes, o baimė dėl naujų krešulių sukelia nerimą ar depresiją. Moterys, patyrusios persileidimus, gali jausti emocinį stresą ar neviltį planuojant šeimą. Ilgalaikis antikoaguliantų vartojimas reikalauja reguliarių kraujo tyrimų, kelia kraujavimo riziką ir riboja tam tikras veiklas, pvz., kontaktinį sportą. Tinkamas gydymas, įskaitant antikoaguliantus ir gyvenimo būdo korekcijas, leidžia daugumai pacientų kontroliuoti ligą ir gyventi visavertį gyvenimą.

Nėštumo planavimas su specialistų priežiūra padeda sumažinti komplikacijų riziką. Pacientai mokomi atpažinti trombozės požymius ir turėti skubios pagalbos planą. Šeimos parama, psichologinė pagalba ir pacientų paramos grupės padeda susidoroti su emociniais iššūkiais.
Jei pastebite antifosfolipidinio sindromo požymių, tokių kaip nepaaiškinamos trombozės, pasikartojantys persileidimai, odos pokyčiai ar neurologiniai simptomai, nedelsdami kreipkitės į hematologą, reumatologą ar šeimos gydytoją, kad būtų atlikti antifosfolipidinių antikūnų tyrimai. Skubiai kvieskite greitąją pagalbą, jei jaučiate dusulį, krūtinės skausmą, staigų silpnumą ar kitus trombozės požymius, nes tai gali būti gyvybei pavojinga. Venkite savarankiško gydymo ar hormoninių preparatų vartojimo be gydytojo priežiūros. Jei turite SRV, trombozių ar persileidimų istoriją, reguliariai tikrinkitės ir aptarkite APS riziką. Laikykitės gydytojo rekomendacijų dėl antikoaguliantų vartojimo ir gyvenimo būdo korekcijų.
tags: #antifosfolipidinis #sindromas #ir #nestumas

