Nėščiųjų (gestacinis) diabetas yra angliavandenių apykaitos sutrikimas, pasireiškiantis įvairaus laipsnio hiperglikemija, nustatytas nėštumo metu. Ši būklė gali neigiamai veikti nėštumo eigą, vaisiaus augimą bei raidą. Nėščiųjų diabeto nustatymas ir gydymas gali sumažinti naujagimių sergamumą, nėštumo ir gimdymo komplikacijų riziką. Tai dažniausia endokrininė patologija, sukelianti nėštumo komplikacijų. Pasaulyje gestacinis diabetas nustatomas 2 - 40 proc. moterų. NCD diagnozuojamas 5-18 proc. moterų. Higienos instituto Sveikatos informacijos centras skelbia, kad 2001-2011 metais Lietuvoje gimdyvių, kurioms buvo nustatytas NCD, padaugėjo daugiau kaip 4 kartus. 2016 metais tokių gimdyvių buvo 2,6 proc. Nėščiųjų diabetas yra angliavandenių apykaitos sutrikimas, diagnozuojamas nėštumo metu. Ši būklė atsiranda dėl nėštumo metu gaminamų hormonų, kurie veikia priešingai nei insulinas. Gliukozė nebegali patekti į ląsteles ir būti panaudojama kaip energija, todėl kraujyje susidaro per didelis gliukozės kiekis. Tai yra būklė, atsirandanti dėl placentos išskiriamų hormonų, veikiančių priešingai nei insulinas.
Nėščiųjų diabeto priežastys ir diagnostika
Dėl nėštumo nulemtų metabolinių ir endokrininių pokyčių didėja moters organizmo rezistentiškumas insulinui. Placenta gamina hormonus, tokius kaip augimo hormonas, placentos laktogenas, progesteronas, dėl kurių motina tampa atspari savo pačios insulinui. Daugelio nėščių moterų kasos funkcija yra pakankama normaliai gliukozės koncentracijai kraujyje palaikyti - insulino sekretuojama daugiau. Kai insulino nėra pagaminama pakankamai ir gliukozės koncentracija kraujyje išlieka padidėjusi, nėščiosioms vystosi NCD. Padidėjęs atsparumas insulinui yra fiziologinis pokytis nėštumo metu. Normalaus nėštumo metu padidėjusį atsparumą insulinui kompensuoja didesnis kiekis insulino, išskiriamo kasos β ląstelių. Tai padeda palaikyti normalų gliukozės kiekį kraujyje. Nėštumo metu atsparumas insulinui didėja dėl placentos išskiriamų hormonų koncentracijos. Normalaus nėštumo metu moters organizme nėštumo metu kasos ląstelės hiperplazuoja ir patenkina didesnį insulino poreikį.
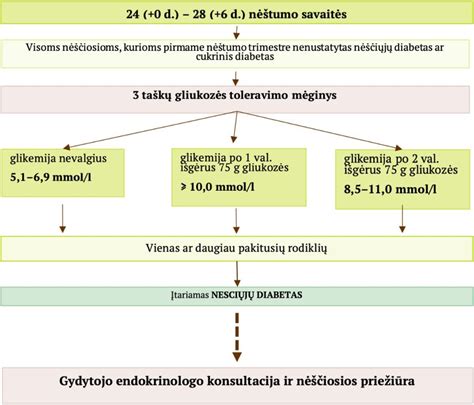
Nėščiųjų diabetą nėštumo pradžioje arba antroje nėštumo pusėje nustato gydytojai akušeriai ginekologai arba šeimos gydytojai. Pirmo vizito metu visoms nėščiosioms atliekamas gliukozės kiekio tyrimas veninėje plazmoje nevalgius. Nustačius glikemiją ≥ 5,1mmol/l, diagnozuojamas nėščiųjų diabetas. Jei glikemija atitinka cukrinio diabeto diagnostikos kriterijus, retais atvejais nėštumo metu patvirtinama tikrojo cukrinio diabeto diagnozė. Jei pirmojo vizito metu glikemija stebėta normos ribose, 24-28 nėštumo savaitę nėščiosioms, nepriklausomai nuo rizikos veiksnių, atliekamas trijų taškų gliukozės tolerancijos mėginys veninėje plazmoje. Jeigu yra bent vienas patologinis glikemijos rodiklis, diagnozuojamas gestacinis diabetas: Glikemija nevalgius 5,1-6,9 mmol/l; Glikemija 1 val. po 75g gliukozės ≥ 10,0 mmol/l; Glikemija 2 val. po 75g gliukozės 8,5-11,0 mmol/l.
Pirmuoju nėštumo trečdaliu atlikti gliukozės toleravimo mėginio (GTM) tyrimą rekomenduojama tada, kai yra NCD rizikos veiksnių: šeiminė cukrinio diabeto anamnezė; buvęs NCD ar gliukozės tolerancijos sutrikimas iki nėštumo; kūno masės indeksas yra >30 kg/m2; gliukozurija pirmojo antenatalinio vizito metu; anksčiau gimusių naujagimių svoris buvo >4,1 kg (ar >95 procentiliai); buvę vaisiaus apsigimimai ar neaiškios priežasties perinatalinė netektis; diabetogeninės būklės; nėščiosios svoris gimimo metu buvo >4,1 kg ar <2,7 kg; moteris yra vyresnė nei 35 metų. 24-28 nėštumo savaitėmis visoms nėščiosioms rekomenduojamas 3 taškų GTM tyrimas.
Nėščiųjų diabetas įprastai neturi jokių akivaizdžių požymių, o kai kuriuos simptomus nesunku supainioti ir su įprasta nėštumui savijauta - sergančiąją gali kamuoti dažnas šlapinimasis ar nuovargis, o kitais atvejais atsiranda ir specifinių simptomų - troškulys, perdžiūvusi burna. Jei cukraus kiekis kraujyje viršija 5,1 mmol/l, diagnozuojamas nėščiųjų diabetas ir moteris siunčiama endokrinologo konsultacijai. Jo konsultacijos metu aptariama glikemijų savikontrolė, mitybos ir gyvenimo būdo keitimas. Visoms nėščiosioms, kurioms pirmo vizito metu nebuvo nustatytas nėščiųjų diabetas, 24-28 nėštumo savaitę atliekamas gliukozės tolerancijos mėginys. Jei randamas bent vienas padidėjęs rodiklis - diagnozuojama ši liga. Pacientes supažindiname su tuo, kas yra diabetas ir kokios jo priežastys. Neretai nėščiosios pas gydytoją endokrinologą atvyksta jau pasiskaičiusios, išsigandę ir susidarę išankstinę nuomonę. Gydytojo endokrinologo pareiga nėščiąją nuraminti ir leisti suprasti, kad tai yra nėščiosios būklė - ne liga, kuri tęsis iki nėštumo pabaigos.
Testas turi būtų atliktas esant įprastinei nėščiosios mitybai. Tai reiškia, kad pacientė kelias pastarąsias paras iki testo atlikimo neturėtų valgyti daugiau angliavandenių turinčio ar riebesnio maisto nei įprastai. Prieš tyrimą pacientė turėtų būti 10-12 valandų nevalgiusi ir atvykti ryte kraujo paėmimui. Jei nustatoma kritinė daugiau nei 5,1 mmol/l riba arba ji atitinka gliukozės tolerancijos mėginio rezultatus ir viršija bent vieną reikšmę, tada patvirtiname nėščiųjų diabeto diagnozę.
Kaip gydyti ir valdyti nėščiųjų diabetą?
Pacientė nustačius glikemijos rodiklius, atitinkančius nėščiųjų diabeto diagnozę, turi būti nukreipiama gyd. endokrinologui, kurios metu aptariama nepageidaujamų išeičiui rizika nėštumui, rizikos sumažinimas, savikontrolė ir jos svarba, mitybos ir gyvenimo būdo keitimo rekomendacijos. Rekomenduojama stebėti glikemijas, vertinami ketonai šlapime ar kraujyje. Pacientė nukreipiama slaugytojo-diabetologo konsultacijai, kurios metu paaiškinami mitybos korekcijos principai, išduodama savikontrolės priemonės, apmokoma glikemijų matavimo.
Nėščiųjų diabetą nėštumo metu prižiūri specialistų komanda - akušeris, akušeris-ginekologas, endokrinologas, o esant reikalui ir dietologas. Gydytojo akušerio ginekologo užduotis yra stebėti moterį viso nėštumo metu, vertinti vaisiaus būklę, jo augimą, vaisiaus vandenų kiekį, galimas komplikacijas, susijusias su nėščiųjų diabetu. Nėščioji taip pat turi būti pakonsultuota tretinio lygio akušerio ginekologo 24-28 ir 32-36 nėštumo savaitėmis. Jei tikslingas dažnesnis stebėjimas ultragarsu - nurodys akušeris ginekologas.
Pagrindinis NCD gydymo būdas - dieta ir fizinis aktyvumas. Laikantis mitybos plano, glikemija tiriama 2-3 dienas iki 6 k./d. Vėliau reikalinga endokrinologo konsultacija, siekiant įvertinti, ar normaliam glikemijos kiekiui palaikyti užtenka dietos ar būtina skirti ir insuliną. Priklausomai nuo glikemijos kontrolės, nėščioji su endokrinologu turi konsultuotis kas 1-4 savaites ar rečiau. Tikslinė glikemijos vertės yra: glikemija nevalgius - <5,3 mmol/l; glikemija 1 val. po valgio - <7,8 mmol/l; glikemija 2 val. po valgio - <6,7 mmol/l.
Mitybos rekomendacijos
Siekiant užtikrinti tinkamą angliavandenių, kilokalorijų ir skaidulinių medžiagų pusiausvyrą, rekomenduojama subalansuota mityba. 35 - 50 proc. dienos energijos kiekio turėtų sudaryti angliavandeniai (rekomenduojamas kiekis ne mažiau 175 g/d.), rekomenduojama daugiau vartoti žemą glikeminį indeksą turinčius maisto produktus. Baltymai turi sudaryti 20 - 25 proc. per dieną suvartojamų kalorijų kiekio (ne mažiau kaip 60 - 80 g per dieną). Riebalai turi sudaryti 30 - 40 proc. per dieną suvartojamų kalorijų kiekio. Vengti gyvulinės kilmės riebalų ir juos keisti į augalinės kilmės riebalus. Per dieną rekomenduojama suvartoti 20 - 35 g skaidulų.
Rekomenduojama subalansuota mityba, susidedanti iš neapdorotų grūdų ar krakmolo turinčių produktų, liesos mėsos, vaisių, daržovių bei pieno produktų. Rekomenduojama per dieną valgyti 3 pagrindinius patiekalus ir 2-4 užkandžius, valgyti kas 2-3 valandas. Kitaip, nei sergant cukriniu diabetu, esant nėščiųjų diabetui, reikalingas pastovus gliukozės tiekimas visą dieną, kad būtų patenkinti ir motinos, ir vaisiaus energijos poreikiai. Todėl siekiant stabilaus gliukozės kiekio kraujyje, rekomenduojama maitintis reguliariais intervalais valgant 3 pagrindinius valgymus (pusryčius, pietus ir vakarienę) bei du ar tris tarpinius užkandžius. Vakarinis užkandis, valgomas likus maždaug valandai iki miego, kai kurioms moterims gali padėti sureguliuoti rytinį gliukozės kiekį kraujyje. Toks užkandis turi būti sudarytas iš sudėtinių angliavandenių bei baltymų ir (ar) riebalų. Per griežtas angliavandenių ribojimas gali trikdyti vaisiaus vystymąsi. Per mažas bendras angliavandenių kiekis dienos racione ar jų ribojimas vakarais paradoksaliai didina rytinės gliukozės kiekį. Į racioną įtraukite daug skaidulų turinčių maisto produktų, nes skaidulos padeda reguliuoti gliukozės kiekį kraujyje ir gerina virškinimą. Pirmenybę teikite nekrakmolingoms daržovėms, tokioms kaip agurkai, pomidorai, salotos, kopūstai, paprikos, salierai, svogūnai ir cukinijos. Jei netoleruojate pieno produktų su laktoze, ieškokite parduotuvėse alternatyvių produktų be laktozės. Gaminant maistą ribokite druskos vartojimą iki 5 g (nubrauktas šaukštelis) per visą dieną, įskaitant ir „slaptąją druską“ jau pagamintuose maisto produktuose.
Jeigu įprastos mitybos metu gaunamas nepakankamas vitaminų ir mineralų kiekis, mitybą reikėtų papildyti maisto papildais, siekiant išvengti maisto medžiagų trūkumo nėštumo metu. Labai svarbu stebėti, kaip skirtingi maisto produktai veikia gliukozės kiekį kraujyje, ir atitinkamai prisitaikyti. Dėl individualių mitybos rekomendacijų siūloma kreiptis į gydytoją dietologą, gydytoją endokrinologą ar slaugytoją diabetologą. Prieš atvykstant į konsultaciją pas šiuos specialistus, pasiruoškite: ne mažiau nei vieną savaitę pildykite suvartojamo maisto dienoraštį (jūsų valgių nuotraukos taip pat gali būti naudingos) ir registruokite gliukozės kiekio rodiklius dienyne.

Fizinis aktyvumas
Fizinis aktyvumas yra svarbi nėščiųjų diabeto valdymo dalis. Iki nėštumo sportavusioms moterims rekomenduojamas 30-60 min. per dieną trukmės fizinis aktyvumas. Cukraus kiekį kraujyje galima sumažinti pakoregavus mitybą ir būnant aktyvesnėms - reikia daugiau vaikščioti, plaukioti ar rinktis nėščiųjų jogą.
Gydymas insulinu
Jei laiku neskiriamas insulinas, gliukozė iš mamos kraujo per placentą patenka į vaisiaus kraują ir stimuliuoja jo kasą. Kasa ima sparčiai gaminti insuliną, kuris vaisiaus organizmą veikia kaip augimo hormonas ir skatina tiek jo paties bendro svorio augimą, tiek tam tikrų organų didėjimą. Šios komplikacijos dažnai matomos ir ultragarsu. Jei visgi moteris nusprendžia insulino nesileisti ar insulinas nepaskiriamas, kai jo reikia, gresia komplikacijos. Paprastai šios komplikacijos yra susijusios su nėštumu ir gimdymu bei yra būdingos vaisiui. Dėl per didelio vaisiaus svorio gali būti apsunkintas gimdymas, dažniau atliekama cezario pjūvio operacija.
Jeigu įprastos mitybos metu gaunamas nepakankamas vitaminų ir mineralų kiekis, mitybą reikėtų papildyti maisto papildais, siekiant išvengti maisto medžiagų trūkumo nėštumo metu. Padidina jautrumą bei sumažina atsparumą insulinui. Gydymą insulinu Jums paskirs gydytojas endokrinologas, jei laikantis mitybos nurodymų nebus pasiektos tikslinės glikemijos. Paskyrus insuliną, iki pat gimdymo būtina reguliariai stebėti glikemiją bent 3 kartus per dieną (nevalgius ir 2 val. po valgio) bei konsultuotis su endokrinologu ir akušeriu-ginekologu. Gydymo insulinu metu, tikslinės glikemijos išlieka tos pačios.
Dažniausiai nėštumo metu skiriamas ilgo veikimo insulinas vieną ar du kartus paroje (ins. detemir, ins. glargine) bei greito veikimo insulinai prieš valgius (ins. lispro, ins. aspart). Insulino dozė parenkama individualiai pagal kiekvienos moters poreikius. Insulino titravimo principai ir glikemijų korekcija reguliariai aptariama su gydytoju endokrinologu. Jei nėščiųjų diabetas koreguojamas dieta, rekomenduojama gimdyti iki 41 nėštumo savaitės. Skiriant insulinoterapiją ir esant gerai kontrolei, gimdymas turėtų būti sužadintas (ar prasidėjęs natūraliai) 39-40 nėštumo savaitę. Skiriant gydymą insulinu, tačiau nepasiekus geros glikemijų kontrolės, rekomenduojama skatinti gimdymą anksčiau - 37-39 nėštumo savaitę. Sutrikus vaisiaus vystymuisi - dar anksčiau.
Gydytojai endokrinologai insuliną skiria ypač atsakingai. Prieš paskirdami konsultuojasi su gydytojais akušeriais ginekologais, kurie įvertina vaisiaus būklę. Insulinas neskiriamas nustačius vienkartinai padidėjusią motinos glikemiją. Svarbu suprasti, kad insulinas skiriamas tik nėštumo laikotarpiu. Gliukozė iš motinos kraujo lengvai pereina per placentą ir stimuliuoja vaisiaus kasą, kuri išskiria daugiau insulino ir stimuliuoja vaisiaus augimą. Vaisiaus, kuris gamina daugiau insulino, kraujyje po gimdymo gali būti mažas gliukozės kiekis, todėl naujagimiui gali prireikti specializuotos pagalbos.
Kai susileisti insuliną?
Nėštumo ir gimdymo priežiūra
Vaisiaus ultragarsinio tyrimo metu vertinamas vaisiaus augimas, organų vystymasis, vaisiaus vandenų kiekis. Jei numatomas vaisiaus svoris ≥4500 g - sprendžiama dėl Cezario pjūvio operacijos tikslingumo. Idealiausias gimdymo laikas, esant gestaciniam diabetui, yra apie 38-40 savaitę. Gimdymo metu Jūsų cukraus kiekis kraujyje bus sekamas ir, jei reikia, kontroliuojamas insulinu. Jūsų naujagimio cukraus kiekis kraujyje bus ištirtas iš karto po gimimo. Visi vaistai, kuriuos Jūs vartojote cukraus kiekio kraujyje kontrolei paprastai būtų nutraukiami po gimdymo.
Kai NCD yra koreguojamas dieta ir insulinu, nuo 32 nėštumo savaitės kas 1-2 savaites rekomenduojama atlikti vaisiaus būklės tyrimą (NST ar biofizinį profilį), kas 2 savaites - ultragarsinį tyrimą. Nėštumas užbaigiamas 39 nėštumo savaitę. Planinis cezario pjūvis gali būti atliekamas tuo atveju, kai numatomas vaisiaus svoris yra didesnis kaip 4 500 g. Moterims rekomenduojama gimdyti III lygio akušerines paslaugas teikiančioje ligoninėje.
Gimdant moteriai, reikėtų vengti hiperglikemijos - ji siejama su bloga perinataline baigtimi ir tokiomis būklėmis kaip vaisiaus acidozė, naujagimio hipoglikemija, hiperbilirubinemija, hipokalcemija. Diagnozavus A2 NCD, pirmojo gimdymo laikotarpio latentinės fazės metu glikemija tiriama kas 2-4 val., o aktyvios fazės metu - kas 1-2 val. Kai glikemija yra didesnė kaip 7 mmol/l, rekomenduojama skirti insulino. Numačius atlikti planinį cezario pjūvį, prieš operaciją moteriai negalima valgyti ir vartoti insulino.
Su tinkama Jūsų gestacinio diabeto priežiūra nėra pagrindo, kodėl nebūtų sveikas Jūsų nėštumas ir gimdymas. Jūsų diabetu besirūpinanti komanda padės Jums kiekviename žingsnelyje. Sėkmingai nėštumo ir gimdymo baigčiai svarbiausia yra gliukozės kiekio kraujyje sekimas ir korekcija pagal endokrinologų nurodymus - sveika mityba, fizinis aktyvumas ir mankšta. Kilus klausimams, visada reikėtų tartis ir konsultuotis su prižiūrinčia specialistų komanda. Mūsų tikslas bendras - sklandus nėštumas, sėkmingas gimdymas, sveika mama ir naujagimis.
Priežiūra po gimdymo ir ilgalaikė perspektyva
Jei moters glikemijos koreguotos dieta, dažniausiai insulinoterapija ir glikemijos stebėsena gimdymo metu nereikalinga. Po gimdymo per 24 - 72 val. patariama nustatyti glikemiją nevalgius, įvertinti, ar nėra cukrinio diabeto (jei glikemija nevalgius > 7 mmol/l - reikalinga endokrinologo konsultacija). Dažniausiai gydymas insulinu gali būti nutraukiamas iš karto po gimdymo. Būtina laikytis gydytojo nurodytų mitybos rekomendacijų ir po gimdymo, rekomenduojamas fizinis aktyvumas, svorio kontrolė. Gimdyvei rekomenduojama žindyti naujagimį.
Iš karto po gimdymo reikėtų nutraukti hipoglikeminių preparatų vartojimą, o 2-3 parą po gimdymo nustatyti glikemiją nevalgius, siekiant įvertinti, ar nėra cukrinio diabeto. Akušerijos skyriuje su moterimi aptariama 2 tipo cukrinio diabeto rizika, profilaktinės priemonės ir patikra dėl nėščiųjų diabeto kito nėštumo metu.
Po gimdymo praėjus 6 - 12 savaičių visoms moterims, kurioms buvo diagnozuotas nėščiųjų diabetas, turi būti patikslinta diagnozė atliekant standartinį 2 taškų 75 g gliukozės tolerancijos mėginį. Tyrimą skiria ir vertina šeimos gydytojas. Jei mėginio rezultatai patologiniai - endokrinologo konsultacija. Taip pat rekomenduojama ištirti glikemiją planuojant vėlesnius nėštumus, kadangi pakartotinio gestacinio diabeto rizika yra didesnė.
Nustatyta, kad moterims, kurioms buvo nustatytas gestacinis diabetas, rizika susirgti 2 tipo cukriniu diabetu yra apie 7 kartus didesnė. Net apie 40-60 proc. moterų per artimiausius 5-15 metų gali išryškėti 2 tipo cukrinis diabetas. Širdies ir kraujagyslių ligų bei metabolinio sindromo rizika taip pat didesnė, ypač turinčioms antsvorio ar nutukusioms moterims. Riziką galima sumažinti visiems prieinamomis profilaktinėmis priemonėmis: fizinis aktyvumas 30-60 minučių per dieną, 3-7 kartus per savaitę. Taip pat svorio korekcija, sveika mityba.
Daugumai moterų angliavandenių apykaitos sutrikimas po gimdymo išnyksta. Vis dėlto, kai diagnozuojamas nėščiųjų diabetas, tai vertinama kaip angliavandenių apykaitos sutrikimas. Nėra žinoma, ar angliavandenių apykaitos sutrikimas buvo jau iki nėštumo ir nustatytas tik nėštumo metu, ar tai yra tiesiog būklė, susijusi su nėštumu. Kai po gimdymo moters organizmas grįžta į ankstesnes vėžes, reikėtų kreiptis į savo šeimos gydytoją ir pakartoti gliukozės toleravimo tyrimą. Jei tyrimo rezultatai geri, vadinasi, būklė buvo susijusi su nėštumu ir daugiau nieko daryti nereikia. Tačiau rizika dėl angliavandenių apykaitos sutrikimo išlieka visam gyvenimui. Todėl būtų tikslinga kas metus kreiptis į šeimos gydytoją ir atlikti reikalingus tyrimus.


