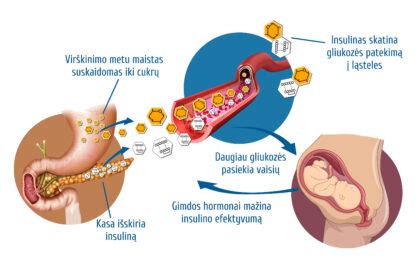
Nėščiųjų diabetas, dar kitaip vadinamas gestaciniu diabetu, yra angliavandenių apykaitos sutrikimas, diagnozuojamas nėštumo metu. Pasaulyje šia būkle serga nuo 2 iki 40 proc. nėščiųjų, o pastaruoju metu ši diagnozė nustatoma vis dažniau. Tai atsiranda dėl nėštumo metu gaminamų hormonų, kurie veikia priešingai nei insulinas. Dėl to gliukozė negali patekti į ląsteles ir būti panaudojama kaip energija, todėl kraujyje susidaro per didelis gliukozės kiekis.
Nėščiųjų diabetas yra klastingas sutrikimas, pirmiausia dėl to, kad nėščioji dažnai nejaučia jokių simptomų. Kai kurie simptomai, tokie kaip didesnis troškulys ar tinimai, gali būti būdingi ir normaliam nėštumui.

Nėščiųjų diabeto diagnostika
Nėščiųjų diabeto diagnostika atliekama tiriant gliukozės kiekį kraujyje. Tyrimai gali būti atliekami dviem nėštumo laikotarpiais:
- Nėštumo pradžioje (I trimestras): Atliekama glikemija nevalgius. Jei rodiklis yra 5,1 mmol/l arba didesnis, diagnozuojamas nėščiųjų diabetas.
- 24-28 nėštumo savaitę: Jei ankstesnis tyrimas buvo normalus, atliekamas gliukozės toleravimo testas. Šio testo metu vertinamos trys glikemijos reikšmės.
Svarbu atkreipti dėmesį, kad gliukozės toleravimo testas turi būti atliktas esant įprastinei nėščiosios mitybai. Pacientė kelias dienas iki testo neturėtų vartoti daugiau angliavandenių ar riebesnio maisto nei įprastai. Prieš tyrimą pacientė turėtų būti 10-12 valandų nevalgiusi.
Jei nustatoma kritinė riba, didesnė nei 5,1 mmol/l, arba gliukozės toleravimo mėginio rezultatai viršija bent vieną reikšmę, patvirtinama nėščiųjų diabeto diagnozė.
Rizikos veiksniai
Nėščiųjų diabetas dažniau nustatomas moterims, turinčioms šių rizikos veiksnių:
- Šeimyninė cukrinio diabeto anamnezė (pirmos eilės giminaičiai sergantys CD).
- Gliukozė šlapime.
- Antsvoris ir nutukimas.
- Vyresnis moters amžius (35 metai ir daugiau).
- Padidėjęs vaisiaus vandenų kiekis.
- Ankstesnių nėštumų metu gimę kūdikiai, kurių svoris > 4 kg.
- Ankstesni neišaiškinti persileidimai ar kūdikių apsigimimai (nepalanki akušerinė anamnezė).
- Gestacinis diabetas ankstesnių nėštumų metu.
- Policistinių kiaušidžių sindromas.
- Anksčiau nustatyti angliavandenių apykaitos sutrikimai.
Tačiau nėščiųjų diabetas gali pasireikšti ir moterims, neturinčioms jokių rizikos veiksnių.
Gydymas ir priežiūra
Nustačius nėščiųjų diabetą, pradedamas glaudus bendradarbiavimas su gydytojais endokrinologais. Gydytojo akušerio ginekologo užduotis yra stebėti moterį viso nėštumo metu, vertinti vaisiaus būklę, jo augimą, vaisiaus vandenų kiekį ir galimas komplikacijas, susijusias su nėščiųjų diabetu.
Gydytojo endokrinologo pareiga yra nuraminti nėščiąją ir paaiškinti, kad tai yra laikina būklė, susijusi su nėštumu, o ne nuolatinė liga. Pacientėms rekomenduojamas tolesnis stebėjimas, paaiškinama fizinio aktyvumo reikšmė. Jos nukreipiamos slaugytojos diabetologės konsultacijai, kurios metu paaiškinami mitybos principai ir išduodama savikontrolės priemonė.
Mityba ir fizinis aktyvumas
Nėščiųjų diabeto gydyme svarbiausias vaidmuo tenka mitybai ir fiziniam aktyvumui. Tai neturėtų būti laikoma tik laikina dieta, o turėtų tapti gyvenimo būdu. Rekomenduojami sveikos mitybos principai, kurių laikantis galima normalizuoti glikemijos lygius.
Pagrindinės mitybos rekomendacijos:
- Vengti džiovintų vaisių, ypač vakare.
- Griežtas maisto ribojimas nerekomenduojamas.
- Rekomenduojama daugiau vartoti žemą glikeminį indeksą turinčius maisto produktus.
- Individualus mitybos planas sudaromas kiekvienai pacientei, atsižvelgiant į jos organizmo reakciją į skirtingus maisto produktus.
Fizinis aktyvumas turėtų būti reguliarus: 30-60 minučių per dieną, 3-7 kartus per savaitę. Tai gali būti vaikščiojimas, plaukiojimas ar specialios nėščiųjų jogos pratybos.
Gliukozės savikontrolė
Nustačius nėščiųjų diabetą, moteris keletą kartų per dieną matuoja gliukozės kiekį kraujyje savikontrolės priemonėmis. Tai leidžia įvertinti glikemijos lygius ir koreguoti gydymą.
Tikslinės glikemijos, tiriant savikontrolės priemonėmis:
- Nevalgius: ≤ 5,3 mmol/l.
- 1 val. po valgio: ≤ 7,8 mmol/l.
- 2 val. po valgio: ≤ 6,7 mmol/l.
Gydymas insulinu
Jei gyvenimo būdo pokyčiai (mityba ir fizinis aktyvumas) nepadeda sumažinti gliukozės kiekio kraujyje, skiriamas gydymas insulinu. Insulinas yra saugus vaistas, nes jis nepraeina placentos barjero ir veikia tik motinos organizme esančią glikemiją.
Gydytojai endokrinologai insuliną skiria atsakingai, prieš tai pasitarę su gydytojais akušeriais ginekologais, kurie įvertina vaisiaus būklę. Insulinas neskiriamas nustačius vienkartinai padidėjusią motinos glikemiją.
Komplikacijos
Nediagnozuotas ar negydomas nėščiųjų diabetas gali sukelti rimtų komplikacijų tiek motinai, tiek vaisiui.
Motinai:
- Dažniau gali pakilti arterinis kraujo spaudimas.
- Padaugėti vaisiaus vandenų.
- Gimdyti prieš laiką.
- Dėl vaisiaus makrosomijos (didelio svorio) gali prireikti cezario pjūvio operacijos.
Vaisiui/naujagimiui:
- Hiperglikemija skatina vaisiaus kasos veiklą, vaisius gamina daugiau insulino, o tai skatina vaisiaus augimą ir stabdo jo brendimą.
- Stambiam vaisiui gali pradėti trūkti deguonies.
- Po gimdymo gali sutrikti kvėpavimas dėl plaučių nesubrendimo.
- Didėja vaisiaus pečių užstrigimo rizika.
- Naujagimiams stebima didesnė neonatalinės hipoglikemijos (mažas gliukozės kiekis kraujyje) rizika.
- Tokie kūdikiai turi didesnę nutukimo ir/ar cukrinio diabeto riziką ateityje.
Siekiant išvengti komplikacijų, nėščiosios, kurioms nustatytas gestacinis diabetas, 34-36 nėštumo savaitę atliekama papildoma echoskopija, norint patikrinti, ar vaisiui nėra diabetinės fetopatijos požymių.
Gestacinis diabetas (nėštumo diabetas) | Priežastys, rizikos veiksniai, simptomai, pasekmės, gydymas
Po gimdymo
Nėščiųjų diabetas dažniausiai praeina po gimdymo, kai moters organizmas grįžta į ankstesnes vėžes. Tačiau svarbu atlikti pakartotinį gliukozės toleravimo tyrimą praėjus 6-13 savaičių po gimdymo.
Jei tyrimo rezultatai geri, vadinasi, būklė buvo susijusi tik su nėštumu. Tačiau rizika dėl angliavandenių apykaitos sutrikimo išlieka visam gyvenimui. Moterims, kurioms buvo nustatytas gestacinis diabetas, rizika susirgti 2 tipo cukriniu diabetu yra apie 7 kartus didesnė. Todėl rekomenduojama kasmet kreiptis į šeimos gydytoją ir atlikti reikalingus tyrimus.


