Kiekvienas šeimos gydytojas, prižiūrintis vaikus, susiduria su dažnai sergančiais vaikais. Kvėpavimo takų (KT) infekcijos - dažniausia vaikų patologija ir kreipimosi į gydytoją priežastis. Nuo kartotinių kvėpavimo takų infekcijų kenčia apie 25 proc. kūdikių ir 18 proc. 1-4 metų amžiaus vaikų. Šioms ligoms gydyti tenka ir 75 proc. visų išrašytų receptų, o dažniausiai išrašomi antibiotikai. G. Urbono atlikto tyrimo duomenimis, gydant ūmias virusines KT infekcijas, iki 40 proc. atvejų antibiotikai skiriami jau pirmojo vizito metu. Taip elgiamasi dėl paciento tėvų spaudimo, nesant galimybės stebėti ligonį, siekiant apsisaugoti nuo sunkių bakterinių infekcijų ir negalint atlikti diagnostinių tyrimų (kraujo tyrimo ir CRB). Tačiau daugeliu atvejų tai įprastos, nekomplikuotos, nors kartais dažnai pasikartojančios, virusinės kvėpavimo takų infekcijos, kurių antibakterinis gydymas yra neracionalus ir nepagrįstas.
Todėl labai svarbu kuo anksčiau nustatyti individualias vaiko dažnų KT infekcijų priežastis, rizikos veiksnius ir skirti adekvatų gydymą, o jei jis neveiksmingas - nukreipti specialistų konsultacijos.
Veiksniai, lemiantys dažną vaikų sergamumą kvėpavimo takų infekcijomis
Kvėpavimo takų infekcijų dažnumas priklauso nuo įvairių veiksnių, pirmiausia - nuo imuninės sistemos subrendimo, anatominių ir fiziologinių vaikų kvėpavimo takų ypatumų. KT infekcijų sunkumą ir dažnumą lemiantys vaikų organizmo anatominiai ir fiziologiniai ypatumai:
- Nosies kanalas siauras ir trumpas, įkvepiamas oras mažiau sušildomas. Gleivinė puri, gausu kraujagyslių, todėl net nuo nedidelio uždegimo labai paburksta. Nosies kriauklės siauros, todėl uždegimas užsitęsia ilgiau.
- Nosiaryklės limfinis audinys - adenoidai, linkęs hipertrofuoti 2-7 metų amžiuje, ypač alergiškiems ir sutrikusio imuniteto vaikams. Padidėję adenoidai sukelia nosies obstrukciją, gali trukdyti atsiverti Eustachijaus vamzdžiui. Dėl to sutrinka vidurinės ausies ertmės ventiliacija, greičiau vystosi ausų uždegimas. Nosiaryklėje virusinės infekcijos trunka ilgiau, komplikuojasi bakterinėmis infekcijomis.
- Klausomasis (Eustachijaus) vamzdis, jungiantis nosiaryklę su vidurine ausimi, yra horizontalus, trumpas ir platus, todėl sloguojant iš nosies infekcija lengviau patenka į ausį ir komplikuojasi vidurinės ausies uždegimu.
- Prienosiniai ančiai (maksiliariniai, sfenoidiniai sinusai) kliniškai reikšmingi tampa > 5 m., o kaktiniai (frontaliniai) - tik > 10 m. amžiuje, todėl rinosinusitas būdingas vyresniems vaikams. Mažesni vaikai gali sirgti akytkaulio (etmoidalinių) ančių uždegimu.
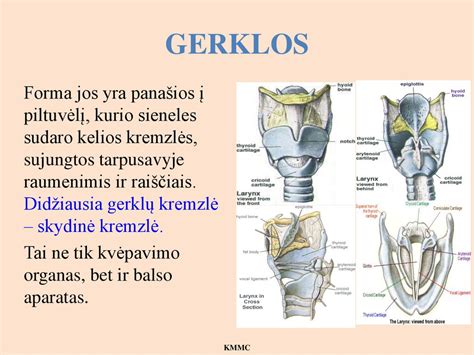
- Piltuvėlio formos gerklos - siauriausia vaiko kvėpavimo takų dalis. Gerklų gleivinė švelni, joje daug kraujagyslių, todėl, uždegimo metu paburkus gleivinei, atsiranda laringito klinikiniai simptomai, gali vystytis stenozė.
- Bronchai siauri, jų gleivinė puri, platus kraujagyslių tinklas. Uždegimo metu paburkus gleivinei greitai vystosi bronchų obstrukcija.
Nepakankamai subrendusi imuninė sistema lemia silpnesnį bendrą ir vietinį imuninį atsaką į infekcijas ir gali būti jų atkryčių priežastimi:
- kūdikių ir mažų vaikų imuninis atsakas 2-3 kartus silpnesnis nei suaugusiųjų;
- imuninis atsakas dažniau Th2 tipo - infekcija provokuoja alerginį uždegiminį atsaką ir lemia didesnį vaikų polinkį į alergines KT ligas.
Labai didelę reikšmę turi vaiko socialinės gyvenimo sąlygos, kontaktų su infekcijomis dažnis ir kolektyvo lankymas. Daugelis vaikų, pradėję lankyti kolektyvą (vaikų darželį), pradeda dažnai sirgti kvėpavimo organų infekcijomis. Tyrimai rodo, kad pradėjęs lankyti darželį vaikas gali sirgti 12-14 kartų per metus. Tokie vaikai ne tik patys serga, bet ir skleidžia infekcijas į aplinką, todėl lengviausiai užsikrėstama vaikų darželiuose, mokyklose, dienos slaugos centruose, visuomenės susibūrimo vietose (prekybos centruose), taip pat nuo vyresnių brolių ir seserų. Imlesni infekcijoms būna pasyviai rūkantys vaikai, taip pat kūdikiai, nemaitinami motinos pienu. Jei lankantis vaikų darželį keturmetis KT infekcijomis serga kas mėnesį ir kaskart bent po savaitę, susidaro įspūdis, kad vaikas serga nuolat. Tokių ligoniukų tėvai visuomet sunerimsta dėl savo vaiko imuninės būklės, tačiau dažną šių vaikų sergamumą dažniausiai lemia ne tikras imunodeficitas, o fiziologinis imuninės sistemos nesubrendimas.
Kuriam pacientui reikalingas nuodugnesnis ištyrimas?
Dažnai sergantys vaikai skundžiasi užsitęsusia ar nuolatine sloga, pasikartojančiu ar nuolatiniu kosuliu, pasunkėjusiu kvėpavimu, švokštimu ir dusuliu; skrepliavimu, karščiavimu (ar subfebrilitetu), liguista savijauta. Šie simptomai būdingi daugeliui ūmių ir lėtinių kvėpavimo organų ligų. Pirmiausia rekomenduojama pagalvoti apie dažniausias priežastis: įprastas kvėpavimo takų infekcijas (virusines). Paprastai virusinė kvėpavimo takų infekcija trunka apie 7-8 dienas, tačiau vaikas gali sirgti iki 2 savaičių. Normalus vaikas virusinės infekcijos simptomų gali turėti 6 mėnesius per metus. Anksti pradėjus lankyti vaikų darželį šios infekcijos dažnėja, ir tai gali išgąsdinti jaunus tėvus. Tačiau dauguma vaikų, sergančių pasikartojančiomis nekomplikuotomis virusinėmis infekcijomis < 15 kartų per metus, neturėtų būti gydomi antibakteriniais vaistais ir papildomai tiriami. Labai svarbu atskirti vaikų grupę, kuriems reikalingas tolesnis ištyrimas ir patogenezinis gydymas. Specialistų konsultacijų gali prireikti sergant pasikartojančiomis apatinių KT virusinėmis ir bakterinėmis infekcijomis, įtarus lėtinius infekcijos židinius nosiaryklėje bei GERL.
Apie 30 proc. dažnai sergančių vaikų nustatoma alergija, lemianti padidėjusį imlumą KT infekcijoms, pasikartojančius rinitus, rinosinusitus, laringitus ar obstrukcinius bronchitus. Todėl pirmiausia rekomenduojama paneigti ar patvirtinti tas ligas, kurios pasitaiko dažniausiai: infekcijos židinius nosiaryklėje, alergiją bei GERL.
Kada įtarti persistuojančią nosiaryklės infekciją?
Pastaraisiais metais infekcijos židinys nosiaryklėje tampa bene svarbiausia dažno ikimokyklinio amžiaus vaikų sergamumo priežastis. Ūmų, pasikartojantį ar lėtinį adenoiditą, rinosinusitą, tonzilitą ar otitą reikėtų įtarti kiekvienam vaikui, turinčiam toliau išvardytų simptomų:
- nuolatinė, recidyvuojanti sloga;
- užburkusi nosis;
- pūlingas sekretas;
- užnosinė rinorėja;
- pasikartojantys vidurinės ausies uždegimai (otitai);
- kosulys, ypač naktį;
- knarkimas;
- pasikartojantys bronchitai, pneumonijos;
- antibakterinis gydymas efektyvus;
- neefektyvus astmos profilaktinis gydymas.
Šie vaikai turėtų būti konsultuojami ausų-nosies-gerklės gydytojo, kuris gali padėti diagnozuoti ir GERL, dažnai sergantiems vaikams pasireiškiančia netipiniais, lėtiniais laringofaringiniais simptomais:
- užkimimu;
- krenkštimu;
- ryklės peršėjimu;
- „kąsnio“ jausmu ryklėje;
- Kosuliu;
- mukorėja (tąsiu sekretu nosiaryklėje);
- nemaloniu burnos kvapu.
Taip pat reikia nepamiršti, kad adenoidų hipertrofija, dažni rinosinusitai bei ausų uždegimai gali būti susiję su alerginio nosies gleivinės uždegimu. Todėl šiuos vaikus būtina siųsti vaikų alergologui, tirti dėl galimo alerginio rinito.
Bronchų astma
Bronchų astma yra dažniausia lėtinė apatinių kvėpavimo takų (AKT) liga, apie kurią pagalvojama visada, kai vaikui kartojasi švokštimo epizodai, kosuliai, obstrukciniai bronchitai. Bronchų astma tikėtina tada, kai:
- nustatoma sensibilizacija įkvepiamiems ar maisto alergenams;
- yra teigiama alerginė anamnezė šeimoje;
- bronchų obstrukcijas provokuoja alergenai ir kiti aplinkos veiksniai, nesant aiškių kvėpavimo takų infekcijos požymių;
- veiksmingas gydymas broncholitikais;
- vyresniems vaikams nustatomi pokyčiai spirogramoje ir bronchų hiperreaktyvumas.
Apie šią ligą tiek daug rašoma ir kalbama, kad ji įtariama beveik kiekvienam kosinčiam ar bronchitu sergančiam vaikui. Po vaikų bronchų astmos diagnoze dažnai „slepiasi“ ir kitos viršutinių (adenoiditas, alerginis rinitis, rinosinusitas) bei apatinių kvėpavimo takų ligos (poinfekcinis kosulys, anatominiai kvėpavimo organų defektai, kvėpavimo takų svetimkūniai).
Poinfekcinis kosulys gali likti po persirgtos ūminės kvėpavimo takų infekcijos. Mažiems vaikams, persirgusiems bronchiolitu, kosulys, pasunkėjęs alsavimas ir bronchų obstrukcija gali išlikti mėnesius ar net metus. Persirgus kokliušu (Bordetella pertussis) ar mikoplazmine infekcija, dėl sutrikusio mukociliarinio klirenso ir padidėjusio bronchų reaktyvumo paroksizminis kosulys gali išlikti iki 2-6 mėnesių.
Kvėpavimo takų svetimkūnį reikia įtarti iki tol buvusiam sveikam vaikui, kai po buvusio springimo jam pradeda kartotis AKT ligos. Diagnostiką sunkina tai, kad pacientas ar jo artimieji dažnai neigia springus. Be to, maisto produktai, plastikiniai daiktai bei kitos ne rentgenokontrastinės medžiagos nematyti krūtinės ląstos rentgenogramoje. Jei yra nors menkiausias svetimkūnio įtarimas, būtina atlikti bronchoskopiją. Reikia nepamiršti, kad lokalus uždegimas, sutrikusi plaučių funkcija ir nuolatinis kosulys gali likti ilgai po svetimkūnio pašalinimo.
Anatominiai kvėpavimo organų defektai dažniausiai yra įgimti, tačiau gali būti įgyti po traumos ar medicininių intervencijų. Įgimta patologija (pvz., laringo-, tracheomaliacija) ankstyvame amžiuje gali likti nenustatyta, nes naujagimis ir pirmųjų mėnesių kūdikis nepatiria didesnio fizinio krūvio, o ramybėje simptomai gali būti nematomi. Tik kūdikiui paaugus arba susirgus pirmąja kvėpavimo takų infekcija, išryškėja stridoras, karkimas ar švokštimas. Broncho stenozė ar spaudimas iš išorės daugelį metų gali imituoti sunkios eigos astmos simptomus ir būti ištirti tik bronchoskopija ir kompiuteriniu krūtinės ląstos tyrimu.
Panašiais į astmą simptomais gali manifestuoti ir lėtinės pūlingos plaučių, sisteminės ligos, imunodeficitai, kuriomis gali sirgti iki 10 proc. dažnai sergančių vaikų. Tačiau tada virusines infekcijas greitai keičia bakterinės pneumonijos ir lėtinis produktyvus kosulys. Britų torakalistų draugija (BTS - British Thoracic Society) rekomenduoja lėtiniu vadinti kosulį, kuris tęsiasi ilgiau kaip 8 savaites. Tačiau kosinčio vaiko ištyrimo spartą lemia ne produktyvaus kosulio trukmė, o bendra vaiko būklė: jei vaikas jaučiasi blogai, jis nedelsiant turi būti ištirtas. Jungtinėje Karalystėje atlikto tyrimo duomenimis, užsitęsusį izoliuotą produktyvų kosulį vaikams retai sąlygoja bronchų astma. Dažniausia tokio kosulio priežastis vaikams yra bakterinis bronchitas. Tačiau šio tyrimo autoriai rekomenduoja ilgai produktyviai kosinčius vaikus tirti ir dėl kitų pūlingų plaučių bei kitų ligų.
Lėtinės pūlingos plaučių ligos
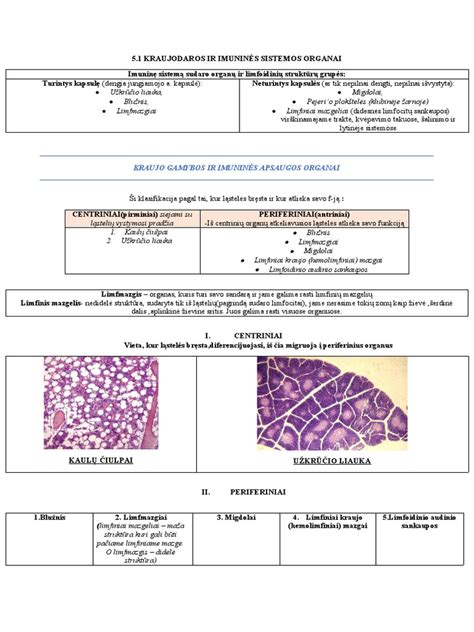
Vaikų lėtinės pūlingos plaučių ligos priklauso retų ligų kategorijai, tačiau jos labai svarbios, nes sąlygoja nuolatines plaučių infekcijas, mitybos bei augimo sutrikimus ir lėtinį kvėpavimo nepakankamumą. Šių ligų grupei priklauso cistinė fibrozė (CF), pirminė cilijų diskinezija (PCD), idiopatinės bronchektazės, imunodeficitai, kitos retos ligos.
Įgimtų ir įgytų imunodeficitų yra daug, jiems diagnozuoti reikalingi patyrę imunologai. Tačiau neretai šie vaikai pirmiausia patenka pas vaikų pulmonologus. Svarbu prisiminti, kad įgimti pirminiai imunodeficitai vaikams yra reti (1:10 000), todėl imunologinis ištyrimas turi būti skiriamas tik paneigus dažniau pasitaikančias ligas. Daugumai dažnai sergančių vaikų nenustatoma imunodeficito. Jei jis vis dėl to diagnozuojamas, tai dažniausiai būna imunoglobulinų trūkumas.
Imunodeficitams būdingas straipsnio pradžioje pateiktas apibūdinimas „SPUR“ - sunkios, persistuojančios, neįprastos ir kartotinės ligos. Juos lydi hepatosplenomegalija, artropatijos, augimo sutrikimai ir imunodeficito šeiminė anamnezė. Ne tik neutropenija, bet ir limfopenija (< 2,8 x 109/l) gali būti sunkaus sudėtinio imunodeficito požymis. Jungtinėje Karalystėje atlikto tyrimo duomenimis, imunodeficitas nustatytas 88 proc. naujagimių iki 6 mėn. amžiaus, pradėtų tirti po pirmojo limfopenijos epizodo. Pirmieji infekcijos simptomai jiems pasireiškė vidutiniškai per 5 savaites.
Esant imunodeficitui, dažniausiai kartojasi viršutinių kvėpavimo takų infekcijos, tačiau vaikai gali sirgti ir kitomis ligomis:
- 8 ir daugiau otitų per metus;
- 2 ir daugiau sunkių sinusų infekcijų (pvz., reikalingų intraveninio antibakterinio gydymo) per metus;
- persistuojanti burnos ar odos kandidozė;
- 2 ir daugiau mėnesių neefektyvus nuolatinis antibakterinis gydymas;
- intraveninių antibiotikų poreikis infekcijai gydyti;
- pasikartojantys bronchitai, pneumonijos, abscesai ir bronchektazės.
Infekcijų etiologija labai priklauso nuo imunodeficito tipo: inkapsuliuoti mikroorganizmai, Pneumocystis jiroveci ir enterovirusai būdingi antikūnų trūkumui. Lėtinės granulominės ligos pasireiškia Burkholderia cepacia infekcijomis, o netuberkuliozinių mikobakterijų diseminacija gali būti gama interferono/IL12 sutrikimų pasekmė. Imunologinis ištyrimas (imunograma, imunoglobulinai ir jų poklasiai, atsakas į skiepus, komplemento tyrimai, ŽIV testas), krūtinės ląstos KT, bronchoskopija ir bronchų nuoplovų tyrimai dažnai yra pakankami imunodeficito diagnozei nustatyti. Išliekant neaiškiai diagnozei, rekomenduojamas plaučių biopsijos tyrimas.
Vaikai dažniausiai serga besimptome arba labai lengva COVID-19 forma, o sudėtingesni ligos eigos atvejai yra itin reti. Statistikos duomenimis, koronavirusą ligoninėje reikia gydyti iki 2 proc. vaikų. Didžiausia tikimybė būti hospitalizuotiems kyla kūdikiams ir vyresniems nei 12 m. Koronavirusinės infekcijos simptomai šiek tiek primena gripo ir ūminių viršutinių kvėpavimo takų infekcijų, t. y. Dažniausiai COVID-19 užsikrėtę vaikai nejaučia jokių ligos simptomų (t.y. Jeigu vaikas turėjo artimą kontaktą su sergančiuoju COVID-19 arba jeigu vaikui pasireiškė COVID-19 simptomai, reikėtų nedelsiant vaiką izoliuoti, t.y. Vaikui reikėtų laikytis atokiau nuo kitų šeimos narių (ypač jeigu drauge gyvena senyvo amžiaus ir/ arba lėtinėmis ligomis sergantys artimieji). Jeigu vaiko būklė prasta (t.y. Nemeluokite, bet ir negąsdinkite. Vaikui lakoniškai, paprastai, perdėm nedetalizuojant paaiškinkite, kas bus daroma ir ko galima tikėtis. Paaiškinkite tyrimo prasmę. Paraginkite vaiką užduoti klausimus. Parepetuokite namuose. Padrąsinkite savo pavyzdžiu. Suplanuokite apdovanojimą. Susitarkite su vaiku, kad išsityrę nuveiksite kažką malonaus. Kai kuriems vaikams praėjus kelioms savaitėms po užsikrėtimo COVID-19 virusu pasireiškia viso kūno uždegimas (MIS-C sindromas, angl. Multisystem Inflammatory Syndrome in Children). Jis gali paveikti daugybę skirtingų kūno sistemų, įskaitant plaučius, širdį, smegenis, inkstus, kraujagysles, odą, akis ir virškinimo traktą. Daugumai MIS-C sergančių vaikų pagerėja taikant specialią priežiūrą ligoninėje, kartais - ir intensyviosios terapijos skyriuje. Tad jeigu COVID-19 virusu persirgęs vaikas praėjus 2-6 savaitėms po infekcijos staiga ima ūmiai karščiuoti arba jam pasireiškia kitų neraminančių simptomų (dažniausiai tai kvėpavimo sutrikimai, stiprus pilvo skausmas, mieguistumas, sumišimas ir kt.), reikėtų nedelsiant kviesti greitąją pagalbą arba vykti į gydymo įstaigą.
Vaikų ligos - vienas didesnių išbandymų tėvams. Mažieji dažniau serga dėl nebrandžios, bakterijas ir virusus pažinti besimokančios imuninės sistemos. Sveikatos priežiūros tinklo „Antėja“ šeimos gydytoja Rasa Isevičienė pastebi, kad sirgimų atvejų daugėja ir pradėjus lankyti ugdymo įstaigas, kuriose nematomų užkratų koncentracija dar didesnė. Dažniau serga ir turintys vyresnių, jau ugdymo įstaigą lankančių brolių ar seserų vaikai. Gydytoja R. Isevičienė sako, kad yra normalu, jei kūdikiai bei ikimokyklinukai virusinėmis viršutinių kvėpavimo takų ligomis ir žarnyno virusais serga nuo 6 iki 12, mokyklinukai iki 5 - 6, o paaugliai ir suaugę iki 2 - 3 kartų per metus. Pasak gydytojos, reikia atminti, kad didžiąją vaikų karščiavimo priežasčių dalį sudaro virusinės viršutinių kvėpavimo takų infekcijos. Medikė sako, kad neretai tėvai apsirgusią atžalą pas gydytoją veda vos tik prasidėjus pirmiesiems simptomams. „Skubiai kreiptis į gydymo įstaigą reikia tuo atveju, jei karščiuoja 0-3 mėnesių kūdikis, vaikas karščiuoja ilgiau nei 72 val. arba jo kūno temperatūra viršija 40 ºC. Taip pat svarbu stebėti, ar esant žemesnei nei 38,5 ºC, vaikas nėra vangus, mieguistas, apatiškas ar nenumaldomai verkia. Suklusti būtina ir tuo atveju, jei vaikas skundžiasi išreikštu pilvo, gerklės ar kitu skausmu, atsisako skysčių, mažai šlapinasi, jam pasireiškia traukuliai ar vėmimas sugirdžius skysčius, nesant slogai pastebimas sunkus kvėpavimas ar ryškūs, paspaudus neišnykstantys bėrimai“, - aiškina R.
Patarimai kaip stiprinti imuninę sistemą
Tėvų ar kitų aplinkinių rūkymas yra gerai žinomas vaikų infekcijų rizikos veiksnys, padidinantis apatinių kvėpavimo takų infekcijų, tokių kaip plaučių uždegimas, bronchitas dažnį. Svarbu nepamiršti, kad toksinės medžiagos esančios rūkaluose paveikia vaiką net jei tiesiogiai prie vaiko nėra rūkoma, nes jos lieka ant rūkančiojo odos ir drabužių arba aplinkoje! Oro tarša reikšmingai padidina viršutinių ir apatinių kvėpavimo takų infekcijų riziką ypač kūdikiams ir mažiems vaikams, todėl gali vaikas dažniau sirgti.
Perteklinis ir nepagrįstas antibiotikų vartojimas. Nors antibiotikai yra vieni svarbiausių vaistų žmonijai, reikšmingai sumažinę mirštamumą ir komplikacijų nuo infekcinių ligų dažnį, šių vaistų perteklinis vartojimas taip pat gali padidinti vaiko sirgimo dažnį. Antibiotikai gali sutrikdyti žarnyno mikrobiotą taip neigiamai paveikdami imuninės sistemos vystymąsi, didindami ilgalaikę infekcijų ir alerginių ligų riziką. Beto, antibiotikai gali sutrikdyti imuninės atminties susidarymą, kai mūsų imuninė sistema išmoksta kovoti su infekcijomis pati.
Neskiepijimas padidina vaiko riziką užsikrėsti ir susirgti ligomis, nuo kurių būtų galima apsisaugoti vakcinuojantis, dažnai šios ligos yra ypač sunkios ir pavojingos vaiko sveikatai.
Nepilnavertė mityba ir fizinio aktyvumo stoka gali neigiamai paveikti vaiko atsparumą ligoms. Tam tikri mikroelementai yra labai svarbūs imuninei sistemai, ypač vitaminas C, D, A, cinkas, geležis, cinkas. Tačiau neskubėkite į vaistinę pirkti papildų, organizmo normaliam funkcionavimui būtina vitaminų ir mineralų įvairovė, todėl geriausia juos gauti iš pilnavertės mitybos. Visgi, jei nerimaujama, kad vaikui gali trūkti tam tikrųjų vitaminų ar mineralų, prieš skiriant papildus vertėtų atlikti tyrimus. Tai padėtų patvirtinti, ar trūkumas iš tiesų yra, ir išvengti galimo perdozavimo.
Maždaug penkiasdešimt procentų dažnai sergančių vaikų neturi jokios ligos paaiškinančios jų padidėjusį sergamumą, tačiau kita dalis vaikų gali sirgti lėtinėmis ligomis:
- Alerginės kvėpavimo takų ligos dažnai supainiojamos su infekcijomis, pavyzdžiui, vaikai sergantys astma dažnai laiku nediagnozuojami ir astmos paūmėjimai sumaišomi su plaučių uždegimu ar bronchitu. Šios ligos taip pat savaime padidina infekcijų dažnį, kadangi lėtinio uždegimo pažeisti kvėpavimo takai netenka savo natūralių gynybinių mechanizmų.
Kada įtarti pirminį imunodeficitą?
Vaikams įtarti pirminį imunodeficitą rekomenduojama, kai nustatoma du ir daugiau iš dešimties požymių: keturis ar daugiau kartų per metus sergama ausų infekcijomis; du ar daugiau kartų per metus sergama sunkiomis sinusų infekcijomis; du ar daugiau mėnesių gydoma antibiotikais be reikšmingo poveikio; du ar daugiau kartų per metus sergama plaučių uždegimu; sunkiai auga kūdikio svoris, sutrikęs normalus vystymasis; pasikartojantys, gilūs odos ar kitų organų pūliniai; lėtinė burnos pienligė ar odos grybelinės infekcijos; intraveninių antibiotikų poreikis infekcijai gydyti; dvi ar daugiau giliai organizme esančios infekcijos; šeimoje yra (buvo) sergančių pirminiu imunodeficitu. Tačiau nemaža dalis imunodeficitais sergančių pacientų neatitinka šių kriterijų, kiti svarbūs požymiai, kurie neretai nustatomi pacientams sergantiems imunodeficitu yra alerginės (ypač sunkios formos), autoimuninės, autouždegiminės ir onkologinės ligos. Taip pat iš asmeninės patirties visada atkreipiu dėmesį į vaikus, kurie dažnai serga ir turi jau nustatytą retą genetinę ligą, deja, kaip sakoma neretai problemos nevaikšto po vieną.
Dažnai įtariant, jog vaikas gali turėti imuninės sistemos sutrikimą tėvai ieško gydytojo imunologo, tačiau Lietuvoje tokios vaikų ligų gydytojų specializacijos nėra. Imunologija yra plati sritis - daugelis specialistų pagal savo kompetencijas gali diagnozuoti ir gydyti įvairias imuninės sistemos ligas, pavyzdžiui, vaikų alergologai - alergines ligas ir imunodeficitus, vaikų infekcinių ligų gydytojai - žmogaus imunodeficito viruso infekciją, vaikų reumatologai - autoimunines ir autouždegimines ligas, vaikų onkohematologai - piktybines ir gerybines kraujodaros sistemos ligas, kai kurios iš jų taip pat priskiriamos imunodeficitams. Šis sąrašas nėra baigtinis, tam tikras imuninės sistemos ligas diagnozuoti ir gydyti gali ir kitų rūšių specialistai. Kartais simptomai gali persidengti ir gali būti reikalingos ne vieno specialisto konsultacijos, todėl pravartu pasitarti su vaikų ligų ar šeimos gydytoju, kurie gali nukreipti tinkamų specialistų linkme.
Tyrimų spektras yra labai platus, dažniausiai atliekami tyrimai iš kraujo, tačiau, įtariant konkrečias ligas gali prireikti iš krūtinės ląstos rentgeno tyrimo, echoskopinio ištyrimo ar kitų. Dažnai vienas iš pirmųjų žingsnių turėtų būti pats paprasčiausias bendras kraujo tyrimas, taip pat daugeliui pacientų atliekami imunoglobulinių koncentracijos tyrimai, visi kiti tyrimai yra skiriami pagal paciento ar jo atstovų išsakomus skundus, tad vienodo ištyrimo visiems atvejams nėra. Neretai atliekant ištyrimą nemažiau svarbu atmesti kitas ligas, kurios gali padidinti vaiko sirgimo dažnį.
Kadangi imunodeficitų yra šimtai, vieno universalaus atsakymo ar gydymo sprendimo nėra. Kai vaikas dažnai serga ar įtariamas imunodeficitas, svarbu suprasti, kad dalis imunodeficitų apskritai nereikalauja jokio gydymo ir laikui bėgant gali praeiti savaime. Kitiems imunodeficitams specifinio gydymo nėra, tačiau taikomos priemonės, padedančios sumažinti susirgimų dažnį - papildoma vakcinacija, profilaktinė ar gydomoji antibiotikų terapija, imunoglobulino G terapija. Esant patvirtintoms genetinėms diagnozėms, gali būti skiriamas ligai specifinis gydymas, pavyzdžiui, biologinė terapija. Sunkių imunodeficitų atvejais gali būti taikoma kamieninių ląstelių transplantacija ar net genų terapija, kuri šiuo metu Lietuvoje dar nėra taikoma.


