Nėštumas - tai normali fiziologinė sveikatos būsena, kurios metu itin svarbi gera medicinos priežiūra, užtikrinanti sveiko kūdikio atėjimą į pasaulį. Dažnų profilaktinių patikrinimų svarba didėja, jei būsimoji mama kuo anksčiau apsilanko pas gydytoją ir nepraleidžia numatytų tyrimų, tačiau vien profilaktinių tyrimų kartais neužtenka.
Yra laboratoriniai tyrimai, kuriuos specialistai rekomenduoja atlikti nėštumo metu, siekiant laiku diagnozuoti ir gydyti galimas grėsmes motinos ir vaiko sveikatai. Šie tyrimai padeda aptikti infekcijas, kurios gali sukelti rimtų komplikacijų, tokių kaip vaisiaus apsigimimai, persileidimai, priešlaikiniai gimdymai ar vaisiaus augimo sutrikimai.
Infekcijos ir jų diagnostika nėštumo metu
Bakterijų ir virusų nešiojimas yra dažnas reiškinys, kuris neretai būna besimptomis, todėl gali būti nustatomas tik laboratorinių tyrimų pagalba. Nėščiajai nešiojant sukėlėjus, ji tampa infekcijos šaltiniu ir gali kelti pavojų vaisiui.
Toksoplazmozė (Toxoplasma gondii)
Nėščiajai I-ame nėštumo trimestre susirgus toksoplazmoze, liga gali sukelti vaisiaus apsigimimą, savaiminį persileidimą, priešlaikinį gimdymą, vaisiaus augimo sulėtėjimą ar žūtį gimdoje. Užsikrėtus III-ame nėštumo trimestre, yra didesnė vaisiaus užkrėtimo rizika. Toksoplazmozės eiga tiek nėščiai moteriai, tiek gimusiam užkrėstam naujagimiui dažniausiai yra besimptomė, o jei būna simptomų, jie panašūs į gripo. Įgimtai toksoplazmozei būdingi trys požymiai: kalcifikatai smegenyse, chorioretinitas ir hidrocefalija. Toksoplamozei diagnozuoti atliekami specifinių antikūnų prieš toksoplazmą IgM ir IgG tyrimai. Jei pirmą trimestrą IgM (-), IgG (-), - infekcijos nėra.

Raudonukė
Didžiausią problemą raudonukė sukelia nėščioms moterims: raudonukės RNR virusas pasižymi stipriu teratogeniniu (sukeliančiu genų arba chromosomų mutaciją, gemalo raidos sutrikimus) poveikiu, todėl raudonuke susirgus nėščiai moteriai kyla didelis apsigimimų pavojus. Vaisius užsikrečia hematogeniu (kraujo) keliu. Vaisius jautrus raudonukės virusui pirmus 3 nėštumo mėnesius. Užsikrėtus nėštumo metu vaisiui išsivysto sisteminė infekcija vystymosi/ formavimosi pažeidimai: katarakta, kurtumas, širdies ydos, sklaidos sutrikimai, mokymosi sutrikimai, kepenų ir blužnies padidėjimas, hepatitas, ausų defektai, mažas svoris. Rekomenduojama atlikti antikūnų (IgG ir IgM) tyrimą iš kraujo iki 13 sav. Jei tyrimo rezultatas neigiamas, patariama pakartoti 24 sav.
Citomegalo viruso (CMV) sukelta infekcija
Šia infekcija užsikrečiama per kvėpavimo takus, taip pat lytinių santykių metu, atliekant kraujo perpylimą, turint kitų kontaktų su infekuoto individo organizmo skysčiais (seilėmis, šlapimu, motinos pienu). Vaisius ir naujagimis užsikrečia virusui patekus per placentą. Infekcija gali būti pirminė (ūminė) - jos atveju vaisiaus užkrečiamumo tikimybė yra 40 - 50 proc., arba lėtinė, kurios atveju vaisiaus užkrėtimo rizika yra maža. CMV paplitimas nėštumo metu įvyksta 1-7 proc. visų nėščių moterų. Ligos eiga nėščiai moteriai dažniausiai yra besimptomė. Nėštumas ligos sunkumo nekeičia. Užkrėstam naujagimiui būdingas sulėtėjęs vystymasis, galvos smegenų, akių, vaisiaus organų pažeidimai, širdies ydos. Šiai infekcijai diagnozuoti atliekamas specifinių citomegalo viruso imunoglobulinų IgM ir IgG tyrimas. Pirminė CMV infekcija diagnozuojama: nustačius CMV IgG prieš tai buvusiai seronegatyviai moteriai; nustačius CMV IgM su žemo avidiškumo CMV IgG. Rekomenduojama tirti dėl CMV nėštumo metu: gripo ar infekcinės mononukleozės sindromo simptomai nėštumo metu; vaisiaus UG pakitimai (dažniausiai 18 sav.); imunosupresyvi nėščioji. 80 000 įgimtos CMV infekcijos per metus diagnozuojama JAV ir Europoje. Nerekomenduojama visas nėščiąsias tirti dėl citomegalo viruso ar toksoplazmozės. Šios infekcijos vaisiui yra pavojingos, tačiau gydymo veiksmingumas ir saugumas neįrodyti.
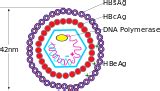
Hepatitas B
Šia hepatito B viruso sukelta liga užsikrečiama parentaliniu būdu (ne per virškinamąjį traktą) bei lytinio kontakto metu. Nėščiajai sergant ūmia ar aktyvia lėtinė infekcija, nėštumo metu vaisius užkrečiamas 5 proc., gimdymo metu - 95 proc. atvejų. Virusu užkrėsti naujagimiai suserga besimptomiu lėtiniu hepatitu. Liga sukelia kepenų uždegimą, cirozę, kuri vėliau gali išvirsti į kepenų vėžį. Infekuotiems kūdikiams tikimybė pasveikti yra maža. Kasmet nuo šios ligos ir jos sukeliamų pasekmių miršta daugiau kaip 1 mln. žmonių. Hepatitui B diagnozuoti atliekami laboratoriniai tyrimai: HbsAG, Anti-Hbs, Anti-Hbcore. Hepatito B infekcija nėščiajai gali būti perduodama per kraują ir skysčius: spermą, šlapimą, makšties išskyras. Jei nėščioji užsikrečia I nėštumo trimestre, naujagimiui virusas perduodamas iki 10 proc. atvejų, jei III trimestre arba nėščioji yra viruso nešiotoja - iki 70 proc.
Gonorėja ir Chlamidiozė
Gonorėja - tai gonokokų (Neisseria gonorrhoea) sukelta, lytiniu keliu plintanti infekcija. Šia liga sergančios moterys skundžiasi išskyromis iš makšties. Chlamidiozė, kurios sukėlėjas Chlamydia trachomatis, yra viena iš dažniausiai pasitaikančių lytiškai plintančių ligų. Būdinga jauniems, lytiškai aktyviems asmenims, ypač 16 - 24 metų moterims ir 18 - 29 metų vyrams, tačiau serga ir lytiškai aktyvūs vyresnio amžiaus asmenys. Kadangi dauguma atvejų būna besimptomiai, didžioji dalis pacientų lieka nediagnozuoti. Rekomenduojami tyrimai toms, kurios turi lytiškai plintančių ligų rizikos veiksnių Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma hominis, Mycoplasma genitalium, Ureaplasma urealyticum.
B grupės beta hemolizinis streptokokas (BGS)
Šios bakterijos sukelta infekcija yra pagrindinė ankstyvo naujagimių sepsio ar meningito priežastis. Moterims gali sukelti pogimdymines infekcijas. Randamas makštyje apie 20 proc. nėščiųjų. Diagnozuojama atliekant pasėlį po 35 nėštumo savaitės. Makšties pasėlis imamas iš makšties apatinio trečdalio ir išangės. B grupės streptokokas (BGS) - pagrindinis ankstyvo naujagimių sepsio ir meningito sukėlėjas. Makštyje randamas apie 20 % nėščiųjų. BGS nešiotojoms ir rizikos grupės moterims prasidėjus gimdymui arba nutekėjus vaisiaus vandenims skiriami antibiotikai. Pasėlis imamas 35-37 nėštumo savaitę.
Ureaplasma urealyticum ir Mycoplasma hominis / genitalium
Ureaplazmozė - bakterinės kilmės lytiškai plintanti liga, sukeliama Ureaplasma urealyticum bakterijos. Sukelia vyrams uretritus - šlaplės uždegimus, moterims cervicitus - gimdos kaklelio uždegimus. Mycoplasma hominis ir Mycoplasma genitallium PGR / Mycoplasma genitallium PGR: Lytiškai plintančių ligų sukėlėjai laboratorijoje nustatomi moderniu molekulinės biologijos metodu - PGR (polimerazės grandininė reakcija). Mikoplazmos sunkiai pasiduoda gydymui, jos neturi sienelės, todėl nejautrios vaistams, veikiantiems į sienelės receptorius.
Sifilis ir ŽIV
RPR ir TPHA tyrimai sifilio diagnostikai: Ligos eiga susideda iš trijų stadijų. Pirmoje atsiranda neskausmingos raudonos opelės burnoje ir ant lyties organų. Laikosi apie 1-5 sav. Antroje ligos stadijoje pasireiškia bėrimas bet kurioje kūno vietoje, jaučiama panašūs į peršalimą požymiai. Trečioji stadija prasideda, jeigu liga neišgydoma per kelerius metus. Tada sifilis apima vidaus organus: kraujotakos sistemą, širdį, smegenis, akis, stuburą. Gali sukelti paralyžių ir mirtį. Sifilis - gana lengvai lytiškai plintanti liga, kuri negydoma gali sukelti rimtų sveikatos problemų tiek motinai, tiek jos kūdikiui. Sifilis yra bakterinė infekcija, dažniausiai perduodama lytinių santykių ar labai artimo, intymaus kontakto su sergančiu šia liga žmogumi metu. Sifilis labai pavojingas dar negimusiam kūdikiui. Į vaisiaus organizmą ši infekcija patenka per kraują nėštumo ar gimdymo (tiek natūralaus, tiek cezario pjūvio) metu. Jei taip nutinka, kūdikis gimsta sirgdamas įgimtu sifiliu. Dėl to labai svarbu, kad visos nėščios moterys kuo anksčiau nėštumo metu atliktų tyrimus, skirtus sifiliui diagnozuoti. Visoms nėščiosioms atliekami tyrimai, siekiant nustatyti, ar nėra šlapimo takų infekcijos, sifilio, hepatito B ir ŽIV (jei moteris neprieštarauja).
Tyrimas dėl ŽIV: Žmogaus imunodeficito virusas - viena iš pačių pavojingiausių lytiškai plintančių ligų. Jos kilmė - virusinė. ŽIV pažeidžia kraujyje esančius limfocitus, kurie atsakingi už organizmo apsaugą nuo svetimkūnių, todėl organizmas tampa ypač lengvai pažeidžiamas bet kokios kitos infekcijos ar uždegimo, kas pasitaiko gan dažnai, tik ne visada yra jaučiama. Šiuo virusu infekuotieji paprastai gyvena 2-5 metus nuo infekcijos, nors buvę ir 10 metų trukmės atvejų. ŽIV užsikrėtusi nėščioji gali užkrėsti šia liga savo kūdikį nėštumo metu, gimdydama ir po gimimo žindydama krūtimi, todėl rekomenduojama ŽIV užsikrėtusiai nėščiajai skirti antiretrovirusinę terapiją (ART gydymą), 38 sav. atlikti planinę cezario pjūvio operaciją ir naujagimio nežindyti.
Bendrieji kraujo tyrimai ir jų reikšmė
Nėščiųjų organizme kraujo plazmos padidėja apie 45-50 proc., besilaukiančioms dvynukų - net iki 60 proc. (apie 1,5 l cirkuliuojančio kraujo tūrio), eritrocitų - apie 20-30 proc. Kadangi didėja cirkuliuojančio kraujo tūris, auskultuojant širdį galima išgirsti sistolinį ūžesį ar trečią širdies toną, ir tai nėra patologinis požymis. Dėl netolygaus kraujo plazmos ir eritrocitų kiekio pasiskirstymo nėščiosioms būdinga fiziologinė anemija (stebima mažesnė hemoglobino koncentracija), sumažėja kraujo klampumas (žemesnė hematokrito koncentracija). Nėščiųjų anemija diagnozuojama, kai I ir III nėštumo trimestre hemoglobino koncentracija būna mažesnė nei 110 g/l, o II trimestre - mažesnė nei 105 g/l. Jeigu nėštumo metu hemoglobino nemažėja arba net didėja, tai lyg pirmasis įspėjamasis ženklas, kad reikėtų pagalvoti apie preeklampsiją. Po gimdymo praėjus 6 savaitėms, fiziologinė anemija įprastai išnyksta, taip pat ir cirkuliuojančio kraujo tūris per 6-12 savaičių po gimdymo sugrįžta į buvusį kiekį.
Bendras kraujo tyrimas
Automatizuotas kraujo ląstelių tyrimas / bendras kraujo tyrimas - pats pirminis profilaktinis laboratorinis kraujo tyrimas, rodantis eritrocitų, trobocitų, leukocitų kiekius, tūrį, formą, pasiskirstymą pagal rūšį. Jei visi bendro kraujo tyrimo rodikliai yra normos ribose, tai galima teigti, kad išsityręs asmuo daugelio ligų atžvilgiu yra sveikas. BKT parodo uždegimus, padeda atskirti bakterinės kilmės ir virusinės kilmės infekcijas. Parodo mažakraujystę. 8-10 nėštumo savaitę eritrocitų padaugėja ir iki nėštumo pabaigos padidėja apie 20-30 proc., jeigu moters organizme yra pakankamas kiekis geležies. Leukocitų nėštumo metu fiziologiškai padaugėja, ypač neutrofilų sąskaita (fiziologinis stresas). Didėjant nėštumo trukmei, didėja ir leukocitų kiekis. Manoma, kad tai vyksta dėl padidėjusio estrogenų ir kortizolio kiekio. Neutrofilų padaugėja, nes nėštumo metu sumažėja neutrofilų apoptozė. Jų chemotaksis ir fagocitinis aktyvumas yra sumažėjęs dėl inhibuojamųjų faktorių nėščios moters serume. Leukogramoje gali būti mielocitų, metamielocitų, nėštumo metu tai nėra patologijos požymis, tai rodo aktyvų kraujo čiulpų atsaką į padidėjusią eritropoetino gamybą nėštumo metu. Taip pat fiziologiškai leukocitų kiekis didėja gimdant (stresinė situacija) ir ankstyvuoju laikotarpiu po gimdymo (kelias dienas po jo), gali pasiekti net iki 30 000/μl. Praėjus 4-6 savaitėms po gimdymo, leukocitų kiekis grįžta į normą. Limfocitų kiekis I ir II nėštumo trimestrą sumažėja ir padidėja III trimestrą. Būdinga monocitozė, ypač I trimestrą, tačiau ji mažėja didėjant nėštumo trukmei. Monocitų ir limfocitų santykis yra labai padidėjęs. Trombocitų kiekis normos atveju nėštumo metu nekinta arba sumažėja nedaug, padidėjimas yra retas. Trombocitų kiekis sumažėja dėl hemodiliucijos, padidėjusio trombocitų sunaudojimo. Norma - 140-300x10e9/l. Apie 5 proc. nėščiųjų būna saikingai sumažėjęs trombocitų kiekis. Gestacinė trombocitopenija - tai nedidelis asimptomis trombocitų kiekio sumažėjimas, atsiradęs III trimestrą, kai pacientė prieš nėštumą neturėjo trombocitopenijos, ji savaime praeina po gimdymo. Trombocitų kiekis turi būti >70x10e9/l, apie 1/3 nėščiųjų būna 130-150x10e9/l. Trombocitų kiekis normalizuojasi po gimdymo praėjus 2-12 savaičių.
ENG (eritrocitų nusėdimo greitis)
ENG pagreitėja esant anemijai, o sulėtėja dėl policitemijos (daug ląstelių kraujyje). ENG greitėjimas susijęs ir su fibrinogeno koncentracijos kraujyje padidėjimu, nes eritrocitai jį absorbuoja, dėl to mažėja jų paviršiaus krūvis (padidėjęs krešulių formavimosi pavojus). Taip būna sergant uždegimu, infekcinėmis ligomis. Cholesterolis eritrocitų nusėdimą greitina, o lecitinas - lėtina. Fiziologiškai ENG padidėja sunkiai fiziškai dirbant ir antroje nėštumo pusėje.
Kraujo krešėjimo sistemos tyrimai
Nėštumas - hiperkoaguliacinė būklė, tai tarsi moters paruošimas gimdymui, kad nenukraujuotų. Nėštumo metu padidėja krešėjimo faktorių (VII, VIII, IX, X, XII ir von Willebrando faktoriaus), plazmos fibrinogeno koncentracija kraujyje, o plazmos fibrinolizinis aktyvumas sumažėja. Krešėjimas vyksta intensyviau, dėl to padidėja giliųjų venų trombozės ar kitų su krešėjimu susijusių būklių rizika. Klinikinėje praktikoje įprasta, kad įtariant giliųjų kojų venų trombozę ar plaučių arterijos trombemboliją, atliekamas D-dimerų tyrimas. Žinoma, kad nėštumo metu D-dimerų koncentracija kraujyje padidėja, tačiau koks padidėjimas dar yra normalus, o kada jau reikėtų galvoti apie trombozę? Literatūroje nurodoma, kad kiekvieną nėštumo trimestrą D-dimerų koncentracija padidėja apie 39 proc. nuo įprastinės normos ribos, taigi III nėštumo trimestrą D-dimerų koncentracija būna didžiausia.
Kraujo krešėjimo rizika nėštumo ir gimdymo metu – pusiausvyros aktas
Bendras hematologinis tyrimas (apimantis trombocitų skaičiaus nustatymą)
Trombocitai atlieka svarbų vaidmenį pradiniame krešulio formavęsi. Paprastai nėštumo metu trombocitų skaičius gali nežymiai sumažėti (dėl praskiedimo efekto, t. y. padidėjusio kraujo tūrio), tačiau vertės paprastai išlieka normos ribose.
Protrombino laikas (PL) ir tarptautinis normalizuotas santykis (TNS, angl. INR)
Šie parametrai vertina tam tikrų krešėjimo faktorių (išorinio ir bendrojo aktyvavimosi kelio) veiklą. Nėštumo metu PL/TNS dažniausiai išlieka normos ribose, nors gali nežymiai sumažėti. Nėštumo metu padidėjęs PL/TNS gali parodyti kepenų funkcijos sutrikimus ar vitamino K stoką.
Aktyvinto dalinio tromboplastino laikas (ADTL)
ADTL vertina šiek tiek kitokių krešėjimo faktorių nei PL/TNS veiklą, atspindi vidinio ir bendrojo aktyvavimosi kelio krešėjimo faktorių dalyvavimą. Nėštumo metu ADTL nežymiai sutrumpėja dėl padidėjusio krešėjimo faktorių kiekio.
Fibrinogenas
Fibrinogenas - pagrindinis tirpus baltymas, kuris, veikiant kitam krešėjimo baltymui trombinui, virsta netirpiu fibrinu ir sudaro krešulio karkasą. Nėštumo metu fibrinogeno koncentracija reikšmingai padidėja (dažnai >4 g/l), ir tai yra laikoma normaliu fiziologiniu pokyčiu.
D-dimerai
D-dimerai yra fibrino skaidymo produktas, kurio kiekis padidėja, kai organizme intensyviai formuojasi ir tirpsta krešuliai. Nėštumo metu D-dimerų koncentracija pamažu kyla ir gali viršyti įprastas normas, taikomas nenėščioms moterims. Todėl nėštumo metu D-dimerų tyrimo specifiškumas trombozės diagnostikai labai sumažėja.
Antitrombinas, baltymas C, baltymas S
Tai natūralūs antikoaguliantai. Nėštumo metu baltymo S lygis sumažėja, kas laikoma normaliu reiškiniu.
Specifiniai tyrimai trombofilijai nustatyti
Jei moteris turi padidėjusią trombozių riziką, gali būti skiriami genetiniai Leideno ir protrombino geno G20210A mutacijų, imunologiniai antifosfolipidinių antikūnų tyrimai.
Kepenų funkcijos ir medžiagų apykaitos tyrimai
Kepenų fermentų ir pigmentų tyrimai nėštumo metu taip pat labai reikalingi. ALT, AST ir bilirubino koncentracija normalaus nėštumo metu nekinta, jeigu padidėja - kepenų pažeidimas. Normalaus nėštumo metu gali padidėti šarminė fosfatazė, kurią gamina placentą, todėl staiga sumažėjusi šarminės fosfatazės koncentracija rodo gręsiantį placentos nepakankamumą.
Kepenų fermentų ir bilirubino tyrimai
Pagrindiniai praktikoje kepenų funkciją atspindintys rodikliai yra bendrasis bilirubinas, aspartatamino transferazė (AST), alanininė transaminazė (ALT), šarminė fosfatazė (ŠF). Bendraasis bilirubino kiekis viso nėštumo metu yra mažesnis nei ne nėščios moters. Manoma, kad tokie pokyčiai vyksta dėl hemodiliucijos. AST ir ALT yra svarbiausi diagnozuojant kepenų ligas. AST ir ALT aktyvumo pokyčiai nėštumo metu išlieka prieštaringi. Keletas tyrimų pastebėjo nedidelį AST ir ALT padidėjimą III nėštumo trimestrą, tačiau dauguma tyrimų rodo, kad AST ir ALT aktyvumas nesikeičia, išlieka toks pat kaip ir ne nėščių moterų. Vadinasi, padidėjus AST ar ALT virš normos ribų, tikslingas detalesnis ištyrimas. ŠF padidėja nėštumo metu (apie 2-4 kartus), ypač III nėštumo trimestrą. Padidėjimas siejamas ne tik su kepenų ŠF sintetinės funkcijos padidėjimu, bet labiau su placentos ŠF suintensyvėjusia gamyba. III nėštumo trimestrą taip pat padidėja kaulų ŠF sintezė ir padidėjęs kiekis išlieka iki 6 savaičių po gimdymo, todėl nėščioms moterims netikslinga tirti ŠF nėštumo metu, įtariant nėščiųjų cholestazę.
Glikemijos tyrimas
Didžiąją hemoglobino dalį sudaro hemoglobinas A-HbA. Jis sudaro net 90 proc. viso hemoglobino. HbA dalis kitaip dar vadinama HbA1, yra glikuota. Tai reiškia, jog ši hemoblogino dalis absorbuoja gliukozę. Kai gliukozės kiekis kraujyje yra normalus, eritrocitų ląstelėse esantis hemoglobinas yra prisotinamas gliukoze. Šis hemoglobino prisotinimas vyksta visą eritrocito ląstelės gyvavimo laikotarpį, tai yra 120 dienų. Taigi, tiriant glikuoto hemoglobino kiekį eritrocito ląstelėje, galima spręsti apie tai, koks vidutiniškai buvo paciento cukraus kiekis kraujyje 2-3 mėnesių laikotarpyje.
Gliukozės tolerancijos mėginys
Gliukozės toleravimo testas yra labai svarbus cukrinio diabeto diagnostikai. Atliekamas 24-28 savaitę. Atliekamas nėštumo pradžioje. Gliukozės tolerancijos mėginys (GTM) (vertinant glikemiją nevalgius ir praėjus 2 val. Atliekamas pirmo apsilankymo metu. Atliekamas tada, jeigu moters Rh D neigiamas (Rh (-), o vyro Rh D teigiamas (Rh (+). Tyrimas atliekamas pirmo apsilankymo metu ar iki 12 sav. Tyrimas kartojamas 27-28 sav.

Kiti svarbūs tyrimai nėštumo metu
Kraujo grupė ir Rh antikūnai
Kraujo tipavimo tyrimai atliekami siekiant nustatyti ABO ir Rh grupės antigenus esančius ant paciento raudonųjų kraujo kūnelių. Kiekvienas žmogus gimsta turėdamas tam tikrą kraujo grupę, (O, A, B, AB). Ši kraujo grupė priklauso nuo to, koks antigenas yra arba kokio antigeno nėra ant jo eritrocitų. Rh faktoriaus nustatymas yra būtinas nėštumo metu. Jeigu moters kraujo grupė yra Rh(-), o jos partnerio kraujo grupė yra Rh(+), kūdikis gali būti Rh(+). Jeigu šis tyrimas buvo teigiamas, tai reiškia, jog motina, kurios kraujas yra Rh- gamina antikūnius prieš Rh+ vaisių. Šie antikūniai gali pereiti per placentos barjerą ir sunaikinti vaisiaus eritrocitus dar prieš vaisiaus gimimą arba jo gimimo metu. Tyrimas atliekamas pirmo apsilankymo metu ar iki 12 sav. Tyrimas kartojamas 27-28 sav.
Skydliaukės funkcijos tyrimai
Skydliaukės funkcijos sutrikimas yra antra pagal dažnumą endokrininė patologija, kuri gali turėti neigiamą įtaką nėštumo eigai, normaliam vaisiaus augimui bei tolesniam vaikų ir paauglių protinės ir fizinės raidos sutrikimui. Netgi esant nedideliam jodo stygiui organizme, pasireiškia nuovargis, sumažėja darbingumas, didėja jautrumas, nervingumas. Jei nėštumo metu moteris su maistu gauna per mažai jodo, embrionas nepakankamai aprūpinamas skydliaukės hormonais (ypač T4), būtinais smegenų formavimuisi. Hormonų sekreciją nėštumo metu reguliuoja sudėtingi nerviniai - humoraliniai mechanizmai. Nėštumo metu gali pasireikšti ir hipertireozė, ir hipotireozė, kiekviena šių patologijų dar skirstoma į kliniškai pasireiškiančią ir subklinikinę formą. Vertinant skydliaukės hormonų tyrimus, kraujyje nustatomas laisvų FT4 ir FT3 kiekis, nes tik su plazmos baltymais nesusijungę hormonai yra biologiškai aktyvūs. Tireotoksikozė pasireiškia įvairiais simptomais, kurie gali būti būdingi normaliam nėštumui - nervingumas, prakaitavimas. Reiktų atkreipti dėmesį į tokius simptomus, kaip svorio netekimas, išverstakumas, nepraeinanti tachikardija ar drebulys. Diagnostika pagrįsta skydliaukės hormonų kiekio kraujyje nustatymu. Taigi, esant tirotoksikozei, bus dideli FT4 ar FT3 kiekiai ir mažai TTH. Skydliaukės hormonų normos skiriasi kiekvieną nėštumo trimestrą. Pagrindinis pagalbos tikslas gavus teigiamus tyrimo atsakymus - ankstyva diagnozė.
PRISCA I arba II
Kompleksas kraujo tyrimų, kuriuo siekiama išsiaiškinti būsimo vaikelio kai kurių apsigimimų riziką. Atliekami nustatytu laiku (11+0-13+6 sav. ir 18+0-20+6 savaitę). Jie yra labai svarbūs, vertinant nėštumo laiką, vaisiaus raidą, daugiavaisį nėštumą. Pirmojo tyrimo metu įvertinama rizika kūdikiui gimti su Dauno ir Edvardso Sindromais, antrojo įvertina riziką kūdikiui gimti su Dauno ir Edvardso sindromais, nervinio vamzdelio pažeidimu. Jei chromosomų patologija rizika padidėjusi, skiriama amniocentezė. Tai diagnostinė procedūra, kurios metu, stebint ultragarsu, duriama plona adata per moters gimdos sienelę ir paimama vaisiaus vandenų. 10-11 sav. Ši procedūra skirta nustatyti arba atmesti vaisiaus chromosomų anomalijas ar kitas genų ligas. Tyrimas atliekamas nuo 10-11-osios iki 13 (+ 6 d.) nėštumo savaitės per priekinę pilvo sieną. Plona adata duriama per priekinę pilvo sieną į besiformuojančią placentą ir paimama 20-40 mg medžiagos (choriono gaurelių). Procedūra kontroliuojama ultragarsu. Trukmė apie 10 minučių. Retais atvejais dėl tam tikros gimdos ar placentos padėties CGB su specialiu kateteriu gali būti atliekama pro gimdos kaklelį. Tyrimo efektyvumas toks pat kaip ir CGB atliekant per priekinę pilvo sieną, tačiau 2-3 proc. rizika iki 99 % tikslumu.
Makšties tepinėlis
Tepinėlyje matomos makšties gleivinės ląstelės, makšties lazdelės, leukocitai, bakterijos. Imamas makšties pasėlis.
Šlapimo tyrimai
Vertinamas šlapimo lyginamasis svoris, ar yra baltymo, leukocitų, eritrocitų, gliukozės, ketonų, nitritų. Padeda nustatyti inkstų ligas, kai atliekamas nėštumo pradžioje. Besimptomė bakteriurija nustatoma iki 10 proc. nėščiųjų, neturi jokių klinikinių simptomų ir požymių. Šlapimo pasėlio tyrimas besimptomei bakteriurijai nustatyti atliekamas 12+0-16+6 nėštumo savaitę prieš siunčiant nėščiąją pas gydytoją akušerį ginekologą. Šis tyrimas turi būti atliktas ir tuo atveju, jei nėščioji pirmą kartą apsilanko pas sveikatos priežiūros specialistą vėliau nei 16+6 nėštumo savaitę. Jeigu šlapimo pasėlio tyrimas besimptomei bakteriurijai nustatyti neigiamas, šis tyrimas nekartojamas, o bendras šlapimo tyrimas gali būti atliekamas nuo 24+0 nėštumo savaitė. Jeigu šlapimo pasėlio tyrimas besimptomei bakteriurijai nustatyti teigiamas (yra bakterijų augimo požymių), tyrimas tęsiamas - atliekama antibiotikograma.
Chorioninio gonadotropino (hCG) tyrimas
Ankstyvam nėštumui nustatyti, nėštumo laiko ir eigos stebėsenai naudojamas chorioninio gonadotropino (HCG) tyrimas. Jo tikslumas siekia iki 98 %. HCG hormonas ne nėščioms moterims nėra aptinkamas visai. Nėščioms moterims, ankstyvo nėštumo metu, HCG kiekis padvigubėja kas 2 - 3 dienas, jeigu nėštumas yra sklandus. HCG tyrimas gali būti atliekamas po 3 - 5 dienų po galimo pastojimo ar menstruacijų pradingimo. Šis tyrimas parodo tiek gimdinį, tiek negimdinį (ektopinį) nėštumą - kai apvaisinta kiaušialąstė prisitvirtina ne gimdoje, o kiaušintakyje, gimdos kaklelyje, kiaušidėje, pilvo ertmėje, todėl rekomenduojama gydytojo ginekologo konsultacija. Chorioninis gonadotropinas (hCG) - vadinamasis nėštumo hormonas, sintetinamas tik pastojus. Šio hormono padidėjimą fiksuoja ir įprasti buitiniai nėštumo testai. Nesilaukiančios moters organizme hCG lygis paprastai būna apie 5,0 IU/l (t.y. apie 50 mIU/ml). hCG kraujo tyrimas atliekamas ankstyvam nėštumui nustatyti. Tai pagrindinis laboratorinis testas. Moteriai pastojus hCG koncentracija kraujyje kasdien labai sparčiai didėja, o 14 nėštumo savaitę pasiekia patį piką. Vėlesniu nėštumo laikotarpiu jis truputį sumažėja ir tai yra normalu. Įprastai daugiavaisio (t.y. Tyrimas paprastai atliekamas 6-10 dieną po implantacijos (ji įvyksta maždaug 6-12 dienų po apvaisinimo). Pastojus hCG lygis ima sparčiai kilti ir piką pasiekia maždaug 14 nėštumo savaitę. Chorioninis gonadotropinas iš kraujo pasišalina lėtai, todėl po persileidimo ar aborto praėjus 3-6 sav. hCG tyrimas atliekamas daugelyje laboratorijų. hCG tyrimas nėštumo pradžioje. Chorioninis gonadotropinas gali padėti nustatyti negimdinį nėštumą. Jei nėštumas - už gimdos ribų, hCG koncentracija serume - mažesnė, palyginti su normalaus nėštumo. hCG tyrimas 11-14 nėštumo savaitę. Nėštumui vystantis tyrimas gali padėti nustatyti dviejų pagrindinių genetinių ligų - Dauno arba Edvardso sindromų - tikimybę. hCG tyrimas nuo 14 nėštumo savaitės ir kitais atvejais. hCG rodiklis - kartu ir vėžio žymuo.
C-reaktyvusis baltymas (CRB)
Įtariant uždegimą, klinikinėje praktikoje įprasta atlikti C reaktyviojo baltymo (CRB) tyrimą. Daugelio tyrimų rezultatai parodė, kad sveikų nėščių moterų CRB kiekis kraujyje yra didesnis nei ne nėščių moterų. Taip yra dėl to, kad pats nėštumas sukelia nedidelį sisteminį uždegiminį atsaką. CRB yra ūminės fazės baltymas, kuris gaminamas kepenyse kaip atsakas į placentos prouždegiminius citokinus, ypač į IL-6 ir TNF-α. Tyrimuose aprašoma, kad didžiausias galimas CRB kiekis nėštumo metu yra iki 20 mg/l, esant didesniam kiekiui, jau reikia galvoti apie infekciją.
Inkstų funkciniai rodikliai
Nėštumo metu dėl hormonų pokyčių (padidėjusio progesterono ir aldosterono kiekio), vaisiaus išskiriamų produktų, šlapimtakių suspaudimo didėjant gimdai, didėjant cirkuliuojančiam kraujo tūriui vyksta pokyčiai ir šlapimo išskyrimo sistemoje. Glomerulų filtracijos greitis (GFG) padidėja iki 50 proc., o tai rodo apie suaktyvėjusią inkstų funkciją. Padidėjus GFG, suaktyvėja šlapalo ir kreatinino išskyrimas pro inkstus, todėl kraujo plazmoje jų kiekis sumažėja.


