Juostinė pūslelinė, dar vadinama herpes zoster, yra virusinė infekcija, kurią sukelia Varicella Zoster virusas (VZV) - tas pats virusas, kuris vaikystėje sukelia vėjaraupius.
Po vėjaraupių virusas lieka organizme neaktyvioje būsenoje, dažniausiai nervų ląstelėse šalia stuburo. Tam tikromis sąlygomis, pavyzdžiui, susilpnėjus imuninei sistemai, virusas gali suaktyvėti ir sukelti juostinę pūslelinę.
Nėštumo metu, ypač pirmosiomis savaitėmis, kai vyksta patys svarbiausi naujos gyvybės formavimosi procesai, kiekvieną besilaukiančiąją gąsdina net ir menkiausia infekcija. JAV akušerių ir ginekologų kolegija teigia, kad net 75 proc. moterų, kurios anksčiau buvo varginamos pūslelinės, gali tikėtis šio viruso protrūkio ir nėštumo metu.
Kas sukelia juostinę pūslelinę?
Sukėlėjas yra Varicella zoster virusas (VZV), kuris gali sukelti 2 skirtingas ligas - vėjaraupius ir juostinę pūslelinę. Pirminės infekcijos metu virusas sukelia vėjaraupius. Kadangi po pirminės infekcijos virusas lieka organizme (nugaros smegenų ir n. trigeminus mazguose), nusilpus imuninei sistemai, jis gali suaktyvėti ir sukelti juostinę pūslelinę.
Pagrindinis juostinės pūslelinės sukėlėjas yra vėjaraupių virusas, kuris po persirgtų vėjaraupių „pasislepia“ nervų ląstelėse ir ten gali išlikti dešimtmečius. Susilpnėjus imunitetui, dėl streso, ligų ar senėjimo, virusas aktyvuojasi ir sukelia uždegimą bei būdingą bėrimą.
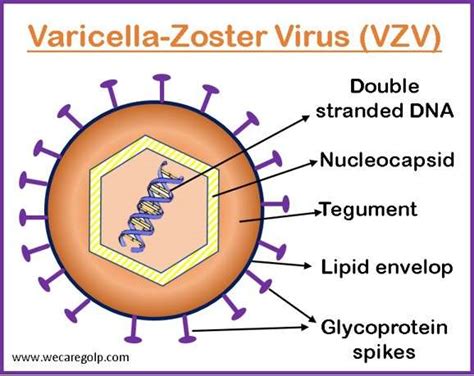
Juostinė pūslelinė ir nėštumas
Nėštumo metu lytinių organų herpes infekcija, pasireiškusi pirmą kartą, pavojingiausia I ir III nėštumo trimestrus. Nėštumo pradžioje dėl šio viruso gali įvykti persileidimas, o paskutinįjį trimestrą jis gali pažeisti vaisiaus vidaus organus, sutrikdyti augimą. Tinkamiausią gydymą skirs nėštumą prižiūrintis gydytojas. Paprastai lūpų pūslelinė nėštumo metu laikoma mažiau pavojinga nei lytinių organų pūslelinė.
Vėjaraupiais kasmet suserga apie 15 tūkst. Lietuvos gyventojų, tarp kurių didžioji dauguma yra ikimokyklinio amžiaus vaikai. Daugeliui ši infekcija neatrodo labai pavojinga, tačiau ateityje ji gali grįžti su trenksmu - juostine pūsleline, galinčia sukelti ne tik sunkias sveikatos problemas, aklumą, paralyžių, bet ir mirtį.
Jeigu nėščioji vėjaraupiais suserga baigiantis nėštumui, naujagimio pažeidimas priklauso nuo pirmųjų ligos požymių. Jeigu naujagimis suserga 5-10 dieną po gimimo, ligos eiga dažniausiai būna sunki: būdingi odos pažeidimai, diseminuotos intravaskulinės koaguliacijos sindromas (DIK), pneumonija, hepatitas ir kt.
Jeigu motina susirgo vėjaraupiais likus mažiau negu 7 dienos iki gimdymo, skiriamas savitasis VZVIG 125 g/10 kg kūno masės, kuris turi būti suleistas į raumenis per 24 val.
Vėjaraupių sukėlėjas yra Varicella zoster virusas (VZV), dar vadinamas Human herpes virus 3. Jis pasireiškia kaip juostinė pūslelinė. Vėjaraupių inkubacinis laikotarpis yra 10-21 d., tačiau gali tęstis ir 35 dienas, jeigu buvo sušvirkšta savitojo Varicella zoster imunoglobulino (VZVIG). Imunosupresuoti asmenys, nėščiosios ir naujagimiai gali sirgti sunkesne ligos forma, kuri gali komplikuotis organų sistemų pažeidimu.

Rizikos veiksniai ir simptomai
Juostinė pūslelinė dažniausiai paveikia vyresnius nei 50 metų žmones, tačiau gali pasireikšti ir jaunesniems, ypač tiems, kurių imuninė sistema susilpnėjusi. Kiti rizikos veiksniai yra būklės, sukeliančios imunosupresiją: transplantuoti organai, onkologinės ligos, biologinė terapija, chemoterapija, gliukokortikosteroidų vartojimas, žmogaus imunodeficito viruso (ŽIV) infekcija, autoimuninės ligos ir kt.
Tipiška juostinės pūslelinės klinika yra būdingas bėrimas ir ūminis neuritas / neuralgija. Mažiau nei 20 proc. atvejų būna sisteminiai infekcijos požymiai, tokie kaip galvos skausmas, karščiavimas, bendras negalavimas, nuovargis.
Iki bėrimų pasireiškimo galimas trumpas prodrominis negalavimas, odos peršėjimas, parestezijos, deginantis skausmas būsimų bėrimų vietoje, retai - karščiavimas. Būdingas bėrimas išsivysto po 1-4 dienų (kartais tik po 10-12 dienų) - susiformuoja grupės pūslyčių, prisipildžiusių serozinio skysčio. Aplink jas oda parausta, patinsta, padidėja regioniniai limfmazgiai.
Skausmų ir bėrimų lokalizacija atitinka pažeistus nervus ir apima vieną arba kelis dermatomus vienoje pusėje, dažniausiai krūtinės arba juosmens srityje. Per kelias dienas pūslytės virsta pustulėmis, vėliau džiūsta ir per 7-10 dienų virsta šašais. Kartais bėrimų nebūna, liga pasireiškia tik intoksikacija ir neuralgijomis.
Juostinės pūslelinės simptomai gali būti labai įvairūs, tačiau dažniausiai ligos pradžioje juntamas odos jautrumas, dilgčiojimas ar niežėjimas vienoje kūno pusėje. Daugeliui sergančiųjų pasireiškia intensyvus skausmas, kuris gali būti deginantis ar duriantis ir dažnai išlieka net po bėrimų išnykimo.
Galimos komplikacijos
Dažniausia juostinės pūslelinės komplikacija, pasitaikanti 10-20 proc. atvejų, yra poherpetinė neuralgija. Tai skausmas buvusio bėrimo srityje, kuris tęsiasi ilgiau kaip 3 mėnesius. Jį gali lydėti parestezija, dizestezija ir kt.
Pavojingiausia juostinės pūslelinės akių forma - herpes zoster ophthalmicus, kai pažeidžiamas trišakio nervo ganglijas, o bėrimai pasireiškia pagal trišakio nervo šakas - vienoje kaktos pusėje ant akies voko, nosies, skruosto dažnai pažeidžia rageną (keratitas, iridociklitas). Galima ilgai trunkanti trišakio nervo neuralgija. VZV gali sukelti ūminę tinklainės nekrozę. Pagrindinis nusiskundimas yra regėjimo sutrikimas, dažniausiai - viena akimi.
Sergant ausies juostine pūsleline (herpes zoster oticus arba Ramsay Hunt sindromu), bėrimų atsiranda ant ausies kaušelio ir aplink jį, kartais ir išorinėje ausies landoje. Kartu išsivysto veidinio nervo parezė ir VIII galvos nervo pažeidimas, pasireiškiantis klausos ir pusiausvyros sutrikimu. Prieš bėrimo išsivystymą gali varginti bendras negalavimas ir karščiavimas.
Retai pasitaiko generalizuota juostinės pūslelinės forma, kai išsivysto diseminuotas, vėjaraupiams būdingas bėrimas.
Imunosupresyviems asmenims gali išsivystyti gangreninė (nekrozinė) juostinės pūslelinės forma. Tokiais atvejais dažnai prisideda antrinė bakterinė infekcija. Atsiranda gilūs odos pokyčiai, paliekantys randus. Imunosupresyviems žmonėms taip pat galimas visceralinių organų pažeidimas (hepatitas, pneumonija, encefalitas), kartais ir be odos bėrimų.
Juostinė pūslelinė gali sukelti komplikacijų - meningitą, encefalitą, periferinę motorinę neuropatiją, mielitą ar smegenų vaskulitą. Komplikacijų po juostinės pūslelinės dažnis didėja su amžiumi.
Pavojingiausia šios ligos pasekmė - ilgai trunkantis nervų skausmas (postherpetinė neuralgija). Tai būklė, kai stiprus skausmas gali išlikti net keletą mėnesių ar metus po bėrimų išnykimo.
Juostinė pūslelinė: ką turėtumėte žinoti | Johnso Hopkinso medicina
Diagnostika ir gydymas
Esant būdingai klinikai, diagnozuojama pagal tipiškus klinikinius požymius (vienpusis vezikulinio tipo bėrimas, išsidėstęs pagal nervo eigą / dermatomais, didelis skausmingumas).
Tais atvejais, kai nėra būdingo bėrimo ar jis yra netipiškas (pvz., hemoraginis bėrimas imunosupresyviam asmeniui), reikia atlikti diagnozę patvirtinančius laboratorinius tyrimus. Pagrindinis tyrimo metodas yra virusų nukleorūgščių nustatymas tiriamojoje medžiagoje, atliekant PGR.
Antivirusinio gydymo tikslai yra sumažinti ir sutrumpinti skausminio sindromo trukmę; paskatinti greitesnį odos pažeidimų gijimą; sutrumpinti naujų bėrimo elementų atsiradimo periodą; sumažinti išskiriamo viruso kiekį ir infekcijos perdavimo riziką; sumažinti poherpetinės neuralgijos dažnį ir sunkumą.
Antivirusinis gydymas turi būti skiriamas visiems pacientams, kurie kreipiasi per 72 val. nuo bėrimų pasireiškimo pradžios. Vėliau nei po 72 val. nuo bėrimų atsiradimo pradžios antivirusinis gydymas skiriamas, jeigu vis dar susidaro naujų bėrimo elementų, imunosupresyviems asmenims.
Nekomplikuota juostinė pūslelinė gydoma geriamuoju valacikloviru 1 000 mg 3 k./d. 7 dienas arba acikloviru 800 mg 5 k./d. 7 dienas. Sergant sunkia ir / ar komplikuota infekcijos forma (esant akių pažeidimui, meningitui, encefalitui, diseminuotai infekcijai), skiriamas intraveninis gydymas acikloviru 10 mg/kg 3 k./d. 7-14 dienų.
Labai svarbus gydymo komponentas yra neuralginio skausmo malšinimas. Varginant lengvam ir vidutiniams skausmui, rekomenduojami nesteroidiniai vaistai nuo uždegimo, acetaminofenas, galima derinti su silpnais opioidiniais analgetikais (kodeinu, tramadoliu). Varginant vidutiniam ir stipriam skausmui, rekomenduojami opioidiniai analgetikai, pavyzdžiui, morfinas. Galima adjuvantinė terapinė tricikliais antidepresantais, gabapentinu. Jeigu prisideda antrinė bakterinė odos infekcija, ji gydoma S. pyogenes ir S. aureus veikiančiais antibiotikais (dažniausiai pirmos kartos cefalosporinais).
Jei atsiranda bėrimų ant veido, akių srityje, jeigu jaučiamas stiprus skausmas, silpnumas, aukšta temperatūra ar pasireiškia simptomai vaikui arba nėščiajai, rekomenduojama kuo skubiau kreiptis į gydytoją.

Profilaktika
Yra 2 rūšių herpes zoster vakcinos - rekombinantinė glikoproteino E vakcina (Schingrix) ir gyvoji susilpninta vakcina (Zostavax). Herpes zoster vakcinomis skiepyti rekomenduojama ³50 metų asmenis (turinčius normalų imunitetą ir imunospresyvius), siekiant juos apsaugoti nuo herpes zoster ir poherpetinės neuralgijos.
Vakcinacija nuo juostinės pūslelinės bei poherpetinės neuralgijos susideda iš dviejų injekcijų, atliekamų 2-6 mėnesių intervalu. Skiepas sudarytas iš stiprų imuninį atsaką į virusą sukeliančių medžiagų, kurios skatina antikūnų gamybą.
Pagrindinė profilaktinė priemonė siekiant išvengti tiek lytinių organų, tiek lūpų pūslelinės - imuniteto stiprinimas. Nėštumo metu reikėtų vengti oralinių lytinių santykių, nes virusas gali būti lengvai pernešamas nuo lūpų ant lytinių organų, ir atvirkščiai. Beje, svarbu žinoti, kad užkrėsti šiuo virusu galima dar pūslelėms nepasirodžius, todėl jei vienas iš partnerių yra sirgęs pūsline, geriau pasisaugoti.