Nevaisingumas šiuo metu paliečia apie 10-15 proc. šeimų, tačiau dažnai vis dar vengiama atvirai apie tai kalbėtis, todėl nevaisingumą gaubia daugybė mitų. Supratimas apie nevaisingumo priežastis ir gydymo galimybes yra itin svarbus, siekiant padėti poroms susilaukti vaikų.
Dažniausi nevaisingumo mitai ir jų paneigimas
Yra daug klaidingų įsitikinimų apie nevaisingumą ir jo gydymą. Aptarkime dažniausius iš jų:
Mitas 1: Nevaisingumas atsiranda dėl kontraceptikų vartojimo.
Tai yra netiesa. Tai yra vienas iš labiausiai paplitusių mitų, ir kas keisčiausia, populiarus ir medikų tarpe. Iš tiesų, nors kontraceptikų vartojimas per pastaruosius keletą metų sumažėjo beveik ketvirčiu, nevaisingumas kiekvienais metais nenumaldomai auga. Atlikti tyrimai, kurių metu buvo tirtos populiacinės moterų grupės ilgą laiką vartojusios įvairius kontraceptikus ir nevartojusios niekada, tai patvirtina. Taip pat norėčiau atkreipti dėmesį, kad yra specifinė moterų grupė, turinti nevaisingumo problemą dėl hormoninių sutrikimų, tai yra policistiniu kiaušidžių sindromu sergančios moterys.
Mitas 2: Pagalbinio apvaisinimo procedūros turi neigiamą poveikį moters sveikatai.
Tai vėlgi yra mitas, nes nei vartojami vaistai, nei apvaisinimo procedūros neturi ilgalaikio žalingo poveikio moterų sveikatai. Tačiau priežastis, sukėlusi nevaisingumą, gali būti susijusi su tam tikrų ligų rizika. Pavyzdžiui, moterys kurios yra nevaisingos dėl tam tikrų hormoninių sutrikimų, turi padidintą riziką sirgti kiaušidžių, gimdos gleivinės ar krūtų vėžiu.
Mitas 3: Vaisingumas nesusijęs su amžiumi.
Žiniasklaida, nuolatos rašanti apie tai, kaip vaikų susilaukė 50-ties ar dar vyresnio amžiaus moterys, labai prisideda prie neteisingos nuomonės formavimo. Iš tiesų vaisingumas yra absoliučiai susijęs su moters amžiumi. Tikimybė pastoti po vaisingumo procedūrų moterims iki 35 metų amžiaus yra iki 50 procentų, tuo tarpu moterims virš 40 metų - jau tik 18 procentų, o vyresnėms nei 43 metų moterims - tik 5-6 procentai. Taigi, ilgai laukti tikrai nevertėtų.

Mitas 4: Norint pastoti, reikia atlikti kelias pagalbinio apvaisinimo procedūras.
Internetiniuose portaluose diskutuojančios moterys tikina, kad atliekant pagalbinio apvaisinimo procedūrą iš pirmo karto pastoti nepavyks - reikia bent dviejų ar kelių procedūrų. Tai irgi yra netiesa. Tikrai taip. Suminis rezultatas atlikus kelias procedūras yra didesnis, nei rezultatas po pirmos procedūros. JAV buvo tirta apie 250 tūkstančių moterų grupė, kurios per 5 metus atliko analogišką kiekį pagalbinio apvaisinimo procedūrų. Moterų iki 30 metų amžiaus grupėje suminis pastojimo rezultatas buvo 78 procentai, tuo tarpu, kaip minėjau, toje pačioje amžiaus grupėje tikimybė pastoti po 1 procedūros siekia 50 procentų.
Mitas 5: Po pagalbinio apvaisinimo gimę vaikai gali turėti apsigimimų arba patys būti nevaisingi.
Visada sunku nuspėti, ko žmonės tikisi ir ką jie turi omenyje sakydami „kitokie“. Jei baiminamasi didesnės apsigimimų rizikos, tai jos tikrai nėra. Tiesa, po tam tikrų labai sudėtingų procedūrų, pavyzdžiui, intracitoplazminės spermatozoido injekcijos (ICSI), esant labai žymiems vyro spermos pakitimams, smulkiųjų anomalijų ar tam tikrų organų sklaidos trūkumų gali būti 1-2 procentais daugiau. Daugiausia, tai yra inkstų, šlapimo takų, lytinės sistemos organų ir širdies bei kraujagyslių pakitimai, bet tai, kaip minėjau, tėra mažos anomalijos. Dažnai galvojama, kad po pagalbinio apvaisinimo gimę vaikai irgi bus nevaisingi ir jiems reikės taikyti tas pačias procedūras. Realybė paneigia ir šį mitą. Nevaisingumas nėra paveldimas. Jei jūsų mama sunkiai pastojo, visiškai nereiškia, kad taip bus ir jums.
Kada kreiptis pagalbos?
Jei moteris, nenaudodama apsisaugojimo priemonių, nepastoja per vienerius metus, reikėtų atvykti gydytojo ginekologo konsultacijai. Geriausia, kai pora kreipiasi į gydytoją kartu, tuomet lengviau ir greičiau išsiaiškinamos nevaisingumo priežastys. Vyresnės moterys turėtų kreiptis anksčiau.
Ginekologinė chirurgija
Ginekologinė chirurgija apima bet kokią chirurginę procedūrą, susijusią su moters dubens srities struktūra: gimda, kiaušidėmis, gimdos kakleliu, kiaušintakiais, makštimi ir vulva. Yra daug priežasčių, kodėl moteriai gali tekti atlikti ginekologinę operaciją. Tokios būklės kaip endometriozė, fibromos (gerybiniai navikai), kiaušidžių cistos, vėžys, lėtinis dubens skausmas, dubens uždegiminė liga, gimdos prolapsas ar nenormalus kraujavimas gali būti viena iš ginekologinės operacijos priežasčių. Ginekologas moters gyvenime atlieka daugybę vaidmenų - nuo gydytojo iki globėjo iki geriausio patarėjo. Todėl vizito pas ginekologą niekada negalima ignoruoti, jei norite išlaikyti gerą sveikatą ir bendrą savijautą.
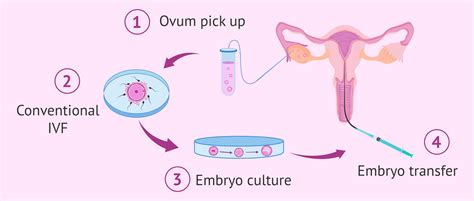
Pagalbinio apvaisinimo procedūros eiga
Pagalbinio apvaisinimo procedūros Anglijoje atliekamos vadovaujantis griežtais protokolais, siekiant užtikrinti maksimalų saugumą ir efektyvumą.
1. Vaistų paskyrimas ir kiaušidžių stimuliacija
Pirmiausiai pacientei yra paskiriami medikamentai, susilpninantys hormonų, atsakingų už kiaušialąsčių gamybą, veiklą. Tai yra privalomas žingsnis norint sukurti pagrindą, reikalingą kiaušidžių stimuliacijai. Kai pagrindas sukuriamas, yra pradedama kiaušidžių stimuliacija. Kiaušidžių stimuliacija yra atliekama medikamentų pagalba, kasdien suleidžiant po paskirtą vaistų dozę. Taip stimuliuojant kiaušides, organizmas pagamina pakankamai kiaušialąsčių, tam, kad užtektų apvaisinimui. Stimuliacijos tikslas - subrandinti daugiau ir geresnės kokybės kiaušialąsčių nei natūralaus moters organizmo ciklo metu.
2. Kiaušialąsčių brandinimas ir paėmimas
Kai ultragarsas ir kraujo tyrimai parodo pakankamą kiekį folikulų ir kiaušialąsčių, yra paskiriama dar viena medikamentų injekcija. Jos tikslas - garantuoti pakankamą kiaušialąsčių brandos lygį prieš jų paėmimą punkcijos metodu. Kiaušialąstės yra išgaunamos iš gimdos per makštį naudojantis specializuota, itin plona adata su ultragarso pagalba.
3. Spermos mėginio paruošimas ir apvaisinimas
Kiaušialąsčių surinkimo dieną, pacientės partneris turėtų būti pasiruošęs spermos mėginį. Iš šio spermos mėginio laboratorijoje yra išgaunami judriausi ir sveikiausi spermatozoidai. Kai iš pacientės organizmo yra išimamos visos kiaušialąstės, jos yra perkeliamos į specializuotą lėkštelę su paruoštais spermatozoidais ir tiek kiaušialąstės, tiek spermatozoidai yra inkubuojami laboratorijos sąlygomis apvaisinimui įvykdyti.
4. Embrionų auginimas ir perkėlimas
Jeigu apvaisinimas įvyko, apvaisintos kiaušialąstės yra auginamos laboratorijoje apie 2-5 paras. Po šio periodo, dažniausiai 2 iš šių kiaušialąsčių, jau pavirtusių embrionais, yra perkeliamos tiesiogiai į gimdą, o likusios yra užšaldomos. Perkėlimas yra atliekamas plonu, specializuotu kateteriu per makštį ir gimdos kaklelį. Beveik visais atvejais, ši procedūra yra neskausminga. Praėjus 14 dienų po patalpinimo, yra atliekamas nėštumo testas. Jeigu rezultatas teigiamas, ir procedūra yra laikoma sėkminga.
Specializuotos apvaisinimo metodikos
Be standartinės IVF procedūros, egzistuoja ir kitos, labiau specializuotos metodikos, skirtos spręsti specifines nevaisingumo problemas.
Intracitoplazminė spermatozoido injekcija (ICSI)
ICSI (intracitoplazminė spermos injekcija) procedūra yra naujausias ir labiausiai ištobulintas metodas gydyti vyrų nevaisingumą. ICSI yra atliekama kartu su in-vitro fertilizacijos (IVF) procedūra. ICSI yra rekomenduojama pacientams, kai jų sėklidės gamina itin mažai spermatozoidų, ir patys spermatozoidai nėra pakankamai pajėgūs be pagalbos pralaužti apsauginį sluoksnį, saugantį pacientės kiaušialąstę ir ją apvaisinti. Dažniausia to priežastis - itin prastas arba iš viso neegzistuojantis spermatozoidų judrumas. Taip pat ICSI procedūra yra atliekama, jeigu paciento sperma yra tiesiogiai išgaunama iš sėklidžių kitų procedūrų metu. Intracitoplazminės spermijų injekcijos metodas suteikia galimybę veiksmingai padėti netgi pačiais sunkiausiais vyrų nevaisingumo atvejais. Kaip ir reguliaraus IVF metu, pacientei yra paskiriami kiaušialąsčių augimą stimuliuojantys medikamentai. Šiame etape yra naudojamas spermos mėginys, kurį pacientės partneris turėtų būti pasiruošęs pats, namuose arba Vaisingumo Centre, nebent yra naudojama donoro arba iš anksto užšaldyta partnerio sperma. Išgautos kiaušialąstės yra patalpinamos į specializuotą kultūrą, ir naudojantis mikroskopine, specializuota adata, į kiekvieną iš kiaušialąsčių yra suleidžiama po vieną iš partnerio spermatozoidų. Po šio etapo, jeigu apvaisinimas yra sėkmingas, ir gauti embrionai yra sveiki, iki trijų embrionų yra grąžinama į pacientės gimdą nėštumui pradėti, o likę yra užšaldomi.
PICSI metodas
PICSI metodas naudoja fiziologiškai atrinktus spermatozoidus ICSI procedūrai.
Blastocistų auginimas
Blastocistų auginimas yra embriono auginimas iki penktos ar šeštos dienos, pasiekus aukštesnę fiziologinio vystimosi stadiją.
Vitrifikacija
Vitrifikacija yra greitas kiaušialąsčių, zigotų, embrionų, blastocistų šaldymas. Tai neperkeltų į gimdą moters lytinių ląstelių užšaldymas ir laikymas skysto azoto konteineryje, kol pacientai pareiškia valią jas atšildyti. Perkeliant atšildytus embrionus, išvengiama pakartotinos pagalbinio apvaisinimo procedūros ir vaistų kiaušidžių stimuliacijai vartojimo. Tokiu būdu tausojama moters sveikata. Spermos šaldymas suteikia galimybę ateityje turėti savų vaikų tais atvejais, kai numatomas onkologinių ligų chemoterapinis, rentgenoterapinis ar operacinis gydymas.
Spermos šaldymas
Spermos šaldymas suteikia galimybę ateityje turėti savų vaikų, ypač svarbu tai vyrams, kuriems numatomas chemoterapinis, rentgenoterapinis ar operacinis gydymas dėl onkologinių ligų.
Spermatozoidų aspiracija iš sėklidžių (TESA)
TESA yra mikrochirurginė procedūra, kai iš sėklidžių paimami sėkliniai latakėliai ir juose ieškoma spermatozoidų. TESA gali būti atliekama diagnostikos tikslais, kai atlikus spermos tyrimą, nerandama spermatozoidų.
Situacija Anglijoje
Anglijoje dirbtinis apvaisinimas yra prieinamas ir naudojamas įvairiose situacijose. Yra atvejų, kai dirbtinio apvaisinimo procedūra atliekama moterims, kurios neturėjo lytinių santykių. Statistika rodo, kad per praėjusius penkerius metus dirbtinio apvaisinimo procedūra buvo atlikta mažiausiai 25-ioms nekaltoms moterims. Keturios JK vaisingumo klinikos pripažino atlikusios dirbtinio apvaisinimo procedūrą lytinių santykių neturėjusios heteroseualioms moterims. Medikų teigimu, tokios moterys sako, kad jau subrendo motinystei, tačiau vis dar neranda partnerio, su kuriuo norėtų vaikų. Dėl tos pačios priežasties auga ir skaičius lytinių santykių turėjusių moterų, kurios nerasdamos tinkamo partnerio apsisprendžia atlikti dirbtinio apvaisinimo procedūrą ir auginti vaikus vienos. Religinės bendruomenės ir už tradicinę šeimą pasisakantys Anglijos visuomenės atstovai smerkia tokias moteris ir pabrėžia, kad vaikai turi neva augti stabiliose šeimose.
Ekspertai teigia, kad dirbtinis apvaisinimas naudojant trijų asmenų DNR gali padėti panaikinti sunkias mitochondrijų ligas, kurias motina genetiškai perduoda kūdikiui. Mitochondrijos yra ląstelių dalys, kurios gamina energiją ir kurias kūdikiai paveldi iš motinų. Vienas iš 6 500 kūdikių gimsta su mitochondrijų defektu. Dėl šio sutrikimo jų ląstelėms trūksta energijos, ir tai pasireiškia raumenų silpnumu, aklumu, širdies nepakankamumu, o ekstremaliausiais atvejais - ir mirtimi. Tyrimai rodo, kad, tikrosios motinos mitochondrijas pakeičiant donorės, galima užkirsti kelią tokioms ligoms. Po tokio apvaisinimo gimęs kūdikis turėtų trijų asmenų DNR - daugiau nei 20 tūkst. genų jis gautų iš tėvų, o iš donorės gautų 37 mitochondrijų genus. Kritikai teigia, kad Didžioji Britanija gali atsidurti ant bedugės krašto.

Tyrimai ir diagnostika
"Baltic Medical Centre" nevaisingumo gydymo specialistai konsultuoja poras vaisingumo klausimais, skiria reikalingus laboratorinius ir diagnostinius tyrimus, skirtus išsiaiškinti nevaisingumo priežastis. Nevaisinga pora pradedama tirti bei gydyti, jeigu, nevartodama jokių apsisaugojimo nuo nėštumo priemonių, moteris negali pastoti per vienerius metus. Daliai nevaisingų porų gali padėti medikamentinis arba chirurginis gydymas. Tais atvejais, kai minėtas gydymas yra neveiksmingas, gali būti taikomi pagalbinio apvaisinimo būdai (apvaisinimas moters kūne, arba kitaip vadinama intrauterininė inseminacija (IUI), ir apvaisinimas mėgintuvėlyje (IVF)).
Spermos tyrimas (spermograma)
Spermos tyrimas atliekamas pagal Pasaulinės Sveikatos Apsaugos Organizacijos (PSO) reikalavimus.
Postkoitalinis testas (PKT)
Postkoitalinis testas (PKT) atliekamas praėjus kelioms valandoms po sueities. Testo metu tiriamas spermatozoidų judrumas natūralioje terpėje. Taip pat tiriami ir antisperminiai antikūnai moters kraujyje.
Metodai
Intrauterinė inseminacija (IUI)
Tai apvaisinimo moters kūne metodas, kai atitinkamai paruošta apvaisinamos moters partnerio sperma kateteriu patalpinama jos gimdos ertmėje, esant pratekamiems abiems ar vienam kiaušintakiui.
Intrauterinė inseminacija (IUI) naudojant specialią „EVIE“ pompą
Naujas būdas atlikti intrauterininę inseminaciją (IUI) yra metodika, kurios metu naudojama lėto paruoštos spermos leidimo technika per „EVIE“ pompą. „EVIE“ pompa sudaro sąlygas lėtai, per 3-4 valandas suleisti paruoštą spermą į gimdą.
Intra Uterininė Tubo Peritonealinė Inseminacija (IUTPI) (L. Mamas metodas)
Tai naujas inseminacijos būdas naudojant 10 ml specialiai paruoštos spermos. Klinikinės praktikos patirtis rodo, kad kartais 4 ml paruoštos spermos kiekio, naudojamo falopinei perfuzijai, nepakanka.
In vitro fertilizacija (IVF)
Apvaisinimas mėgintuvėlyje, kai stimuliuotos ovuliacijos metu punktuojamos kiaušidės ir kiaušialąstės aspiruojamos į mėgintuvėlius. Gautos moters lytinės ląstelės lėkštelėje apvaisinamos atitinkamai paruoštos jos partnerio spermos suspensija.
Intracitoplazminė spermatozoido injekcija (ICSI)
Spermatozoido injekcija į kiaušialąstės citoplazmą, kai stimuliuotos ovuliacijos metu punktuojamos kiaušidės ir kiaušialąstės aspiruojamos į mėgintuvėlius. Gautos moters lytinės ląstelės apvaisinamos naudojant mikromanipuliatorių. Jos partnerio atrinktas spermatozoidas įšvirkščiamas tiesiai į kiaušialąstės citoplazmą.
PICSI metodas
Fiziologiškai atrinktų spermatozoidų panaudojimas ICSI metodui.
Blastocistų auginimas
Embriono auginimas iki penktos ar šeštos dienos, pasiekus aukštesnę fiziologinio vystimosi stadiją.
Vitrifikacija
Greitas kiaušialąsčių, zigotų, embrionų, blastocistų šaldymas, - tai neperkeltų į gimdą moters lytinių ląstelių užšaldymas ir laikymas skysto azoto konteineryje, kol pacientai pareiškia valią jas atšildyti. Perkeliant atšildytus embrionus išvengiama pakartotinos pagalbinio apvaisinimo procedūros ir vaistų kiaušidžių stimuliacijai vartojimo. Tokiu būdu tausojama moters sveikata.
Spermos šaldymas
Spermos šaldymas suteikia galimybę ateityje turėti savų vaikų tais atvejais, kai numatomas onkologinių ligų chemoterapinis, rentgenoterapinis ar operacinis gydymas.
Spermatozoidų aspiracija iš sėklidžių (TESA)
Mikrochirurginė procedūra, kai iš sėklidžių paimami sėkliniai latakėliai ir juose ieškoma spermatozoidų. TESA gali būti atliekama diagnostikos tikslais, kai atlikus spermos tyrimą, nerandama spermatozoidų.
Procedūros, kai reikia donoro ląstelių
"Baltic Medical Centre" gydymo įstaigoje porai atliekama nevaisingumo diagnostika, skiriama stimuliacija vaistais, ultragarsu matuojamas moters kiaušidžių folikulų brendimas.
tags: #dirbtinis #apvaisinimas #anglijoje