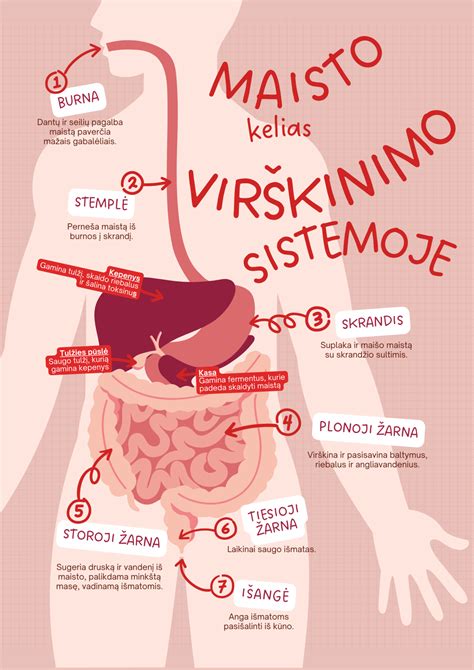
Virškinimo trakto (VT) sutrikimai yra vienas dažniausių moterų skundų nėštumo laikotarpiu. Tai gali būti siejama su padidėjusia progesterono koncentracija kraujyje (pvz., pykinimas, vėmimas, gastroezofaginio refliukso liga (GERL)) ir / ar padidėjusiu prostaglandinų lygiu (pvz., viduriavimas). Kai kurie VT sutrikimai yra būdingi tik nėštumo laikotarpiu. Dažniausiai jų gydyti nereikia, tačiau būna atvejų, kai besilaukiančiai moteriai pasireiškia lėtinės su VT susijusios ligos, kai speciali priežiūra ir gydymas tampa būtinybe. Siekiant rasti geriausią sprendimą dėl nėščiųjų priežiūros ir gydymo išsivysčius VT sutrikimams, svarbu suprasti minėtų sutrikimų pasireiškimo dažnį ir priežastis.
Daugelis moterų nėštumas yra vienas gražiausių gyvenimo laikotarpių, tačiau ši nuostabi patirtis sukelia daug nepatogumų. Dažnai vienas iš jų yra rėmuo arba deginimo pojūtis krūtinėje, kurį gali lydėti virškinimo sutrikimai, pilvo pūtimas ir viduriavimas. Daugelis moterų rėmens simptomus pirmą kartą patiria nėštumo metu - šis nemalonus jausmas vargina net trečdalį būsimų mamyčių, ypač nėštumo pradžioje ir trečiąjį nėštumo trimestrą. Nors rėmuo nėštumo metu yra dažnas ir paprastai nesukelia rimtų pasekmių, jis gali būti labai nemalonus ir neigiamai paveikti moters nėštumo eigą bei gyvenimo kokybę. Sužinokite, kaip galite sumažinti skausmą ar net jo išvengti.
Pykinimas ir vėmimas
Pykinimas ir / ar vėmimas yra dažnas VT sutrikimas, pasireiškiantis nėštumo pradžioje, paprastai nereikalaujantis specialaus gydymo ir nurimstantis savaime. Pykinimu skundžiasi 50-90 proc., o vėmimu - 25-55 proc. nėščių moterų. Jaunas moters amžius, nutukimas, pirmasis nėštumas ir rūkymas yra įvardijami kaip pykinimo nėštumo metu rizikos veiksniai. Per pirmąjį nėštumo trečdalį, paprastai 6-8 nėštumo savaitę, net 91 proc. moterų vargina pykinimas. Lengva šio VT sutrikimo forma vadinama rytiniu pykinimu. Nors nėščiųjų pykinimo patofiziologija nėra visiškai aiški, tačiau ji siejama su hormoniniais svyravimais, VT motorikos sutrikimais ir psichosocialiniais veiksniais.
Jei pykinimas ir / ar vėmimas tęsiasi 2 ar 3 nėštumo trečdalį, vertėtų pagalvoti apie kitas priežastis, galėjusias sukelti minėtus simptomus. Nėščiųjų pykinimą ir / ar vėmimą gali sukelti šlapimo takų infekcija, gastroenteritas, peptinė opa, pankreatitas, tulžies pūslės ar latakų pažeidimas, hepatitas, apendicitas, antinksčių nepakankamumas, padidėjęs intrakranijinis spaudimas. Esant vėlesniam nėštumui, minėtus simptomus gali paskatinti hidramnionas ar preeklampsija.
Gydymo taktikos parinkimas priklauso nuo simptomų ryškumo. Nestiprų pykinimą galima malšinti stengiantis keisti mitybos įpročius (valgyti dažniau, po mažesnę porciją, sumažinti riebalų suvartojimą, padidinti angliavandenių kiekį maisto racione), vengti pykinimą skatinančių veiksnių (pvz., kavos, geležies preparatų vartojimas, karštis, drėgmė, nevėdinamos patalpos ir pan.). Nepavykus suvaldyti pykinimo minėtais būdais, galima vartoti maisto produktus su imbieru (imbieriniai saldainiai, imbierinė arbata). Piridoksinas (vitaminas B6) gali numalšinti pykinimą ir yra saugus nėščiai moteriai. Rekomenduojama vartoti 10-25 mg vitamino B6 kas 6-8 val., neviršijant 200 mg/p. dozės. Jeigu anksčiau aprašytas gydymas nepadeda, nėščiųjų pykinimui ir vėmimui slopinti galima skirti piridoksiną ir doksilamino derinį. Rekomenduojama vartoti 20 mg piridoksino ir 20 mg doksilamino 1 k./d. prieš miegą, prireikus dozę galima padidinti perpus. Šiuo metu doksilaminas nėra registruotas Lietuvos Respublikos vaistinių preparatų registre. Stipriam pykinimui ir vėmimui malšinti rekomenduojama skirti 10 mg metoklopramido kas 6-8 val.
Gastroezofaginis refliuksas (GERL)
GERL pasireiškia 40-85 proc. nėščių moterų. Daugelyje tyrimų pastebėta, kad esant vėlesniam nėštumui GERL simptomai dažnėja ir intensyvėja, tačiau po gimdymo tampa lengvesni ar visai išnyksta. Nėštumo metu auganti gimda sukelia intraabdominalinio spaudimo padidėjimą ir apatinio stemplės sfinkterio (ASS) poslinkį, o tai gali paskatinti ASS atsipalaidavimą, daugelio autorių laikomą pagrindine GERL priežastimi. Dažniausi GERL požymiai yra rėmuo ir rūgštinis refliuksas. Deginantis skausmas krūtinės srityje, disfagija, kąsnio jausmas gerklėje, seilėtekis pasireiškia rečiau, tačiau taip pat būdingi GERL. Dažniausiai GERL diagnozuojama remiantis klinikiniais simptomais.
Pirminis GERL gydymas nėštumo metu susideda iš gyvenimo būdo ir mitybos įpročių keitimo (pvz., galvūgalio pakėlimas miegant, maisto produktų, skatinančių refliukso vystymąsi, vengimas, kt.). Gydymas medikamentais indikuotinas tuomet, kai nepadeda anksčiau minėti būdai. Pradedama nuo antacidinių vaistų. Tiesa, jų sudėtyje yra natrio bikarbonato ir magnio trisilikato, todėl šie vaistai turėtų būti vengtini nėštumo metu. Vėliau skiriamas sukralfatas po 1 g 3 k./d. Nepasiekus norimo poveikio, pereinama prie H2 histamino receptorių blokatorių (pvz., ranitidino po 75-150 mg 2 k./d.).
Kodėl nėštumo metu vargina rėmuo? Nėštumo metu padidėjęs hormonų kiekis gali atpalaiduoti sutraukiamąjį raumenį skrandžio ertmėje (raumenų barjerą). Tuomet raumuo neužsiveria taip, kaip turėtų, todėl rūgštus skrandžio turinys grįžta į stemplę - tai vadinama rūgšties refliuksu. Didžiausią įtaką turi hormonas progesteronas, kuris nėštumo metu atpalaiduoja raumenis, kad būtų lengviau įsisavinti maisto medžiagas, keliaujančias į placentą ir palaikančias sveiką kūdikio vystymąsi. Tačiau progesteronas taip pat gali atpalaiduoti raumenų barjerą, todėl rūgštis iš skrandžio keliauja atgal į stemplę. Rėmeniui nėštumo metu, ypač šio gražaus laikotarpio pabaigoje, įtakos turi ne tik hormonai, bet ir fiziniai moters kūno pokyčiai. Gimda vis daugiau plečiasi, palikdama mažai vietos kitiems organams. Šie spaudžia skrandį, todėl didesnė tikimybė, kad iš jo ištekės skrandžio rūgštis.
Rėmens nėštumo metu simptomai: deginimo pojūtis krūtinėje iškart už krūtinkaulio, atsirandantis po valgio ir trunkantis nuo kelių minučių iki kelių valandų; deginimo pojūtis gerklėje arba aštraus, rūgštaus ar sūraus skysčio skonis gerklės gale; krūtinės skausmas, ypač pasilenkus, atsigulus ar suvalgius didelį kiekį maisto; lėtinis kosulys; raugėjimas; užkimimas; vėmimas; sotumo jausmas; pilvo pūtimas; švokštimas kvėpuojant ar kiti į astmą panašūs simptomai; bendras negalavimas ar energijos stoka.
Kaip išvengti rėmens nėštumo metu? Svarbiausia - pakeisti mitybos įpročius. Per dieną valgykite kelis nedidelius patiekalus. Taip maistas skrandyje neužsilaikys per ilgai. Valgykite lėtai ir su malonumu, gerai sukramtykite maistą. Tarp valgių vartokite daug skysčių. Taip pat prieš valgį išgerkite vieną ar du gurkšnius šilto vandens, kad lengviau suvirškintumėte maistą. Nevalggykite bent 2-3 valandas prieš miegą. Venkite kepto, aštraus ar riebaus, sunkiai virškinamo maisto. Ribokite kofeino vartojimą. Nerūkykite ir venkite alkoholio. Rūkant ir vartojant alkoholį nėštumo metu, ne tik padidėja rėmens tikimybė motinai, bet ir kyla sveikatos problemų rizika kūdikiui. Taip pat, norint atsikratyti rėmens, svarbu ne tik pakeisti mitybos įpročius, bet ir taikyti kitus veiksmingus būdus. Valgio metu sėdėkite tiesiai, kad atpalaiduotumėte skrandį. Pavalgę nesėdėkite ir negulėkite. Vietoj to trumpai pasivaikščiokite, kad lengviau suvirškintumėte maistą. Galvūgalį laikykite aukščiau nei kojūgalį. Po pečiais taip pat galite pasidėti pagalvių. Tai neleis skrandžio rūgščiai tekėti link krūtinės. Vartokite „WAYA StopReflux“ kovai su rėmeniu nėštumo metu. Alginatų pagrindu pagaminti rėmenį malšinantys gaminiai, tokie kaip WAYA StopReflux, gali padėti sustabdyti rėmenį nėštumo metu. Ši medicinos priemonė mažina rėmenį, sustabdydamas refliuksą per mažiau nei tris minutes, taip pat gydo ir apsaugo gleivinę. Prieš vartodamos gaminį nėštumo metu pasitarkite su savo šeimos gydytoju arba ginekologu. Rennie® kramtomąsias tabletes galima vartoti nėštumo laikotarpiu, tačiau laikantis rekomendacijų, taip pat negalima viršyti didžiausios rekomenduojamos paros dozės ir negalima šių vaistinių preparatų vartoti ilgiau kaip 2 savaites. Prašome įdėmiai perskaityti pakuotės lapelį ir vaistą vartoti, kaip nurodyta. Netinkamai vartojamas vaistas gali pakenkti Jūsų sveikatai.
Koks yra skirtumas tarp rėmens ir gastroezofaginio refliukso? Nors daugelis žmonių sąvokas rėmuo ir rūgšties refliuksas vartoja pakaitomis, šios dvi problemos apibrėžiamos skirtingai. Esant refliuksui, sutraukiamasis raumuo (raumenų barjeras) neužsiveria taip, kaip turėtų. Dėl to skrandžio rūgštis iš skrandžio patenka į stemplę. Rūgštis dirgina jautrią stemplės gleivinę. Rėmuo, kurį jaučiame kaip skausmo ar deginimo pojūtį krūtinėje, yra rūgšties refliukso simptomas.
Pilvo pūtimas ir obstipacija
Nėščiosios dažnai skundžiasi pilvo pūtimu ir vidurių užkietėjimu. Minėti simptomai vargina 16-39 proc. moterų nuo nėštumo pradžios iki 6-12 savaičių po gimdymo. Nėščiųjų pilvo pūtimas ir obstipacija siejama su hormoniniais pokyčiais, dėl kurių sutrinka žarnyno motorika. Padidėjusi progesterono koncentracija lėtina žarnyno lygiųjų raumenų veiklą. Tam įtaką turi ir hormono motilino kiekio kraujyje sumažėjimas. Padidėjusi gimda gali spausti organus mažajame dubenyje, todėl sulėtėja pernaša žarnynu.
Obstipacijos simptomams lengvinti nėštumo metu pirmenybė teikiama skaidulinių medžiagų ir skysčių kiekio didinimui maisto racione ar koncentruotų maistinių skaidulų vartojimui, nes šios medžiagos nėra absorbuojamos žarnyne. Sunkiai gydomais atvejais galima skirti laktuliozę ar bisakodilį.
Viduriavimas
Viduriavimu vadinama pasituštinimai skystomis išmatomis 3 ir daugiau kartų per dieną. Dažniausiai viduriavimas būna susijęs su išmatų kiekio padidėjimu (>300 g/d.). Nėštumo laikotarpiu viduriuoja apie 34 proc. moterų. Dažniausios priežastys yra infekcijos, kurias sukelia salmonelės, šigelės, kampilobakterijos, Escherichia coli, pirmuonys ar virusai. Kitos galimos priežastys yra apsinuodijimas maistu, vaistų sukeltas viduriavimas ar dirgliosios žarnos sindromas.
Viduriavimui užsitęsus ilgiau nei 48 val., esant gausiam vandeningam tuštinimuisi, prasidėjus kraujavimui iš išangės, pastebėjus svorio mažėjimą, reikėtų nustatyti viduriavimo priežastį ir atlikti tyrimus, pavyzdžiui, virusų antigenų, išmatų pasėlio tyrimus ir mikroskopiją, bendrojo kraujo tyrimą. Gydant svarbiausia atkurti netektų skysčių ir elektrolitų balansą ir palaikyti jį skiriant rehidracijos tirpalus. Medikamentinį gydymą rekomenduojama pradėti nuo bismuto salicilato. Loperamidas, slopinant viduriavimą, taip pat saugus nėštumo metu.
Tulžies pūslės akmenligė
Nėštumo metu dėl progesterono poveikio sulėtėja tulžies pūslės motorika, o dėl estrogenų koncentracijos pagausėjimo kraujyje didėja cholesterolio sintezė ir tulžies geba formuoti akmenis. Literatūroje nurodoma, kad iki 31 proc. nėščiųjų nustatoma drumzlių tulžies pūslėje, o tulžies pūslės akmenligė diagnozuojama iki 2 proc. besilaukiančių moterų. Cholecistektomija yra viena dažniausių su nėštumu nesusijusių operacijų nėštumo metu, kurią lenkia tik apendektomija.
Nėščiųjų tulžies pūslės akmenligę sunkiau diagnozuoti, nes dėl padidėjusios gimdos gali pakisti skausmo pobūdis ir vieta, o dėl pilvo sienos atsipalaidavimo, peritonito požymiai dažnai būna ne tokie intensyvūs. Paprastai skausmas lokalizuojasi dešiniajame viršutiniame pilvo kvadrante ar epigastriume. Atsiradus tulžies pūslės akmenligės simptomams, rekomenduojama malšinti skausmą, taikyti intraveninę skysčių infuziją, dietą, skirti antibiotikų terapiją atsižvelgus į simptomų atsiradimo priežastis. Stiprų skausminį sindromą nėštumo metu galima malšinti intraveniniais opiodais, o neintensyvų skausmą - acetaminofenu. Nesteroidiniai vaistai nuo uždegimo, ypač po 32 gestacijos savaitės, neturėtų būti skiriami. Jei konservatyvusis gydymas nepadeda ar skausmo epizodai kartojasi, svarstoma chirurginio gydymo galimybė.
Pykinimas ir vėmimas nėštumo metu
Intrahepatinė nėščiųjų cholestazė (INC)
Tai išskirtinai nėštumui būdinga būklė, kai dėl nėščiosios kūne atsiradusių pokyčių sutrinka jos kepenų veikla - tulžies rūgščių apykaita. Pakitus kepenų veiklai sutrinka tulžies nutekėjimas, tulžies kapiliarai išsiplečia, juose padidėja spaudimas ir tulžies sudedamosios dalys patenka į limfinius kapiliarus ir per limfą pasiekia kraują, su kuriuo yra išnešiojamos po visą organizmą, taip per placentą pasiekdamos ir vaisių. Sergant intrahepatine nėščiųjų cholestaze tulžies druskos kaupiasi organizme ir sukelia niežulį. Tai dažniausias šios ligos simptomas, kuris praeina po gimdymo.
Tikslios priežastys, kodėl atsiranda nėščiųjų intrahepatinė cholestazė, nėra žinomos. Manoma, kad ligos išsivystymui įtakos gali turėti hormonų poveikis, paveldimumas ar aplinkos veiksniai. Pastebėta, kad padidėjęs nėštumo hormonų kiekis gali pakeisti kepenyse vykstančius procesus, kurių metu perdirbamos įvairios medžiagos. Viena iš tų medžiagų - tulžies druskos. Pastebėta, kad dėl didesnio hormonų fono, intrahepatinė cholestazė dažniau pasitaiko moterims besilaukiančioms dvynių ar trynių. Pastebėta, kad ši liga turi šeiminį polinkį, be to, didelė pasikartojimo rizika ir kito nėštumo metu. Moterims, kurių mamos ar seserys turėjo cholestazę, rizika atsirasti šiam sutrikimui nėštumo metu taip pat didesnė. Nėščiųjų cholestaze dažniau serga moterys iš Šiaurės Amerikos ir Skandinavijos.
Sutrikus kepenų funkcijai, moters kraujyje padaugėja tulžies rūgščių, kurios praeina placentos barjerą ir patenka į vaisiaus organizmą, amniono skystį. Patekusios į vaisiaus kraują, tulžies rūgštys gali nukeliauti į kitus audinius ir ten kauptis. Manoma, kad susikaupusios tulžies rūgštys gali sukelti staigią vaisiaus žūtį. Staigios vaisiaus žūties priežastis nėra visiškai aiški, tačiau literatūroje nurodoma, kad smarkiai padidėjusi tulžies rūgščių koncentracija vaisiaus audiniuose gali sukelti vaisiaus širdies ritmo sutrikimą ar placentos kraujagyslių spazmą (tokiu būdu sutrikdoma vaisiaus kraujotaka). Vaisiaus žūties rizika didėja augant tulžies rūgščių kiekiui motinos kraujyje. Ši rizika žymiai padidėja, kai TR yra ≥100 µmol/l bet kuriuo nėštumo laikotarpiu. Taip pat pastebėta, kad padidėjęs tulžies rūgščių kiekis moters kraujyje gali sukelti padidėjusią oksitocino receptorių gamybą gimdos raumenyse. Oksitocinas tai hormonas, kuris skatina gimdą susitraukti. Oksitocinas yra labai svarbus gimdymo procesui. Būtent dėl padidėjusio šių receptorių kiekio įtariama, kad intrahepatinė cholestazė gali sukelti ir priešlaikinį gimdymą.
Pagrindinis intrahepatinės nėščiųjų cholestazės požymis - niežulys. Tipiniu atveju (80 proc.) jis pasireiškia antrąjį ir trečiąjį trimestrą (dažniausiai po 28-osios nėštumo savaitės), retesniais atvejais (20 proc.) - pirmąjį trimestrą. Niežulys: svarbu paminėti, kad bėrimai odoje nėra būdingi. Ant odos galima stebėti tik nusikasymo žymes. Niežulio intensyvumas gali būti įvairus - nuo nežymaus iki labai intensyvaus ir net varginančio. Dažniausiai niežti padų ir delnų srityse, nors kartais pasitaiko ir viso kūno niežulio atvejų. Niežulys gali varginti nuolatos. Kai kurioms moterims niežulys sustiprėja naktį, dėl to gali sutrikti miegas, pablogėti nuotaika, suprastėti dėmesio koncentracija. Svarbu paminėti, kad niežulys gali atsirasti ankščiau nei kraujo laboratorinių tyrimų pakitimai.
Gelta - tai pageltusi oda ir akių odenos. Gelta pasireiškia ganėtinai retai, apie 10-20 proc. atvejų. Ji pasireiškia kraujyje padidėjus kepenyse gaminamo bilirubino kiekiui, kai rodikliai viršija 34 μmol/l. Svarbu paminėti, kad gelta gali pasireikšti tik akių odenos (akių baltosios dalies) pageltimu. Itin retai gali pasireikšti pykinimas, vėmimas, apetito stoka, skausmas po dešiniuoju šonkaulių lanku, šlapimo ir išmatų pokyčiai (šlapimas patamsėja, o išmatos pašviesėja). Išskirtinis ir labai dažnas intrahepatinės nėščiųjų cholestazės požymis - staigi simptomų baigtis po gimdymo. Visgi, retais atvejais simptomai gali tęstis ir pagimdžius.
INC nustatoma remiantis pacientės skundais bei atlikus kraujo tyrimus. Pagrindinis pacientės skundas, kai skiriami kraujo tyrimai - niežulys. Nors dažniausiai niežulys vargina rankų, padų ir pilvo odos sritis, jis taip pat gali būti ir labai nežymus, pasireiškiantis kitose kūno vietose. Kiti (retesni) požymiai, kuomet galima įtarti ir diagnozuoti INC: gelta, nuovargis, pykinimas, vėmimas, tamsus šlapimas, balkšvos išmatos. Pasireiškus skundams, iškart atliekami kraujo tyrimai (atliekami ryte - nevalgius ir negėrus skysčių): tulžies rūgštys (pagrindinis kraujo tyrimas), kepenų fermentai (AST, ALT, LDH). Šie tyrimai kartojami periodiškai, siekiant stebėti ir vertinti skiriamo gydymo efektyvumą, ligos eigą.
Pagrindinis INC gydymo tikslas - sumažinti simptomus ir nėštumo komplikacijų riziką. Pirmiausia, pacientėms akcentuojama mitybos korekcijos svarba. Sveika ir subalansuota mityba mažina išskiriamą tulžies rūgščių kiekį, todėl tai, iš esmės, yra vienas iš gydymo metodų. Pagrindinis ir labai svarbus vaistas, skiriamas INC gydymui - ursodeoksicholio rūgštis. Tai preparatas, kuris mažina kepenų fermentų kiekį, gerina tulžies tekėjimą kepenyse, mažina niežulį. Svarbu tai, kad naudojant šį vaistą mažėja perinatalinės nėštumo baigties tikimybė, t.y., mažėja vaisiaus pažeidimo, mirties rizikos bei didėja šansas, kad nėštumas bus sėkmingas, vaisius išnešiotas. Šio vaisto dozavimą koreguoja gydytojas, atsižvelgiant į pacientės skundus, simptomų pasireiškimo laiką (pvz., vakaras, naktis), tulžies rūgščių kiekį kraujyje. Remiantis įvairiais tyrimų duomenimis nuatatyta, kad laikantis mitybos rekomendacijų ir vartojant skirtą gydymą, niežulys sumažėja iki 60-85 %, o visiškai išnyksta iki 41% pacienčių. SVARBU: ursodeoksicholio rūgštis yra saugi, kadangi neturi žalingo poveikio vaisiui ir naujagimiui.
Apibendrinimas: Pykinimas, vėmimas, GERL ir kiti VT sutrikimai nėštumo metu yra dažnas reiškinys, todėl šiame straipsnyje glaustai aptariamos pagrindinės VT sutrikimų priežastys ir gydymo rekomendacijos. Pykinimas ir vėmimas nėštumo laikotarpiu yra siejamas su hormoniniais svyravimais, VT motorikos pokyčiais, psichosocialiniais veiksniais. Suvaldyti šiuos negalavimus gali padėti mitybos įpročių keitimas, pykinimą provokuojančių veiksnių vengimas, maisto produktų su imbieru, vitamino B6 vartojimas, metoklopramidas. GERL dažniausiai pasireiškia rėmeniu ir rūgštiniu refliuksu. Nėštumo metu simptomams lengvinti rekomenduojama: gyvenimo būdo ir mitybos įpročių keitimas, antacidiniai vaistai, sukralfatas, H2 histamino receptorių blokatoriai, protonų siurblio inhibitoriai. Varginant vidurių užkietėjimui nėštumo laikotarpiu, pirmenybė teikiama skaidulinių medžiagų ir skysčių kiekio didinimui maisto racione. Nesant efekto, galima skirti laktuliozę ar bisakodilį. Skystai ir gausiai tuštinantis 3 ir daugiau kartų per dieną, rekomenduojama vartoti rehidracinius tirpalus. Viduriavimui slopinti nėštumo metu galima vartoti bismuto salicilatą, loperamidą. Dėl hormoninių pokyčių nėščiosios organizme didėja tulžies geba formuoti akmenis.