Kai šeimai nesiseka pradėti vaikelio keletą mėnesių - kyla nerimas. Jei moteris nepastoja per metus ir ilgiau - apima baimė. Kur ieškoti pagalbos, kad pagaliau įvyktų didžiausias stebuklas - užsimegztų nauja gyvybė?
Manoma, kad nevaisingumas Lietuvoje šiuo metu paliečia 10-15 proc. šeimų. 70 000 porų Lietuvoje susiduria su nevaisingumo problemomis, kurių priežastys įvairios, o jas išsiaiškinti gali tik gydytojas ginekologas. Nevaisinga pora pradedama tirti bei gydyti, jeigu nevartodama jokių apsisaugojimo nuo nėštumo priemonių, moteris negali pastoti per vienerius metus. Abiejų partnerių tyrimas pradedamas vienu metu. Pasak nevaisingumo gydymo specialisto, rekomenduojama pasikonsultuoti su gydytojais, kai gyvenant aktyvų lytinį gyvenimą ir nenaudojant jokių apsisaugojimo nuo nėštumo priemonių, moteris negali pastoti ilgai nei vienerius metus.
Jaunesnės nei 35 m. moterys apsilankyti pas ginekologą turi tada, kai, nenaudodamos kontracepcijos, nepastoja per vienerius metus. Vyresnėms nei 35 m. - jau po pusmečio ar anksčiau, nepavykus pastoti, išsitirti ir atvykti pasitarti su vaisingumo specialistu rekomenduojama. Taip pat turėtų kreiptis tos moterys, kurios praeityje sirgo lytinių organų uždegimais, patiria kiaušidžių veiklos, ovuliacijos sutrikimus, nereguliarias mėnesines, turėjusios nesėkmingų nėštumų praeityje, operacijų pilvo ertmėje, spindulinį, chemoterapinį gydymą. Anksčiau rekomenduojama kreiptis ir tais atvejais, kai jau yra žinomi trukdantys moteriai pastoti sutrikimai, tokie kaip vyro spermos pakitimai ir pan. Ilgai nedelskite, jei negalite pastoti. „Jeigu labai laukiate stebuklo, bet pastoti nepavyksta 6-12 mėnesių laikotarpyje, nenaudojant apsaugos priemonių, o lytiniai santykiai vyksta reguliariai - tai yra ne rečiau kaip 2-3 kartus per savaitę, tuomet rekomenduojame atlikti išsamesnius poros tyrimus. Reikėtų nedelsti ir kreiptis jau po 6 mėnesių, jei moteris yra vyresnė nei 35 metų. Taip pat jeigu yra tokie rizikos veiksniai kaip policistinių kiaušidžių sindromas, nereguliarus menstruacinis ciklas, atliktos dubens organų operacijos, diagnozuota ar operuota endometriozė, persirgtos lytinių takų infekcijos ar vyrui nustatytos sveikatos problemos, galinčios paveikti vaisingumą“, - atkreipia dėmesį akušerė-ginekologė. Pasak R. Dargienės, dažnai pasitaiko atvejų, kai pora jau turi vaikų, tačiau susiduria su sunkumais bandydama susilaukti dar vieno. Tai vadinama antriniu nevaisingumu. Šiai diagnozei galioja tie patys laiko ir amžiaus kriterijai - jei nepavyksta pastoti per rekomenduojamą laikotarpį, verta kreiptis į specialistus, kad būtų nustatytos galimos priežastys ir pasiūlyti tinkami sprendimai.
Nevaisingumo gydymas neabejotinai priklauso nuo jo priežasčių. Tik nemanykite, kad dažnai būtinas pagalbinis apvaisinimas. Jo neprireikia net 90 % dėl nevaisingumo besikreipiančių porų. Sėkmingas nevaisingumo gydymas turi būti nukreiptas į sukeliančią kliūtį, tad pirmiausia ir bandoma ją išsiaiškinti.
Nevaisingumo priežastys
Gydytoja G. Bogdanskienė paaiškina, kad vaisingumas priklauso tiek nuo vyro (apie 40 %), tiek nuo moters (apie 40 %), taip pat ir nuo abiejų (apie 10 %).
Moters nevaisingumo priežastys
Viena nevaisingumą skatinančių priežasčių ankstyvas lytinis gyvenimas ir dažnai keičiami lytiniai partneriai. Tuomet moteris gali užsikrėsti ŽPV (žmogaus papilomos virusu) ir lytinėmis infekcijomis. Kita priežastis - hormonų apykaitos sutrikimai. Jie gali būti įgimti ir įgyti. Dažniausias hormonų sukeltas sutrikimas moterims - lėtinės anovuliacijos sindromas (įgimtas policistinių kiaušidžių sindromas). Nevaisingumo priežastis gali būti sutrikęs menstruacijų ciklas. Gydytoja G. Bogdanskienė pasakoja apie trisdešimtmetę moterį, kurios menstruacijos buvo itin nereguliarios. Be to, ji turėjo antsvorio, skundėsi dideliu veido, pilvo, nugaros plaukuotumu. „Tereikėjo atlikti tyrimus bei paskyrus gydymą, menstruacijų ciklas susireguliavo ir moteris susilaukė atžalos.“ - pasakoja akušerė-ginekologė G. Bogdanskienė.
Statistika rodo, kad maždaug 30 proc. atvejų priežastis slypi moters organizme. 1/3 priežasčių gali lemti moters ligos - ovuliacijos sutrikimai (apie 25 proc. atvejų), policistinių kiaušidžių sindromas, skydliaukės veiklos sutrikimai, padidėjęs prolaktino kiekis, priešlaikinis kiaušidžių išsekimas, gretutinės ligos, kiaušintakių problemos (apie 20 proc.), endometriozė (10-15 proc.).
Dažnai moterims trukdo pastoti tokios priežastys kaip patologiškai pakitę ir nepratekami kiaušintakiai, vadinamoji gimdos ertmės patologija (dėl įvairių priežasčių atsiradusios sąaugos, polipai, miomos, dviguba gimda ir kitos jos vystymosi anomalijos), kiaušidžių cistos, endometriozė. Esant ovuliacijos sutrikimams, veiksmingas medikamentinis gydymas.
Pasak gydytojo, daugelis moterų teiraujasi, ar gali padėti pastoti vaisingų dienų skaičiavimas ir kaip tai daryti. Vaisingoms dienoms, artėjančiai ovuliacijai, o taip pat ir tiksliai ovuliacijos datai nustatyti yra naudojama keletas metodų - bazinės kūno temperatūros matavimas, makšties išskyrų, gimdos kaklelio gleivių stebėjimas. Vaisingas dienas galima nustatyti ir ovuliacijos testų ar ultragarso pagalba. Moksliniais tyrimais įrodyta, kad bandymas suplanuoti lytinius santykius vaisingomis dienomis, tikimybę pastoti netgi mažina. Kai pradedama skaičiuoti, planuoti lytinius santykius, kyla įtampa, kuri ne tik neigiamai veikia tiek moters, tiek vyro vaisingumą, bet ir atsiliepia poros, planuojančios vaikutį, santykiams.
Neretai moterys klausia, ar nepastojimo priežastis gali būti moters vartoti hormoniniai kontraceptikai. Pasak gydytojo, hormoninė kontracepcija tikrai neturi jokio blogo poveikio nei vaisingumui, nei būsimam nėštumui, nei būsimo kūdikio sveikatai. Priešingai, hormoninė kontracepcija mažina kai kurių ligų, kurios dažnai sukelia nevaisingumą, pvz., endometriozės, negimdinio nėštumo, dubens uždegiminių ligų riziką.
Dar vienas daugeliui rūpimas klausimas, ar nevaisingumą gali paskatinti nėštumo nutraukimas. „Tinkamai atliktas nėštumo nutraukimas nepadidina nei nevaisingumo, nei persileidimo, nei vaisiaus apsigimimų tikimybės. Tačiau nėštumo planavimas turi didelę įtaką kūdikio sveikatai“, - pabrėžia T. Lūža.
Vyresnėms moterims didėja persileidimo, nėštumo ir vaisiaus vystymosi sutrikimų rizika, tačiau šiuolaikinė medicina siūlo vis tikslesnius tyrimus ir pažangią diagnostiką, leidžiančią šias rizikas įvertinti, laiku diagnozuoti ir rasti geriausią sprendimą. Planuojant nėštumą vyresniame amžiuje svarbu įvertinti moters kiaušidžių rezervą ir jose esančių folikulų skaičių. Tam įvertinti atliekamas AMH hormono tyrimas. Tai ypač svarbu toms moterims, kurios dar tik planuoja motinystę ateityje, o rezervas yra sumažėjęs. Jei moteris yra sulaukusi 35 metų, verta apsvarstyti galimybę išsaugoti lytines ląsteles ateičiai. „Pastojus vyresniame amžiuje, taip pat dažnai rekomenduojami papildomi genetiniai tyrimai bei genetiko ar perinatologo konsultacijos. Dėl pažangios medicinos šiandien saugiai susilaukti vaikų gali ir vyresnės moterys, todėl svarbiausia - laiku įvertinti savo vaisingumą ir priimti tinkamus sprendimus“, - atkreipia akušerė-ginekologė.
Vyro nevaisingumo priežastys
Vyrų nevaisingumo priežastys dažniausiai susijusios su įgimtais arba įgytais spermos pokyčiais. Dažnas įgimtas sutrikimas- nenusileidusios sėklidės. Kitas nevaisingumo priežastis dažniausiai sukelia infekcijos arba lytinių organų traumos. Persirgus tiek lytiniu, tiek nelytiniu būdu plintančia infekcija (inkstų, šlapimo pūslės, uždegimu), sutrinka spermos gamyba. Svarbu ir vyro darbo bei gyvenamoji aplinka - ar joje nėra radiacijos, chemikalų.
Vyrų nevaisingumo priežastys sudaro apie 30 proc. bendrų nevaisingumo priežasčių ir yra susijusios su spermos kiekio ir kokybės pakitimais. Daugeliu atveju galima taikyti gydymą, kuris pagerina spermos kokybę. Spermos kokybė gali būti netinkama apvaisinimui dėl nenusileidusių sėklidžių, nevykstančios spermatozoidų gamybos sėklidėse, kai kurių anksčiau persirgtų infekcinių ligų, sėklidžių vėžio ir kitų priežasčių.
Vienas iš dažniausių neigiamai spermatogenezę - vyriškųjų lytinių ląstelių susidarymą ir brendimą sėklidėje - veikiančių veiksnių yra varikocelė. Manoma, kad išsiplėtę veniniai rezginiai padidina sėklidės temperatūrą ir blogina spermos kokybę.
Anksčiau buvo manoma, kad nevaisingumas yra tik moterų bėda. Tačiau tobulėjant technologijoms, tyrimo metodams paaiškėjo, kad beveik vienodai tiek moterys, tiek vyrai gali būti nevaisingi. Statistika rodo, kad maždaug 30 proc. atvejų priežastis slypi moters organizme, 30 proc. - vyro, o dar 30 proc. - abiejų partnerių sveikatoje arba lieka nenustatyta.
Bendros nevaisingumo priežastys
Vienas iš pagrindinių veiksnių, neigiamai veikiančių vaisingumą, yra gyvenimo būdas. Kompiuterizacija, mobilieji telefonai, komfortiškas gyvenimas - sėdime visą dieną biure, paskui sėdime į automobilį, grįžę namo ir vėl sėdime pasiėmę ant kelių kompiuterį ar įsijungę televizorių. Šie veiksniai vis dažniau tampa porų nevaisingumo priežastimi. Jei mažai judame, kraujotaka mažajame dubenyje tiesiog sustoja - nėra mitybos nei kiaušialąstėms, nei spermatozoidams, jie tampa vangūs, nejudrūs ir tai sumažina pastojimo tikimybę.
Antsvoris, žalingi įpročiai taip pat turi įtakos vaisingumui. Rūkymas žeidžia lytines ląsteles, kaip ir visą organizmą, didelis antsvoris taip pat trukdo pastoti. Tačiau labiau norėčiau akcentuoti, kad nėra gerai ir tai, kai laikomasi griežtų dietų, nes organizmas negauna visavertės mitybos, visų peikiamo cholesterolio, kuris, beje, yra lytinių ląstelių ir lytinių hormonų gamybos pagrindas. Todėl iš savo raciono negalime išbraukti nei riebiųjų, nei sočiųjų rūgščių. Nėra gerai ir tai, kai laikomasi griežtų dietų, nes organizmas negauna visavertės mitybos, visų peikiamo cholesterolio, kuris, beje, yra lytinių ląstelių ir lytinių hormonų gamybos pagrindas.
Partnerių suderinamumas yra plati tema, apimanti kelis svarbius aspektus. Yra imunologinis nesuderinamumas, kuomet tam tikri antikūnai gali trukdyti pastojimui, tuomet yra genetinis, kai tam tikri genetiniai pokyčiai gali turėti įtakos vaisingumui. Yra psichologiniai veiksniai - stresas, įtampa santykiuose, kas gali neigiamai veikti pastojimo galimybes. Ir yra lytinių santykių įpročiai ir dažnis - skirtingi partnerių poreikiai gali turėti įtakos pastojimo procesui. Šie veiksniai gali trikdyti natūralų pastojimą, todėl svarbu laiku diagnozuoti ir gydyti galimus sutrikimus, įskaitant autoimunines ligas ar celiakiją.
Moterų ir vyrų atsakomybė - vienoda. Moterys dažnai kaltinamos, kad būtent jos negali pastoti. „Nevaisingumas yra bendra poros problema, todėl ją spręsti reiktų kartu. Statistika rodo, kad maždaug 30 proc. atvejų priežastis slypi moters organizme, 30 proc. - vyro, o dar 30 proc. - abiejų partnerių sveikatoje arba lieka nenustatyta“. Gydytoja sako, kad moterų kaltinimas yra nepagrįstas ir pasenęs požiūris ir džiugu, kad šiandien šis klausimas kyla vis rečiau ir vis daugiau porų į specialistus kreipiasi kartu, suprasdamos, jog vaisingumo ištyrimas - abiejų partnerių atsakomybė.
Tiriant nevaisingumo priežastis, beveik pusėje atvejų nustatomi tam tikri genetiniai pokyčiai. Šie pokyčiai gali būti susiję su krešėjimo sistemos sutrikimais, turinčiais įtakos nėštumo eigai, policistinių kiaušidžių fenotipu ir priešlaikiniu kiaušidžių išsekimu, Y chromosomos mikrodelecijomis, veikiančiomis spermos kokybę, MTHFR geno pokyčiais, susijusiais su folinės rūgšties apykaita, genais, lemiančiais hormonų receptorių pokyčius, kurie gali daryti įtaką vaisingumui. Genetinių tyrimų dėka galima geriau suprasti nevaisingumo priežastis, tačiau genų redagavimas išlieka ateities gydymo perspektyva.
Sveikas gyvenimo būdas didina pastojimo tikimybę, tačiau jos negarantuoja. Nors gyvenimo būdas daro didelę įtaką sveikatai ir yra reikšmingas, tačiau tai nėra lemiantis vaisingumą veiksnys. Sveikesni įpročiai didina pastojimo tikimybę, tačiau jos negarantuoja. Vienas iš svarbių veiksnių, pasak gydytojos, yra mityba ir kūno svoris: „Tiek per mažas, tiek per didelis kūno svoris gali trukdyti pastoti. Kūno masės indeksas (KMI) yra svarbus rodiklis: per mažas KMI gali sukelti menstruacinio ciklo sutrikimus, todėl rekomenduojama priaugti svorio. Didelis KMI išbalansuoja hormonų sistemą, mažina kiaušidžių atsaką į gydymą, didina nėštumo ir gimdymo komplikacijų riziką, taip pat gali neigiamai paveikti vaisiaus raidą“. Taip svarbus yra fizinis aktyvumas. Vidutinis fizinis aktyvumas yra naudingas, tačiau per didelis sportinis krūvis gali išbalansuoti hormonų sistemą, trikdyti menstruacinį ciklą ir sekinti organizmą. Gydytoja pamini ir stresą: „Tiek stiprus, tiek ilgalaikis stresas gali turėti neigiamos įtakos tiek natūraliam pastojimui, tiek vaisingumo gydymo rezultatams. Dėl to kartais rekomenduojama psichologo pagalba. Kantrybė, pasitikėjimas gydymo procesu ir įsiklausymas į specialistų rekomendacijas taip pat prisideda prie geresnių rezultatų“. Pasak R. Dargienės, žalingi įpročiai, tokie kaip rūkymas, alkoholis, narkotinės medžiagos neigiamai veikia tiek moters, tiek vyro vaisingumą ir lytinių ląstelių kokybę. Elektroninės cigaretės nėra išimtis - jos taip pat mažina vaisingumą. „Planuojant nėštumą rekomenduojama visiškai atsisakyti šių įpročių. Pernelyg didelis kofeino vartojimas (daugiau nei 500 mg arba 5 puodeliai kavos per dieną) gali padidinti nevaisingumo ir persileidimų riziką, todėl kofeino turinčius gėrimus rekomenduojama riboti arba jų atsisakyti“, - pataria gydytoja. Ir dar kas svarbu paminėti, tai folio rūgštis. Nevaisingumo gydymo specialistė pažymi, kad ji gerina lytinių ląstelių kokybę ir mažina tam tikrų vaisiaus apsigimimų riziką. Vitamino D palaikymas yra svarbus tiek moterims, tiek vyrams. Vyrams gali būti rekomenduojami antioksidantai ir vitaminai, gerinantys spermos kokybę. Esant poreikiui, spermogramai atlikti gali būti papildomai skiriamas oksidacinės pažaidos (MiOXSYS) testas, padedantis įvertinti spermos būklę.
Nevaisingumo diagnostika
Šiuolaikinis nevaisingumo gydymo principas yra paremtas greita ir tikslia diagnostika, negaištant laiko ir pateikiant aiškias ir tikslias gydymo rekomendacijas. Akušeris ginekologas rekomenduoja pradėti nuo paprasto ir greito spermos tyrimo, kurio metu įvertinama spermatozoidų koncentracija, jų judrumas, morfologijos pokyčiai, atliekami įvairūs funkciniai testai. Atliekamas visapusiškas moters reprodukcinių organų ištyrimas, siekiant įvertinti gimdos ertmę, mažojo dubens organus, kiaušides, kiaušintakius, patikrinti praeinamumą ir pan.
R. Dargienė džiaugiasi, kad daugelis negalinčių pastoti porų į konsultaciją atvyksta jau pasiruošusios, tai yra susipažinusios su informacija ir galimybėmis. Tačiau jei kyla klausimų, kokių tyrimų reikia, parenkamas individualus ištyrimo planas. Vaisingumo tyrimai, pasak gydytojos, atliekami abiem partneriams, nes tai - bendras poros „projektas“. „Svarbiausia įvertinti tokius pagrindinius aspektus, kaip ar vyksta ovuliacija? Tai nustatyti padeda ultragarsinis tyrimas ir progesterono kiekio kraujyje rezultatai. Kiaušintakių pratakumo tyrimas padės nustatyti ar gali susitikti lytinės ląstelės. Dar vienas svarbus aspektas, ar gimda ir jos gleivinė yra tinkamos embrionui įsitvirtinti ir vystytis. Moterims atliekami kraujo hormonų tyrimai (FSH, LH, estrogenai ir kiti hormonai ciklo pradžioje, progesteronas - likus 7 dienoms iki menstruacijų), gimdos ir kiaušidžių ultragarsinis tyrimas, kiaušintakių praeinamumo įvertinimas. Jei reikia, atliekamos minimaliai invazinės diagnostinės operacijos tokios kaip histeroskopija (gimdos ertmės ištyrimas) ir laparoskopija (mažojo dubens bei pilvo ertmės įvertinimas)“, - paaiškina nevaisingumo gydymo specialistė. Vyrams svarbiausias tyrimas, pasak gydytojos, yra spermograma, kuri padeda nustatyti apie 30 proc. nevaisingumo priežasčių. Tyrimo metu vertinama spermos kokybė, spermatozoidų kiekis, judrumas ir jų forma. Jei spermogramos rezultatas pakitęs, tuomet vyrą gali tirti ir konsultuoti urologas, endokrinologas ar genetikas. Šių specialistų pagalbos kartais prireikia ir moterims - tai priklauso nuo nevaisingumo priežasčių. Tyrimai paprastai pradedami po 6-12 mėnesių nesėkmingų bandymų pastoti.

Nevaisingumo gydymas
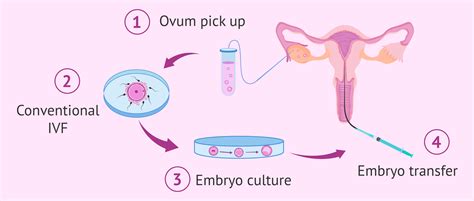
Statistikos duomenimis, medikamentinis ir chirurginis gydymas padeda net 85-90 proc. Jei, taikant medikamentinį ir chirurginį gydymą, nevaisingumo problemų išspręsti nepavyksta, pasitelkiamos pagalbinio apvaisinimo procedūros, kurių pagrindinės - apvaisinimas moters kūne (IUI-intrauterinė inseminacija) arba apvaisinimas ne moters kūne (IVF -pagalbinis apvaisinimas mėgintuvėlyje). Esant labai žymiems vyro spermos pakitimams, atliekamos intracitoplazminės spermatozoido injekcijos (ICSI).
Nevaisingumo gydymas pasirenkamas atsižvelgiant į jo priežastį. „Pagrindiniai metodai apima hormoninį gydymą, kuris naudojamas ovuliacijos stimuliacijai, kai nevaisingumą lemia ovuliacijos sutrikimai. Yra chirurginis gydymas, kuris taikomas, kai yra nustatytos endometriozės, miomų ar pakitusių kiaušintakių problemos. Tuomet intrauterinė inseminacija (IUI) - ši procedūra suteikia 4-19 proc. pastojimo tikimybę, priklausomai nuo poros sveikatos būklės. IVF ir ICSI (intracitoplazminė spermos injekcija) yra vieni aktyviausių gydymo metodų. Šiuolaikinės IVF technologijos yra labai pažangios ir saugios, o sėkmės rodikliai nuolat gerėja. Paskutinį dešimtmetį Europoje IVF ciklo sėkmės rodiklis, t. y. gyvo gimusio kūdikio tikimybė, siekia 23 proc.“, - teigia nevaisingumo gydymo specialistė.
Pagalbinio apvaisinimo mėgintuvėlyje (IVF) procedūros bijoti tikrai nereikia. Tai vienas efektyviausių ir saugiausių nevaisingumo gydymo metodų, kurio tikrai nereikia bijoti. Procedūra paprastai trunka apie 4-6 savaites ir prasideda nuo poros ištyrimo. Po poros ištyrimo vyksta hormoninė stimuliacija, kuomet moteriai 10-12 dienų po oda pilvo srityje leidžiami medikamentai, skatinantys folikulų augimą. Tuomet ateina eilė folikulų surinkimui - kai folikulai pasiekia tinkamą dydį, atliekama kiaušialąsčių paėmimo procedūra - punktuojant jas adata ultragarso kontrolėje. Procedūra atliekama su nuskausminimu, todėl moteris nejaučia skausmo. Tada ateina vyro eilė sudalyvauti procese, nes vyksta spermatozoidų surinkimas - dažniausiai vyras pats surenka spermą, tačiau kartais dėl medicininių priežasčių reikia atlikti sėklidžių punkciją. „Po visų etapų vyksta apvaisinimas ir embrionų auginimas - surinktos lytinės ląstelės perduodamos į laboratoriją apvaisinimui ir embrionų auginimui. Embrionai auginami 3-5 dienas, po to paruošiami šaldymui arba perkėlimui į moters gimdą. Tuomet pagal planą atliekamas šviežio arba atšildyto embriono perkėlimas į gimdą. Štai ir viskas“, - kviečia nebijoti šios procedūros akušerė-ginekologė.
Tais atvejais kai minėtas gydymas yra neveiksmingas, taikomi pagalbiniai apvaisinimo būdai. Pagal tai, kur įvyksta apvaisinimas - kiaušialąstės ir spermijo susijungimas - šie būdai skiriami į dvi grupes. Tai apvaisinimas moters kūne, arba kitaip vadinama intrauterininė inseminacija (IUI), ir apvaisinimas ne moters kūne, t. y. mėgintuvėlyje (IVF). Intrauterininė inseminacija atliekama natūraliame cikle ovuliacijos metu arba stimuliuojant vaistais, kuomet specialiai paruošta vyro sperma plonu kateteriu sušvirkščiama į gimdą. Po šio apvaisinimo 10-15 proc. moterų pavyksta pastoti. Procedūrą rekomenduojama kartoti 4-6 ciklus. Naudojant intrauterininę inseminaciją, nereikia chirurginės invazijos ir nejautros. Pagalbinis apvaisinimas mėgintuvėlyje (ne moters kūne) yra metodas, kai iš moters kūno po stimuliacijos vaistais surinktos kiaušialąstės yra sujungiamos su išgrynintais laboratorijoje vyro spermatozoidais. Priklausomai nuo spermos kokybės, taikomi įvairūs gydymo būdai. Jei spermos kokybė vidutinė, tuomet dažniausiai naudojama intrauterininės inseminacijos procedūra (IUI). Prastos spermos kokybės atveju atliekamas apvaisinimas mėgintuvėlyje (IVF). Jei spermos kokybė labai prasta, taikoma mikroinseminacija arba spermijo injekcija į kiaušialąstės citoplazmą (ICSI).
Kai yra labai aiškios nevaisingumo priežastys - mechaninės ar ryškūs hormonų gamybos sutrikimai, tarkime, moteriai nebūna menstruacijų, tada galime kalbėti apie pagalbinio apvaisinimo procedūras. Jos skirstomos į lengvesnes ir sudėtingesnes. Jei leidžia organizmo būklė, pradedama nuo paprastos - intrauterininės inseminacijos - procedūros: kai vyras atneša savo spermos mėginį, jis yra apdorojamas, sukoncentruojamas, paruošiamas ir suleidžiamas į moters gimdą. Tačiau būtina sąlyga - pratekami kiaušintakiai. Jei moters kiaušintakiai nepratekami, jokio kito būdo nėra - reikia atlikti pagalbinio apvaisinimo procedūras.
Pagalbinio apvaisinimo procedūros - kai moteris yra stimuliuojama, iš jos operaciniu būdu paimamos kiaušialąstės, jos atiduodamos į laboratoriją, o ten atliekamas pagalbinis apvaisinimas - sujungiamos moteriškos ir vyriškos ląstelės, auginami embrionai, kurie vėliau perkeliami į moters gimdą. Jei kalbėsime apie sudėtingas laboratorines pagalbinio apvaisinimo procedūras, jos yra kelių tipų. Klasikinis pagalbinis apvaisinimas, jei tai moters problema, - ląstelės tiesiog sumaišomos laboratorijoje ir pagaminti embrionai perkeliami į gimdą. Jei tai vyro problema ir spermatozoidų yra labai mažai, nepakanka jų tiesiog sumaišyti laboratorijoje. Tada atliekama sudėtingesnė procedūra - intracitoplazminė spermatozoido injekcija - kai surandi tinkamą spermatozoidą ir šiek tiek priverstiniu būdu injekuoji į vieną kiaušialąstę. Klasikinis pagalbinis apvaisinimas, jei tai moters problema, - ląstelės tiesiog sumaišomos laboratorijoje ir pagaminti embrionai perkeliami į gimdą. Metams bėgant procedūros tampa vis sėkmingesnės. Kai jos pasaulyje atsirado prieš trisdešimt metų, jų sėkmė buvo apie 10-20 proc., tačiau ilgainiui kito ir mitybinės terpės embrionams auginti, kito ir paties embriono „patalpinimo“ technikos, vis daugiau žinių įgauna tiek akušeriai-ginekologai, tiek embriologai, ir dabar šių procedūrų sėkmė siekia net 70 proc. ir daugiau. Šiandien pagalbinis apvaisinimas mėgintuvėlyje laikomas itin veiksminga priemone, kad pora pastotų.
Jei imtumėm tas 10-15 proc. vaisingo amžiaus porų, apvaisinimas mėgintuvėlyje tikrai nėra dažniausiai atliekama procedūra. Visada pradedama nuo paprastesnių: ar ovuliacijos indukcijos, ar jau minėtos intrauterininės inseminacijos, tikrai nesistengiama iškart pradėti nuo operacinių procedūrų. Ir šios nesudaro didelio procento.
GCSE biologija – vaisingumo gydymas | IVF (2026/27 egzaminai)
Amžius ir vaisingumas
Tomo Lūža pabrėžia, kad vaisingumas yra stipriai susijęs su moters amžiumi. Remiantis statistika, tik kas trečia sveika moteris sugeba pastoti po 40 metų. Senstant mažėja funkcinis kiaušidžių rezervas, dėl kiaušidžių senėjimo blogėja kiaušialąsčių kokybė ir dažniau pasitaiko chromosomų anomalijų, o tai susiję su dažnesniais nesivystančio nėštumo ar savaiminio persileidimo atvejais. „Atidėlioti vaiko planavimą vėlesniam amžiui tikrai nepatarčiau. Net naudojant pagalbinio apvaisinimo procedūras, tikimybė pastoti moterims iki 35 metų amžiaus yra iki 50 procentų, tuo tarpu moterims virš 40 metų - jau tik 18 procentų, o vyresnėms nei 43 metų moterims - tik 5-6 procentai. Taigi, ilgai laukti tikrai nevertėtų.
Natūralios vaisingumo ribos nesiplečia. Gyvenimo trukmė ilgėja, nes yra geresnė sveikatos priežiūra, geriau diagnozuojamos ir gydomos visos kitos ligos, bet reprodukcinis amžius dėl to tikrai nekinta. Moterys vėliau gimdo, nes tai lemia tokie dalykai kaip karjeros siekimas ir pan., tačiau tai nereiškia, kad pasikeitė ir jos reprodukcinis amžius.
Gimusio kūdikio tikimybė po vieno embriono perkėlimo yra 23 proc. iki 35 metų amžiaus ir tik 6 proc. moterims, vyresnėms nei 40 metų. „Sėkmingas moters pastojimas pagalbinio apvaisinimo būdu gali būti pasiektas tiek naudojant savo lytines ląsteles, tiek pasitelkiant donorus. Kartais dėl medicininių priežasčių, naudojamos donorinės kiaušialąstės ar spermatozoidai, o kai kuriais atvejais - ir donorinis embrionas. Poros gali rinktis gydymo būdą pagal savo poreikius, o daugelis porų pasirenka bandyti kelis ciklus. Dažnai dėl moters amžiaus, ligų ar blogo rezervo taikomas kiaušialąsčių ir embrionų optimizavimo arba dvigubo stimuliavimo protokolas“, - atkreipia dėmesį nevaisingumo gydymo specialistė.
Didėja persileidimo, nėštumo ir vaisiaus vystymosi sutrikimų rizika. Tačiau šiuolaikinė medicina siūlo vis tikslesnius tyrimus ir pažangią diagnostiką, leidžiančią šias rizikas įvertinti, laiku diagnozuoti ir rasti geriausią sprendimą.

Dažniausiai užduodami klausimai
Kada reikėtų kreiptis į nevaisingumo specialistus?
Jeigu metus turėdami aktyvius lytinius santykius nepastojate, pradėkite ieškoti vaisingumo nebuvimo priežasčių. Nelaukite penkerius ar daugiau metų manydami: „O gal kaip nors...“ Nes kuo jaunesnis organizmas - t. y. kuo jaunesnė moteris, tuo procedūros sėkmė didesnė. Kuo vyresnė moteris - tuo mažiau kiaušialąsčių gaunama, sudėtingesnės stimuliacijos. Vyresnėms moterims, net ir sukūrus embrioniuką laboratorijoje, daug sunkiau pastoti, nei jaunesnėms. Jei skirstytume pagal amžių, iki 32 metų šansai tikrai geri, jei moteriai 38-eri ir daugiau - procedūros sėkmė gerokai mažesnė.
Ar pagalbinis apvaisinimas yra pavojingas?
Didžiausia rizika - hiperstimuliacija, kai stimuliuojant kiaušides užauga labai daug kiaušialąsčių, sukuriame labai daug embrionų. Tuomet moteriai pasireiškia hiperstimuliacijos sindromas. Kartais būna, kad mes jų net negalime „patalpinti“ dėl moters organizmo būklės. Kadangi procedūros invazinės, gali kraujuoti atliekant procedūrą. Tačiau tos vadinamosios komplikacijos tikrai nėra labai dažnos. Iš tiesų viskas yra griežtai kontroliuojama, metams bėgant visų mūsų patirtis didėja, ginekologai tikrai puikiai susitvarko su vaistų dozėmis, jas koreguoja, kad nebūtų hiperstimuliacijos, stengiasi apsaugoti moteris.
Ar IVF vaikai visada gimsta neišnešioti?
Dauguma vaikų, gimusių pagalbinio apvaisinimo būdu, gimsta laiku. Pagrindinė priešlaikinio gimdymo priežastis dažniausiai yra daugiavaisis nėštumas. Skatiname poras įvertinti riziką ir kelti tik po vieną geros kokybės embrioną.
Ar po IVF dažniau gimsta neįgalūs vaikai?
Nėra moksliškai patvirtinta, kad pagalbinio apvaisinimo metu gimę vaikai būtų labiau linkę turėti sveikatos sutrikimų. Pasaulyje apie 2 iš 10 vaikų gimsta po pagalbinio apvaisinimo, ir ilgalaikė šių vaikų stebėsena rodo, kad jie gimsta ir auga sveiki.
Ar po IVF negalima natūraliai pastoti?
Pasitaiko atvejų, kai poros, kurios jau buvo atlikusios pagalbinį apvaisinimą, vėl pastoja savaime, ypač kai nevaisingumo priežastis yra neaiškios kilmės.
Ar po IVF dažniausiai gimsta dvynukai?
Tai nėra tiesa, nes tai priklauso nuo perkeliamų embrionų skaičiaus. Jei perkeliamas tik vienas geros kokybės embrionas, daugiavaisio nėštumo tikimybė yra itin maža.


